- Trang chủ
- Sách y học
- Phôi thai học
- Hình thành hệ tim mạch phôi thai
Hình thành hệ tim mạch phôi thai
Khi 2 ống tim nội mô sát nhập với nhau, lá tạng của khoang màng ngoài tim tạo ra cơ tim và lá tạng màng ngoài tim, tế bào trung mô nằm sát với nội mô tạo màng trong tim.
Biên tập viên: Trần Tiến Phong
Đánh giá: Trần Trà My, Trần Phương Phương
Hệ tim mạch là cơ quan trong phôi hoạt động sớm nhất. Máu bắt đầu lưu thông ở cuối tuần thứ 3. Phôi trong giai đoạn sớm có đủ chất dinh dưỡng là nhờ sự thẩm thấu các chất từ nội mạc tử cung bao quanh. Vì phôi lớn rất nhanh , đòi hỏi sự cung cấp các chất dinh dưỡng và thải bỏ chất thải hiệu quả hơn. Chính vì vậy, hệ tim mạch phát triển rất sớm và trở thành cơ quan cung cấp chất dinh dưỡng chủ yếu cho phôi.
Hệ tim mạch có nguồn gốc từ trung mô. Các mạch máu ban đầu không phân biệt được động mạch hay tĩnh mạch. Khi tim bắt đầu co bóp, tùy theo hướng máu chảy, các mạch máu mới được biệt hóa thành động mạch hay tĩnh mạch và chúng được nối với nhau bởi những mao mạch.
Phát triển của tim
Tim nguyên thủy
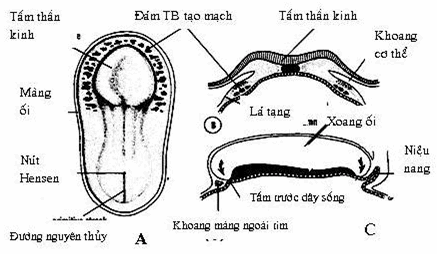
Hình: Diện tim của phôi khoảng 1,4mm.
(A. mặt sau phôi sau khi cắt bỏ màng ối; B. sơ đồ cắt ngang; C. sơ đồ cắt dọc).
Trong quá trình tạo phôi vị, trung bì phát sinh từ đường nguyên thủy phát triển về phía đầu phôi, lan sang 2 bên và vòng ra phía trước tấm trước dây sống tạo ra diện tim, còn gọi là diện mạch. Diện tim nằm ở vùng đầu phôi, 2 bên và phía trước dây sống và có dạng hình cung hay hình móng ngựa .
Cũng như trung bì bên của toàn bộ đĩa mầm, trung bì tạo tim cũng tạo thành 2 lá: lá thành và lá tạng định ranh giới cho khoang màng ngoài tim tương lai. Ở mỗi phần bên của diện tim hình cung, trong lá tạng của trung bì tạo tim xuất hiện những đám tế bào trung mô tụ đặc tạo ra một ống tim nội mô nằm gần nội bì. Do sự khép mình của phôi, đĩa phôi lúc mới đầu phẳng, sau gấp sang 2 bên về phía bụng phôi, vì vậy 2 ống tim ở 2 bên tiến lại gần nhau ở đường dọc giữa, rồi sát nhập với nhau thành một ống tim duy nhất. Như vậy một ống tim nội mô duy nhất được tạo ra trong trung mô lá tạng của khoang màng ngoài tim, nằm ở mặt bụng của ruột trước. Lúc đầu, phần trung tâm của diện tim nằm ở phía trước tấm trước dây sống. Do quá trình khép mình của phôi, kết quả là ống tim nội mô nguyên thủy và khoang màng ngoài tim nằm ở phía sau tấm trước dây sống.
Khi 2 ống tim nội mô sát nhập với nhau, lá tạng của khoang màng ngoài tim tạo ra cơ tim và lá tạng màng ngoài tim. Tế bào trung mô nằm sát với nội mô tạo màng trong tim. Tế bào trung mô nằm trên mặt lá tạng sau sẽ tạo ra biểu mô lá tạng của khoang màng ngoài tim.
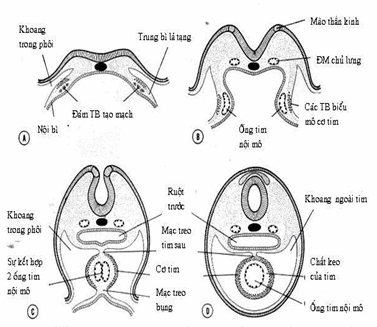
Hình: Cắt ngang qua diện tim ở vùng đầu phôi thấy sự tạo ra ống tim duy nhất.
(A. khoảng ngày thứ 17; B. khoảng ngày thứ 18; C. khoảng ngày thứ 21; D. khoảng ngày thứ 22).
Trong quá trình phát triển, ống tim nguyên thủy lồi dần vào khoang màng ngoài tim. Ðến tuần thứ 4 của quá trình phát triển phôi, tim có dạng một ống thẳng được tạo thành bởi những buồng tim thông với nhau, xếp thành một chuỗi dài gồm 5 đoạn, thứ tự theo hướng đầu đuôi: hành động mạch chủ, hành tim, tâm thất nguyên thủy, tâm nhĩ nguyên thủy và xoang tĩnh mạch. 5 đoạn này được định ranh giới ở bên ngoài bởi 4 rãnh theo thứ tự: rãnh liên hành, rãnh hành thất, rãnh nhĩ thất, rãnh nhĩ xoang.
Trong quá trình phát triển tiếp theo của ống tim nguyên thủy để trở thành tim vĩnh viễn, có 3 hiện tượng chính rất quan trọng xảy ra đồng thời:
Sự dài ra và gấp khúc của ống tim nguyên thủy.
Sự bành trướng không đều của các đoạn ống tim nguyên thủy.
Sự tạo ra các vách ngăn của tim.
Sự dài ra và gấp khúc của ống tim nguyên thủy
Lúc mới đầu tim là một ống gần như thẳng, có một phần nằm trong khoang màng ngoài tim (đoạn hành thất) và 2 đầu được cố định bởi mạc treo tim lưng. Sau đó, do sự phát triển của đoạn hành thất mạnh hơn sự phát triển của khoang màng ngoài tim và do 2 đầu của tim được cố định bởi mạc treo lưng nên khi ống tim nguyên thủy dài ra nó phải gấp khúc lại, chỗ gấp ở rãnh nhĩ thất phải và rãnh hành thất trái. Do sự gấp lại, đoạn hành tim và đoạn tâm thất nguyên thủy di chuyển về phía bụng và về phía đuôi phôi và hơi lệch sang phải. Còn đoạn tâm nhĩ và xoang tĩnh mạch di chuyển về phía lưng và phía đầu phôi, hơi lệch sang trái.
Sự phát triển không đều của các buồng tim
Trong quá trình gấp khúc của ống tim nguyên thủy, các đoạn của ống đó bành trướng không đều.
Hành động mạch phát triển thành thân động mạch và nón động mạch.Thân động mạch tạo ra rễ và đoạn gần của động mạch chủ và động mạch phổi. Nón động mạch sẽ tạo ra phần phễu của 2 tâm thất.
Hành tim phát triển tạo ra tâm thất phải.
Tâm thất nguyên thủy sẽ phát triển thành tâm thất trái nguyên thủy vì sẽ tạo ra phần lớn tâm thất trái vĩnh viễn, còn hành tim sẽ tạo ra tâm thất phải vĩnh viễn. Ðoạn nối hành - thất (rãnh hành - thất) vẫn giữ hẹp như lúc đầu, tạo thành các lỗ liên thất.
Tâm nhĩ nguyên thủy phát triển sang 2 bên và ôm lấy đoạn gần bụng hơn của tim, tức đoạn trên của hành tim và đoạn thân nón động mạch. Rãnh nối nhĩ thất vẫn hẹp như lúc ban đầu sẽ tạo ống nhĩ thất làm thông đoạn bên trái của tâm nhĩ nguyên thủy với tâm thất nguyên thủy.
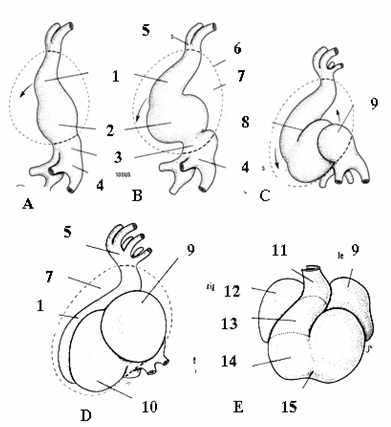
Hình: Sự gấp khúc và hình thành các buồng tim của ống tim ở các giai đoạn.
(A. phôi 8 khúc nguyên thủy; B. 11 khúc; C. 16 khúc; D. nhìn ở mặt trái; E. nhìn ở phía trước phôi 28 ngày.
1. hành tim; 2. tâm thất; 3. tâm nhĩ; 4. xoang tĩnh mạch; 5. rễ động mạch; 6. màng ngoài tim; 7. khoang màng ngoài tim; 8. rãnh hành thất; 9. nhĩ trái; 10. tâm thất trái; 11. thân động mạch; 12. nhĩ phải; 13. nõn động mạch; 14. phần vách thất phải; 15 rãnh liên thất).
Xoang tĩnh mạch gồm 2 sừng trái và phải được nối với nhau bởi một phần ngang hẹp. Mỗi sừng nhận máu từ 3 tĩnh mạch: tĩnh mạch noãn hoàng, tĩnh mạch rốn, tĩnh mạch tim chung (tĩnh mạch chính chung). Trong quá trính phát triển, sừng trái bị tiêu biến một phần , phần còn lại và phần ngang của xoang tĩnh mạch trở thành xoang vành. Sừng phải và các tĩnh mạch bên phải tăng kích thước khá mạnh. Sừng phải sát nhập một phần vào tâm nhĩ phải và lỗ của nó gọi là lỗ xoang nhĩ.
Sự hình thành các vách ngăn tim
Các vách ngăn chính của tim được hình thành khoảng từ ngày thứ 27 đến ngày thứ 37 của quá trình phát triển, khi phôi đạt được chiều dài từ 5mm đến 16 - 17 mm.
Sự ngăn ống nhĩ thất và sự tạo ra các van 3 lá và van mũ:
Lúc đầu buồng tâm nhĩ nguyên thủy thông với cả 2 buồng thất qua ống nhĩ thất. Khoảng cuối tuần thứ 4, trong lòng ống nhĩ thất, trung mô và màng tim tạo ra một vách ngăn được gọi là vách trung gian, ngăn ống đó thành 2 đoạn: đoạn bên phải, ở đó van 3 lá được sẽ được tạo thành ngăn tâm thất và tâm nhĩ bên phải và đoạn bên trái , ở đó van mũ (van 2 lá) sẽ được tạo thành ngăn tâm thất và tâm nhĩ bên trái.
Sự ngăn tâm nhĩ và sự tiếp tục biệt hóa của tâm nhĩ:
Sự ngăn tâm nhĩ nguyên thủy thành 2 tâm nhĩ phải và trái được tiến hành bằng cách tạo ra lần lượt 2 vách ngăn: Vách ngăn nguyên phát và vách ngăn thứ phát. Tuy nhiên, trong suốt đời sống phôi thai, 2 vách ngăn ấy không ngăn cách hoàn toàn tâm nhĩ mà còn để lại một con đường cho phép máu lưu thông giữa 2 tâm nhĩ để tạo điều kiện cơ bản cho sự tuần hoàn máu phôi thai.
Vách nguyên phát: xuất hiện vào khoảng cuối tuần thứ 4, phát triển từ nóc của khoang tâm nhĩ về phía vách ngăn ống nhĩ thất để chia buồng nhĩ thành nhĩ phải và nhĩ trái và một lỗ liên nhĩ gọi là lỗ nguyên phát, nằm giữa vách nguyên phát đang phát triển và vách ngăn ống nhĩ thất. Sau đó lỗ nguyên phát được đóng kín do sự phát triển của vách ngăn ống nhĩ thất. Tuy nhiên, trước khi lỗ nguyên phát được bịt kín, đoạn trên của vách nguyên phát bị tiêu hủy tạo ra một lối thông liên nhĩ thứ 2 gọi là lỗ thứ phát.
Vách thứ phát: cũng phát triển từ nóc của khoang tâm nhĩ xuống và nằm bên phải vách nguyên phát. Vách thứ phát không bao giờ trở thành một vách ngăn hoàn toàn, nó có một bờ tự do (bờ dưới). Cuối cùng, bờ dưới tự do của vách thứ phát phủ lỗ thứ phát làm cho lỗ thông giữa 2 buồng nhĩ trở thành một khe chéo từ dưới lên trên và từ phải sang trái, khe đó được gọi là lỗ bầu dục, làm máu lưu thông từ tâm nhĩ phải sang tâm nhĩ trái.
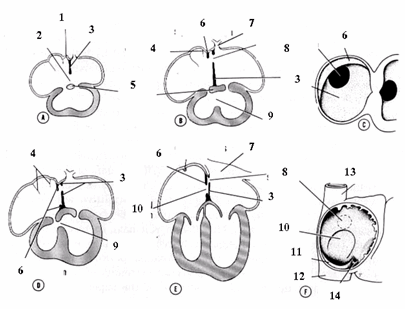
Hình: Hình thành vách tim giai đoạn khác nhau của phát triển phôi.
(A. phôi khoảng 30 ngày [6mm]; B. khoảng 33 ngày [9m]; C. khoảng 33 ngày nhìn từ phía phải; D. khoảng 37 ngày [14mm]; E. mới sinh; F. tâm thất trái nhìn từ phải.
1. khoảng gian vách; 2. lỗ nguyên phát; 3. vách nguyên phát; 4. van tĩnh mạch; 5. vách trung gian; 6. vách thứ phát; 7. tĩnh mạch phổi; 8. lỗ thứ phát; 9. lỗ liên thất; 10. lỗ bầu dục; 11. van tĩnh mạch chủ dưới; 12. tĩnh mạch chủ dưới; 13. tĩnh mạch chủ trên; 14. van xoang vành).
Sự ngăn tâm thất:
Tâm thất phải (hành tim) và tâm thát trái (tâm thất nguyên thủy) được ngăn cách bởi một vách gọi là vách liên thất nguyên thủy, xuất hiện ở đoạn đuôi và ở ranh giới giữa hành tim và tâm thất nguyên thủy. Vách liên thất nguyên thủy tạo ra đoạn cơ của vách liên thất vĩnh viễn. Sự phát triển nhanh của vách liên thất nguyên thủy làm hẹp lối thông giữa các tâm thất và tạm thời tạo ra một lỗ thông liên thất . Lỗ này mau chóng bị bịt lại do sự phát triển của vách ngăn thân - nón động mạch và vách ngăn ống nhĩ thất về phía bờ tự do và sát nhập với bờ tự do của vách liên thất nguyên thủy tạo ra đoạn màng của vách liên thất vĩnh viễn.
Sự ngăn thân - nón động mạch và sự tạo ra van động mạch chủ và van động mạch phổi (van xich ma):
Một vách xoắn 225o được hình thành ngăn thân - nón động mạch thành 2 mạch xoắn với nhau là động mạch chủ và thân chung của các động mạch phổi phải và trái. Sự ngăn thân nón động mạch làm cho tâm thất trái thông với động mạch chủ, còn tâm thất phải thông với thân chung động mạch phổi phải và trái và làm cho động mạch chủ và thân chung đó ngăn cách nhau hoàn toàn. Ở thành bên các mạch này xuất hiện 2 chỗ dày lên tạo thành những gờ. Các gờ này đến tiếp xúc với vách ngăn xoắn đế tạo ra các van động mạch chủ và động mạch phổi.
Phát triển động mạch
Ðồng thời với sự tạo ra ống tim nội mô, trong phôi cũng xảy ra sự hình thành các mạch máu. Những mạch máu này về cơ bản cũng nảy sinh theo cùng một kiểu như các mạch được tạo ra ở ngoài phôi.
Cung động mạch chủ
Những mạch trong phôi xuất hiện đầu tiên là 2 động mạch chủ bụng. Hai rễ của động mạch chủ bụng được tạo ra cùng với 2 ống tim nội mô và mỗi rễ nối với một ống tim. Sau một đoạn ngắn tiến về phía đầu phôi, 2 ống động mạch này cong về phía lưng rồi phát triển hướng về phía đuôi phôi tạo nên động mạch chủ lưng. Ở phôi người có 5 cung động mạch chủ, mỗi cung động mạch nối động mạch chủ bụng với động mạch chủ lưng cùng bên. Những cung này phát triển không đồng thời.
Cung thứ nhất: cung này biến đi sớm, chỉ còn sót lại ở mỗi bên một đoạn ngắn sẽ trở thành động mạch hàm trong.
Cung thứ 2: biến muộn hơn, trừ một đoạn ngắn còn lại về sau tạo ra động mạch xương móng và xương bàn đạp.
Cung thứ 3:tạo ra đoạn gần của động mạch cảnh trong. Ðoạn động mạch chủ bụng từ chỗ cung thứ 3 tiến về đầu phôi tạo ra động mạch cảnh ngoài, đoạn nằm giữa cung thứ 3 và cung thứ 4 tạo ra động mạch cảnh gốc. Ðoạn động mạch chủ lưng nằm giữa cung thứ 3 và thứ 4 biến đi.
Cung thứ 4: cung trái góp phần tạo quai động mạch chủ, cung phải tạo đoạn gần của động mạch dưới đòn phải. Ðoạn động mạch chủ nằm giữa các cung thứ 4 và thứ 6 tạo nên thân động mạch cánh tay đầu ở bên phải và đoạn lên của quai động mạch chủ ở bên trái.
Cung thứ 6: đoạn gần của cung này tạo động mạch phổi, đoạn xa nối với động mạch chủ lưng tạo ống động mạch. Ống động mạch phải biến đi sớm, ống động mạch trái tồn tại suốt đời sống phôi thai và sẽ thoái triển thành dây chằng động mạch sau khi trẻ ra đời.
Những động mạch gian đốt
Ðộng mạch gian đốt còn gọi là động mạch gian khúc nguyên thủy là các nhánh bên của động mạch chủ lưng và được phân làm 3 nhóm ở mỗi bên:
Những động mạch tạng bụng: tưới máu cho ruột nguyên thủy và những cơ quan, bộ phận phát sinh từ ống đó. Những động mạch này về sau sẽ tạo ra động mạch thân tạng, động mạch mạc treo ruột trên, động mạch mạc treo ruột dưới, động mạch thực quản, động mạch phế quản.
Những động mạch tạng bên: tưới máu cho trung bì trung gian. Về sau sẽ tạo ra động mạch thận, động mạch thượng thận, động mạch hoành dưới và động mạch sinh dục.
Những động mạch tạng lưng: tưới máu cho ống thần kinh, mào thần kinh, thành sau và thành bên của phôi. Về sau sẽ tạo ra động mạch gian sườn, động mạch thắt lưng.
Ðộng mạch rốn
Ðộng mạch rốn được tạo ra từ 2 nhánh của động mạch chủ lưng, những nhánh này tiến về phía cuống phôi và rau và có quan hệ mật thiết với niệu nang. Sau khi sinh, đoạn gần của động mạch rốn tạo động mạch chậu trong và động mạch bàng quang trên, đoạn xa bị bịt lại tạo thành dây chằng rốn - bàng quang.
Phát triển tĩnh mạch
Ở phôi người 4 mm, vào khoảng tuần thứ 4, có 3 cặp tĩnh mạch được phân biệt:
Tĩnh mạch noãn hoàng: gồm 2 tĩnh mạch noãn hoàng trái và phải, bắt nguồn từ trung bì lá tạng của thành túi noãn hoàng. Hai tĩnh mạch này dẫn máu từ túi noãn hoàng về tim để đổ máu vào các sừng của xoang tĩnh mạch.
Tĩnh mạch rốn: gồm 2 tĩnh mạch rốn phải và trái, bắt nguồn từ các nhung mao đệm, dẫn máu có oxy về tim và cũng đổ vào các sừng của xoang tĩnh mạch.
Tĩnh mạch chính: cấu tạo bởi những tĩnh mạch trong phôi và gồm 2 tĩnh mạch chính trước phải và trái nhận máu ở vùng đầu của phôi và 2 tĩnh mạch sau phải và trái nhận máu ở vùng đuôi phôi.
Biến đổi tuần hoàn sau sinh
Tuần hoàn phôi thai
Sự tuần hoàn máu ở thai khác với sau khi trẻ ra đời chủ yếu bởi máu thai được oxy hóa không phải ở phổi mà ở rau.
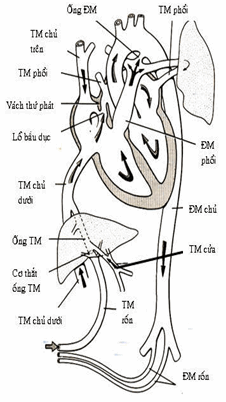
Hình: Tuần hoàn trước sinh.
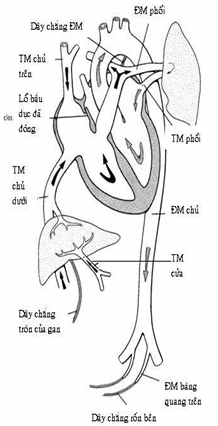
Hình: Tuần hoàn sau sinh.
Thai nhận máu có oxy từ rau qua tĩnh mạch rốn, tĩnh mạch rốn dẫn máu đến gan. Một phần lớn máu được đổ trực tiếp vào tĩnh mạch chủ dưới, một phần nhỏ đổ vào các xoang gan và trộn lẫn với máu của tuần hoàn cửa. Tĩnh mạch chủ dưới dẫn máu đổ vào nhĩ phải. Máu từ nhĩ phải hoặc đi xuống thất phải hoặc sang nhĩ trái qua lỗ bầu dục (vì áp lực nhĩ phải lớn hơn nhĩ trái). Từ thất phải, máu vào động mạch phổi, vì phổi chưa hoạt động nên phần lớn máu động mạch phổi qua ống động mạch để vào động mạch chủ. Từ động mạch chủ, một phần máu sẽ đến các tạng và một phần được dẫn theo động mạch rốn đến rau.
Trên đường lưu thông từ rau đến các cơ quan phôi thai, máu tĩnh mạch rốn giàu oxy sẽ giảm dần do sự trộn lẫn với máu đã giảm bão hòa oxy ở 4 nơi: gan, tĩnh mạch chủ dưới, nhĩ trái, động mạch chủ.
Biến đổi tuần hoàn sau sinh
Khi trẻ ra đời, tuần hoàn máu có những biến đổi quan trọng và đột ngột do phổi đảm nhiệm chức năng hô hấp và tuần hoàn rau mất đi.
Khi phổi bắt đầu hô hấp, các phế nang, lòng các mạch máu trong phổi giãn ra,sức cản của các động mạch phôi giảm xuống đột ngột nên áp lực máu trong tâm nhĩ phải và tâm thất phải giảm đi, ống động mạch bị bịt lại vì vậy lượng máu chảy qua các mạch phổi tăng lên nhanh chóng. Kết quả là làm xuất hiện áp lực ở nhĩ trái và làm áp lực ở nhĩ trái cao hơn áp lực nhĩ phải nên vách nguyên phát bị đẩy về phía vách thứ phát làm khép lối thông liên nhĩ do lỗ thứ phát và lỗ bầu dục bị bịt lại
Sự bịt của các động mạch rốn xảy ra vài phút sau sinh. Ðoạn xa của động mạch rốn sẽ trở thành dây chằng rốn bên và đoạn gần sẽ trở thành động mạch bàng quang trên.
Sự bịt của các tĩnh mạch rốn và ống tĩnh mạch xuất hiện ngay sau khi động mạch rốn bịt lại. Sau khi bị bịt lại, tĩnh mạch rốn sẽ trở thành dây chằng tròn, ống tĩnh mạch sẽ trở thành dây chằng của tĩnh mạch gan.
Ống động mạch bị bịt lại ngay sau sinh, sau sẽ trở thành dây chằng động mạch.
Phát triển bất thường
Phát triển bất thường của tim
Những dị tật do ngăn tâm nhĩ:
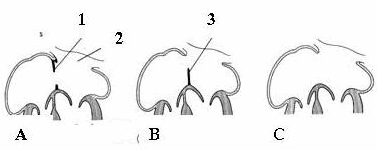
Hình: Bất thường vách nhĩ.
(A. tiêu hủy quá mức vách nguyên phát; B. rối loạn phát triển vách thứ phát; C. nhĩ chung [tim 1 nhĩ hai thất] do thiếu cả vách nguyên và thứ phát.
1. vách thứ phát; 2. tĩnh mạch phổi; 3. vách nguyên phát).
Tật còn lỗ bầu dục: khi trẻ ra đời, lúc tuần hoàn phổi bắt đầu, áp lực của nhĩ trái tăng lên và cao hơn nhĩ phải làm cho vách nguyên phát bị đẩy sát vách thứ phát và lỗ bầu dục bị bịt lại. Có khoảng 20% trẻ ra đời, sự khép kín ấy không hoàn toàn dẫn đến tật ngăn tâm nhĩ gọi là tật còn lỗ bầu dục.
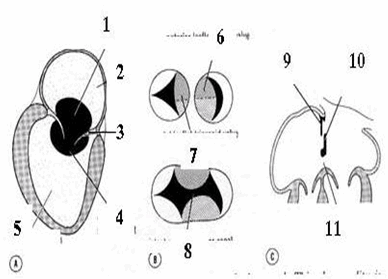
Hình: Tật ống nhĩ thất chung.
(A. ống nhĩ thất chung; B. van nhĩ thất bình thường [trên] và còn ống nhĩ thất [dưới]; C. lỗ nguyên phát.
1. thiếu vách nhĩ; 2. vách nhĩ; 3. lá van; 4. thiếu vách thất; 5. vách thất; 6. lá trước van mũ; 7. lá thành van ba lá; 8. còn ống nhĩ thất chung; 9. vách thứ phát; 10. vách nguyên phát; 11. còn lỗ nguyên phát).
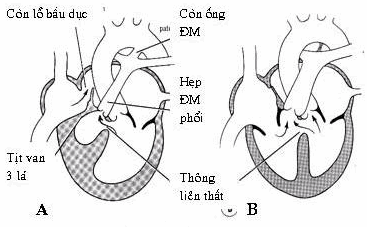
Hình: A. Tịt van ba lá; B. Bất sản đoạn màng vách liên thất.
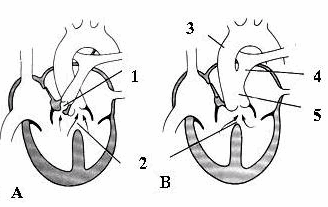
Hình: A. Tứ chứng fallot; B. Thân chung động mạch.
(1. hẹp động mạch phổi; 2. thông liên thất; 3. động mạch chủ; 4. động mạch phổi; 5. thân chung động mạch).
Thông liên nhĩ do rối loạn phát triển vách liên nhĩ: Vách nguyên phát và thứ phát đều có rối loạn phát triển.
Vách nguyên phát: có thể bị tiêu hủy quá mức hoặc trên vách đó lỗ thứ phát có vị trí bất thường.
Vách thứ phát: vách thứ phát phát triển không đủ.
Thông liên nhĩ do bất sản hoàn toàn vách nhĩ, gọi là tật tim 3 ngăn.
Khép lỗ bầu dục trước khi trẻ ra đời: tật này dẫn đến phì đại thất phải và teo tim trái. Trẻ sơ sinh chết ngay sau khi ra đời.
Dị tật do ngăn ống nhĩ thất:
Tật còn ống nhĩ thất chung: do rối loạn phát triển của vách nhĩ thất. Vách nhĩ thất không chỉ phân chia lỗ nhĩ thất thành lỗ phải và trái mà còn tham gia hình thành phần màng của vách liên thất và đóng lỗ nguyên phát. Sự không sát nhập của các thành phần này dẫn đến tật còn ống nhĩ thất kết hợp với dị tật vách tim làm buống nhĩ và thất được ngăn cách bởi những lá van bất thường.
Tật còn lỗ nguyên phát: do rối loạn phát triển của vách nhĩ thất , vách liên thất được đóng kín nhưng vách nhĩ bị khiếm khuyết dẫn đến tật còn lỗ nguyên phát.
Tịt van 3 lá: do lỗ nhĩ thất bị bịt kín trong giai đoạn phát triển sớm dẫn đến thiếu các lá van của van 3 lá hoặc do các lá van sát nhập với nhau. Tật này thường kết hợp với thông liên nhĩ, thông liên thất, teo thất phải, phì đại thất trái (H. 9A).
Dị tật vách liên thất:
Bất sản toàn bộ các thành phần tạo ra vách liên thất: tật tim 3 ngăn trong đó chỉ có một thất.
Bất sản đoạn màng vách liên thất: do rối loạn phát triển của vách xoắn ngăn thân - nón động mạch và vách ngăn ống nhĩ thất.
Dị tật do ngăn thân nón động mạch:
Do rối loạn phát triển vách ngăn thân - nón động mạch hoặc do sự hình thành vách ngăn xảy ra ở những vị trí bất thường hoặc do sự xoắn bất thường hoặc không xoắn của vách ngăn thân - nón động mạch.
Tứ chứng Fallot: là dị tật thường gặp nhất trong dị tật ngăn thân - nón động mạch. Hội chứng này gồm 4 dị tật: hẹp động mạch phổi, động mạch chủ mở vào cả 2 thất, thông liên thất, phì đại tâm thất phải (H. 10A).
Tam chứng Fallot: hội chứng này gồm 3 dị tật: hẹp thân chung của các động mạch phổi, thông liên nhĩ, phì đại thất phải.
Tật còn thân động mạch chung: do rối loạn phát triển của vách ngăn thân - nón động mạch gây ra sự còn sót lại một lối thông giữa động mạch phổi và động mạch chủ.
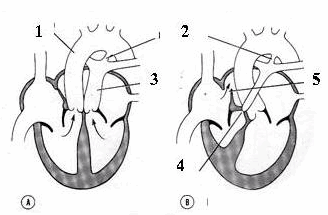
Hình: A. Chuyển vị trí các mạch lớn; B. Tịt van động mạch phổi.
(1. ddoongjj mạch chủ; 2. còn ống động mạch; 3. động mạch phổi; 4. tịt van động mạch phổi; 5. còn lỗ bầu dục).
Tật chuyển chỗ các mạch máu lớn: do vách ngăn thân nón đứng thẳng làm thông tâm thất phải với động mạch chủ và tâm thất trái với động mạch phổi gây tật động mạch chủ và động mạch phổi đổi chỗ. Tật này thường kết hợp với thông liên thất do bất sản đoạn màng và tật còn ống động mạch.
Tật bất thường về vị trí thân - nón động mạch: trong quá trình phát triển bình thường của tim, thân - nón động mạch di chuyển vào giữa so với tâm thất. Thân - nón động mạch di chuyển quá mức sang trái hoặc sang phải dẫn đến tật thân - nón động mạch lệch trái: động mạch phổi nằm trên vách liên thất và nhận máu của 2 tâm thất hoặc lệch phải: động mạch chủ sẽ nhận máu của cả 2 thất.
Tật thân - nón động mạch lệch phải gây ra dị tật gọi là phức hợp Eisenmenger gồm 3 khuyết tật: động mạch chủ lệch phải so với vị trí bình thường, thông liên thất, phì đại thất phải.
Những phát triển bất thường của van động mạch chủ, van động mạch phổi:
Do rối loạn sự ngăn thân - nón động mạch hoặc khuyết tật của bản thân các van: van không phát triển (bất sản van) hoặc phát triển không đầy đủ (VD: chỉ tạo van 1lá) hoặc do sự sát nhập van gây hẹp mạch hoặc tịt mạch.
Tịt van động mạch phổi: do sự sát nhập hoàn toàn của các lá van động mạch phổi.
Hẹp van động mạch chủ: những lá van động mạch chủ dày có thể sát nhập vào nhau.
Tịt van động mạch chủ: do sự sát nhập hoàn toàn của các lá van động mạch chủ.
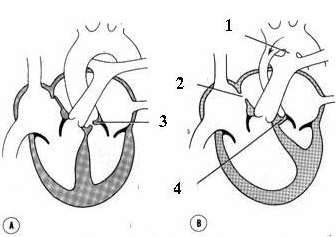
Hình: A. Hẹp van động mạch chủ; B. Tịt van động mạch chủ.
(1. còn ống động mạch; 2. còn lỗ bầu dục; 3. hẹp van động mạch chủ; 4. tịt van động mạch chủ).
Dị tật về vị trí tim:
Tim lệch phải: dị tật này khá phổ biến, tim nằm trong trung thất phải. Nguyên nhân do rối loạn gấp khúc của tim nguyên thủy (ống tim nguyên thủy gấp khúc theo hướng ngược với hướng gấp khúc bình thường).
Tim lạc chỗ: dị tật này hiếm. Tim nằm trên bề mặt lồng ngực, do sự thiếu hụt trong quá trình khép mình của phôi ở đường giữa (thành ngực không đóng kín).
Những bất thường trong phát triển động mạch, tĩnh mạch
Dị tật của động mạch:
Tật còn ống động mạch: bình thường ống động mạch bị bịt lại sau khi trẻ ra đời.
Hẹp động mạch chủ: lòng động mạch chủ bị hẹp, chỗ hẹp có thể ở trên hoặc ở dướilỗ mở vào của ống động mạch. Nguyên nhân do sự bất thường của lớp áo giữa dẫn đến sự tăng sinh của lớp áo trong.
Một số tật khác của động mạch: động mạch dưới đòn phải nằm sau thực quản, quai động mạch chủ kép, quai động mạch chủ ở bên phải, động mạch cảnh gốc trái có nguồn gốc bất thường.
Dị tật của tĩnh mạch:
Tĩnh mạch chủ dưới kép ở đoạn thắt lưng, tĩnh mạch chủ trên kép.
Thiếu tĩnh mạch chủ dưới, tĩnh mạch chủ trên ở bên trái, phát triển bất thường của tĩnh mạch phổi.
Bài viết cùng chuyên mục
Hình thành hệ tiết niệu phôi thai
Thận và niệu quản phát sinh từ 2 dải trung bì trung gian, gọi là dải sinh thận, nằm dọc mỗi bên từ vùng đầu đến vùng đuôi phô,i và xen vào giữa các khúc nguyên thủy.
Sự phát triển bộ phận phụ phôi thai
Khi thai chứa quá nhiều nước, lượng nước thừa được đào thải vào khoang ối, khi phôi thai mất nước nó sẽ hấp thụ nước ối.
Tạo giao tử phôi thai
Ở nam giới, những tế bào thuộc dòng tinh sinh sản, biệt hóa, tiến triển để cuối cùng sẽ tạo ra tinh trùng, tinh nguyên bào, tinh bào 1, tinh bào 2, tiền tinh trùng và tinh trùng.
Dị tật bẩm sinh ở người
Người ta đã phát hiện khá nhiều đột biến gen, gây ra những phát triển bất thường của cá thể, dẫn tới tử vong phôi, thai chết lưu, sảy thai.
Biệt hóa ba lá phôi và hình dạng phôi hai tháng
Ở đầu tuần thứ 3, ngoại bì là một tấm biểu mô dẹt, rộng ở vùng đầu, hẹp ở vùng đuôi và phủ mặt lưng của nội bì.
Hình thành bản phôi hai lá và ba lá
Ở sàn khoang ối, đại phôi bào của cúc phôi biệt hóa thành 2 lớp rõ rệt, một lớp bao gồm những tế bào hình trụ cao, tạo thành lá phôi ngoài.
Hình thành hệ tiêu hóa phôi thai
Vào khoảng giữa tuần thứ 3, nội bì ở đoạn xa của ruột trước dày lên tạo thành một mầm trước gọi là mầm gan nguyên thủy.
Thụ tinh và làm tổ của trứng
Sau khi được hình thành trong ống sinh tinh, lúc này tinh trùng có hình dạng đặc trưng, nhưng chưa có khả năng di động, từ ống sinh tinh, tinh trùng tới mào tinh.
Sự hình thành hệ sinh dục phôi thai
Trong tuần thứ 4, sự tăng sinh của các tế bào biểu mô khoang cơ thể, và sự tụ đặc của trung mô nằm phía dưới, đã tạo ra gờ tuyến sinh dục.
