- Trang chủ
- Phác đồ - Test
- Phác đồ điều trị bệnh lý nhi khoa
- Phác đồ điều trị rối loạn natri máu ở trẻ em
Phác đồ điều trị rối loạn natri máu ở trẻ em
Biên tập viên: Trần Tiến Phong
Đánh giá: Trần Trà My, Trần Phương Phương
Nhận định chung
Nguyên nhân rối loạn nước điện giải ở trẻ em thường do tiêu chảy, nôn ói hay nuôi ăn qua đường tĩnh mạch. Khi có rối loạn điện giải khai thác bệnh sử, khám lâm sàng, xét nghiệm cần chú ý tới các yếu tố sau:
Rối loạn điện giải là tăng hay giảm.
Tình trạng huyết động học, mất nước, tri giác.
Bệnh lý hiện tại, dịch nhập, dịch xuất - Kết quả điện giải đồ phù hợp lâm sàng.
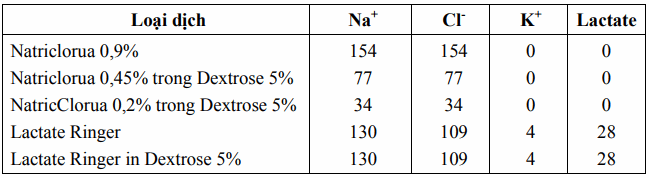
Bảng. Thành phần một số dung dịch đẳng trương thường dùng truyền tĩnh mạch
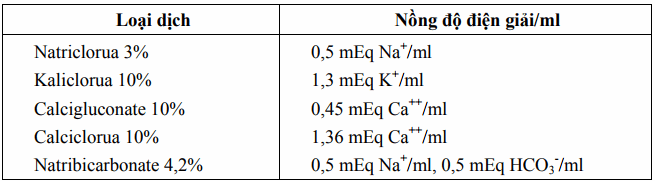
Bảng. Nồng độ của một số điện giải trong một số dung dịch ưu trương thường dùng truyền tĩnh mạch
Hạ Natri máu
Khi Natri máu £ 135 mEq/l.
Nhẹ: 130 - 134 mEq/l.
Trung bình: 120 - 129 mEq/l.
Nặng: < 120 mEq/l.
Có triệu chứng khi < 125 mEq/l hoặc khi giảm natri máu nhanh.
Nguyên nhân
Ngộ độc nước.
+ Tiêu chảy bù bằng nước thường không dùng ORS.
+ Rửa dạ dày, thụt tháo ruột già dùng nước thường.
+ Bù dịch, nuôi dưỡng tĩnh mạch chỉ với Dextrose 5%.
Suy thận, suy tim, tăng sinh tuyến thượng thận bẩm sinh.
Hội chứng tăng tiết ADH không thích hợp (trong tiết ADH không thích hợp cần: hạn chế dịch ¾ nhu cầu, dịch Natrichlorua 0,9% trong Dextrose 5% thay cho dung dịch Natrichlorua 1,8% trong Dextrose 5%).
Điều trị lợi tiểu.
Phác đồ điều trị hạ natri máu ở trẻ em
Nguyên tắc điều trị
Điều trị hạ Natri máu song song bồi hoàn thể tích dịch ngoại bào.
Bệnh nhân có sốc mất nước
Natriclorua 0,9% tốc độ 20 ml/kg/h truyền tĩnh mạch cho đến khi ổn định huyết động học.
Bệnh nhân có dấu hiệu mất nước nặng và natri < 130mEq/L
Natriclorua 0,9% trong Dextrose 5% truyền tĩnh mạch theo phác đồ điều trị mất nước cho đến khi có chỉ định bù dịch bằng đường uống.
Theo dõi điện giải đồ mỗi 4 giờ cho đến ổn định hoặc bù đường uống.
Bệnh nhân không sốc, không có dấu hiệu mất nước nặng
Hạ natri máu có biểu hiện thần kinh:
+ Truyền Natri Chlorua 3% 4 ml/kg qua bơm tiêm trong 30 phút (4 ml/kg Natri Chlorua 3% tăng Na+ 3mmol/L).
+ Sau đó kiểm tra ion đồ, nếu Natri máu còn thấp thì lặp lại liều thứ 2 cho đến khi Natri máu đạt 125 mEq/l tổng liều không quá 10ml/kg.
Hạ natri máu không biểu hiện thần kinh:
+ Điều chỉnh thường trong vòng 48 giờ.
+ Không tăng natri máu quá nhanh, không quá < 0,5 mEq/l/giờ.
+ Lượng natri thiếu cần bù:
Na+ thiếu = 0,6 x cân nặng (kg) x (135 – Na+ đo được)
- Na+ cho trong 24 giờ = Na thiếu + nhu cầu natri.
Lượng natri theo nhu cầu: 3 mEq/ 100 mL dịch.
Cách dùng: 1/2 truyền tĩnh mạch trong 8 giờ đầu, 1/2 truyền trong 16 giờ kế tiếp.
Nếu hạ natri do quá tải dịch hoặc tiết ADH không thích hợp (Natri/nước tiểu > 20mEq/L và nồng độ Osmol máu thấp < 280 mosm/L, Osmol nứớc tiểu cao > 100 mosm/L, tỉ trọng nước tiểu tăng > 1020).
+ Không cần bù Natri (trừ khi hạ natri máu có biểu hiện thần kinh).
+ Hạn chế dịch 50% nhu cầu.
+ Dịch Natriclorua 0,9% trong Dextrose 5%.
+ Furosemide 0,5 mg/kg tĩnh mạch.
Nhu cầu cơ bản:
Bảng. Nhu cầu dịch cơ bản hàng ngày ở trẻ

Tăng Natri máu
Khi Natri máu ≥ 150 mEq/L.
Tăng natri máu trung bình: 150 - 169 mEq/L.
Tăng natri máu nặng: > 169 mEq/L.
Tăng Natri máu ít gặp ở trẻ em.
Nguyên nhân
Tiêu chảy ở trẻ nhũ nhi chỉ bù bằng ORS.
Truyền quá nhiều dịch chứa Natribicarbonate.
Đái tháo nhạt.
Phác đồ điều trị tăng natri máu
Nguyên tắc điều trị
Chỉ làm giảm Natri máu với tốc độ chậm không quá 12 mEq/L/ngày để tránh nguy cơ phù não.
Điều chỉnh thường trong vòng 48 giờ.
Bệnh nhân có sốc mất nước
Lactate Ringer's 20 ml/kg/giờ truyền tĩnh mạch cho đến khi ổn định huyết động học.
Sau đó truyền Dextrose 5% trong Natriclorua 0,45%.
Tốc độ giảm natri máu không quá 0,5 - 1 mEq/L/giờ. Nếu tốc độ Natri máu giảm > 1 mEq/L/giờ sẽ giảm tốc độ truyền 25%.
Sau đó nếu nước tiểu tốt có thể truyền Dextrose 5% trong Natriclorua 0,2%.
Bệnh nhân không sốc
Tránh hạ natri máu quá nhanh sẽ có nguy cơ phù não.
Dung dịch nên chọn là Dextrose 5% trong Natriclorua 0,2%.
Nếu thể tích dịch ngoại bào bình thường có thể cho Furosemide 1 mg/kg tĩnh mạch hoặc tiêm bắp lần đầu và lặp lại mỗi 6 giờ nếu cần.
Bài viết cùng chuyên mục
Phác đồ điều trị tồn tại ống động mạch ở trẻ em
Ở trẻ bình thường, ống động mạch tự đóng trong khoảng từ ngày thứ 2 đến ngày thứ 6 sau khi ra đời, nếu đóng kéo dài hơn thì gọi là còn ống động mạch.
Tiếp cận chẩn đoán đái máu ở trẻ em
Đái máu chia làm hai loại đái máu đại thể, và đái máu vi thể, đái máu đại thể hay là đái máu nhìn thấy bằng mắt thường.
Phác đồ điều trị các vấn đề thường gặp ở trẻ sơ sinh già tháng
Đánh giá cẩn thận chính xác tuổi thai, qua siêu âm thai, đánh giá trước đẻ bởi khám, và theo dõi thai tốt, khám đánh giá thai không tốt, có chỉ định cho đẻ.
Phác đồ điều trị liệu pháp thư giãn tâm lý ở trẻ em
Thư giãn là một phương pháp hành vi, đòi hỏi con người phải chú tâm vào tập thư giãn mềm cơ bắp, tập thở chậm, tạo trạng thái thoải mái về tinh thần.
Phác đồ điều trị dị vật đường thở ở trẻ em
Thường không ở đơn vị chuyên khoa, và không đủ dụng cụ, thường can thiệp khi bệnh nhân đe dọa tử vong do ngạt thở cấp.
Phác đồ điều trị hạ đường huyết sơ sinh
Hạ đường huyết, có thể thoáng qua trong giai đoạn đầu sau sinh, hạ đường huyết dai dẳng có thể gây tổn thương não và để lại hậu quả lâu dà.
Phác đồ điều trị dị ứng thuốc ở trẻ em
Phản ứng giả dị ứng bao gồm, những yếu tố kích thích trực tiếp tới đáp ứng miễn dịch tế bào, và do vậy nó giống như phản ứng dị ứng.
Phác đồ điều trị toan xeton do đái tháo đường ở trẻ em
Toan xeton do đái tháo đường, xảy ra do thiếu insulin hoàn toàn, hoặc một phần kèm theo sự tăng nồng độ của các hormon điều hòa đối kháng.
Phác đồ điều trị viêm ruột hoại tử sơ sinh
Thiếu máu, và thiếu oxy tổ chức, như ngạt, bệnh màng trong, bệnh tim bẩm sinh, đa hồng cầu hay trên nhóm bệnh nhân được thay máu.
Phác đồ điều trị ngộ độc cấp ở trẻ em
Không gây nôn, và rửa dạ dà,y khi bệnh nhân đang co giật, và hôn mê, chất độc là chất ăn mòn, chất bay hơi, chất dầu không tan.
Phác đồ điều trị suy thận cấp ở trẻ em
Loại trừ nguyên nhân suy thận cấp trước, và sau thận, rất quan trọng, vì suy thận trước, và sau thận, nếu được xử trí kịp thời sẽ hồi phục nhanh.
Phác đồ điều trị tăng sản thượng thận bẩm sinh
Điều trị trước sinh bằng cách cho bà mẹ mang thai uống dexamethasone, trong suốt thời gian mang tha,i có tác dụng ngăn ngừa nam hóa.
Phác đồ điều trị viêm phổi do virus ở trẻ em
Mùa hay gặp nhất là vào mùa đông, hình thái, và mức độ nặng của viêm phổi do virus, thay đổi theo một số yếu tố như tuổi, mùa, trạng thái miễn dịch.
Phác đồ điều trị hội chứng hít phân su
Có thể truyền khối hồng cầu để tăng tưới máu mô, đặc biệt là những bệnh nhân với oxy thấp, nhìn chung duy trì nồng độ hemoglobin trên 15g dl.
Tiếp cận một trẻ bị bệnh nặng
Nếu không có bằng chứng chắc chắn, về sự lưu thông của đường thở, thì làm kỹ thuật ấn hàm, và nâng cằm, sau đó đánh giá lại.
Phác đồ điều trị cấp cứu các rối loạn chuyển hóa bẩm sinh
Nhiều các rối loạn chuyển hóa bẩm sinh, biểu hiện ở tuổi sơ sinh, hoặc sau đó một thời gian ngắn, bệnh nhân cũng có thể xuất hiện triệu chứng muộn.
Phác đồ điều trị teo đường mật bẩm sinh
Có nhiều giả thiết gây về nguyên nhân gây bệnh, như sự không thông nòng trở lại của đường mật, sự bất thường của thai kỳ.
Phác đồ điều trị viêm phổi ở trẻ em dưới 5 tuổi
Nguyên nhân viêm phổi ở trẻ em dưới 5 tuổi phổ biến nhất là virus, sau đó là vi khuẩn như Pneumococcus và Haemophilus influenzae.
Phác đồ điều trị suy thượng thận ở trẻ em
Các triệu chứng lâm sàng của suy thượng thận, thường không đặc hiệu nên có thể dẫn đến chẩn đoán muộn, khởi phát khác nhau, phụ thuộc vào tuổi.
Phác đồ điều trị khó thở ở trẻ em
Tất cả những bệnh nhân bị khó thở, đều phải được cung cấp oxy lưu lượng cao, qua mặt nạ NCPAP, ống thông mũi, gọng oxy.
Phác đồ điều trị xuất huyết giảm tiểu cầu nguyên phát ở trẻ em
Xuất huyết giảm tiểu cầu tiên phát, là tình trạng rối loạn trung gian miễn dịch mắc phải, đặc trưng là số lượng tiểu cầu giảm đơn độc.
Phác đồ điều trị bệnh tay chân miệng ở trẻ em
Các yếu tố sinh hoạt tập thể, như trẻ đi học, mẫu giáo, nơi trẻ chơi tập trung, là các yếu tố nguy cơ lây truyền, đặc biệt trong đợt bùng phát.
Phác đồ điều trị sốc giảm thể tích tuần hoàn ở trẻ em
Sốc giảm thể tích tuần hoàn, là loại sốc đặc trưng bởi tưới máu tổ chức không thỏa đáng, do giảm nặng thể tích dịch trong lòng mạch.
Phác đồ điều trị bệnh Kawasaki
Đến nay chưa rõ nguyên nhân gây Kawasaki, nhưng hướng nhiều đến bệnh có nguồn gốc nhiễm khuẩn, nhiễm độc kết hợp với yếu tố môi trường, và chủng tộc.
Phác đồ điều trị loét dạ dày tá tràng ở trẻ em
Loét thứ phát gây nên bởi các bệnh lý bên ngoài dạ dày tá tràng như bệnh Crohn, uống chất ãn mòn, viêm dạ dày trong bệnh viêm mao mạch dị ứng.
