- Trang chủ
- Phác đồ - Test
- Nguyên lý y học nội khoa
- Xuất huyết khoang dưới nhện: nguyên lý nội khoa
Xuất huyết khoang dưới nhện: nguyên lý nội khoa
Đau đầu dữ dội, đột ngột thường kèm mất tri giác tạm thời lúc khởi phát; thường có nôn ói. Chảy máu có thể gây tổn thương mô não kế bên và gây khiếm khuyết thần kinh khu trú.
Biên tập viên: Trần Tiến Phong
Đánh giá: Trần Trà My, Trần Phương Phương
Ngoại trừ chấn thương đầu, nguyên nhân thường gặp nhất của xuất huyết khoang dưới nhện (SAH) là vỡ phình mạch nội sọ; những nguyên nhân khác gồm chảy máy do dị dạng mạch máu (dị dạng động tĩnh mạch hoặc thông động tĩnh mạch màng cứng), nhiễm trùng phình mạch (do nấm) và xâm lấn vào trong khoang dưới nhện từ ổ xuất huyết nội sọ nguyên phát. Khoảng 2% phình mạch tiềm ẩn trong dân số, và 25,000–30,000 trường hợp vỡ phình mạch gây xuất huyết khoang dưới nhện xẩy ra mỗi năm ở Mỹ; nguy cơ võ phình mạch có kích thước <10 mm là 0.1% mỗi năm; Đối với phình mạch chưa vỡ, phân trăm nguy cơ vỡ do phẫu thuật tăng.
Triệu chứng lâm sàng
Đau đầu dữ dội, đột ngột thường kèm mất tri giác tạm thời lúc khởi phát; thường có nôn ói. Chảy máu có thể gây tổn thương mô não kế bên và gây khiếm khuyết thần kinh khu trú. Liệt dây thần kinh số 3 tiếm triển, thường liên quan đến đồng tử, kèm theo đau đầu gợi ý phình động mạch nối sau.
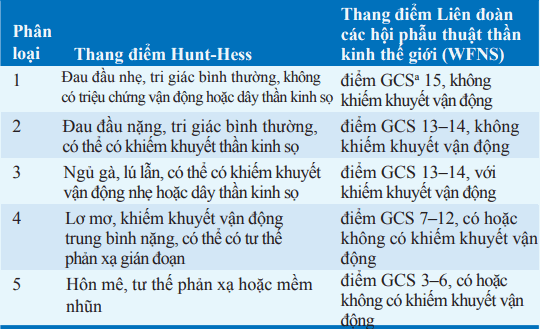
Kèm với các triệu chứng đột ngột, phình mạch có thể bị vỡ nhỏ với những chỗ rò máu vào khoang dưới nhện (xuất huyết lính canh). Các biểu hiện lâm sàng ban đầu của xuất huyết khoang dưới nhện có thể được phân loại dựa theo thang đo; Tiên lượng kết cục tốt giảm khi phân độ tăng.
Đánh giá ban đầu
CT không cản quang là xét nghiệm đầu tiên và thường cho thấy xuất huyết trong vòng 72 giờ/ Chọc dò tủy sống cần để chẩn đoán xuất huyết khoang dưới nhện nghi ngờ nếu CT không thấy; nhiễm sắc tố vàng trong dịch não tủy được thấy trong 6-12 giờ sau vỡ và kéo dài 1-4 tuần.
Hình ảnh học mạch máu não cần để xác định vfa khu trú chi tiết vị trí giải phẫu của phình mạch và xác định tồn tại các phình mạch khác chưa vỡ; chụp mạch máu nên được thực hiện sớm nhất có thể sau khi chẩn đoán xuất huyết khoang dưới nhện.
ECG có thể cho thấy thay đổi đoạn ST và sóng T giống với thiếu máu cơ tim, gây ra do catecholamine trong tuần hoàn và phòng điện quá mức của thần kinh giao cảm. Bệnh cơ tim có thể đảo ngược gây sốc hoặc suy tim xung huyết có thể xảy ra.
Xét nghiệm đông máu và đếm số lượng tiểu cầu nên làm, và nên điều trị nhanh chóng nếu đã có dữ liệu ghi nhận xuất huyết khoang dưới nhện.
Bảng. THANG ĐIỂM PHÂN LOẠI XUẤT HUYẾT KHOANG DƯỚI NHỆN
Điều trị xuất huyết dưới nhện
Điều trị phình mạch
Điều trị sớm phình mạch để ngừa vỡ.
Thử nghiệm phình mạch khoang dưới nhện quốc tế (ISAT) cho thấy kết cục cải thiện bằng liệu pháp nội mạch so với phẫu thuật; tuy nhiên, một số phình mạch có hình dạng không thể điều trị nội mạch, và vì vậy phẫu thuật vẫn là lựa chọn điều trị quan trọng trên một số bệnh nhân.
Quản lý y khoa
Theo dõi sát điện giải đồ và áp lực thẩm thấu; hạ natri máu (“não lãng phí muối”) thường phát triển vài ngày sau xuất huyết khoang dưới nhện, và bổ sung muối đường uống với truyên mạch dung dịch normal saline hoặc saline ưu trương có thể được dùng để chống lại việc giảm chức năng thận.
Thuốc chống co giật có thể bắt đầu đến khi phình mạch được điều trị, Mặc dù hầu hết các chuyên gia chỉ cho dùng thuốc khi bệnh nhân có co giật xảy ra.
Huyết áp nên được theo dõi cẩn thận, trong khi duy trì lưu lượng máu não, để giảm nguy cơ tái vỡ đến khi túi phình được điều trị.
Tất cả các bệnh nhân nên dùng tất nén khí để hỗ trợ phòng ngừa thuyên tắc phổi; heparin không phân đoạn được dùng dưới da để phòng ngừa huyết khối tĩnh mạch sâu có thể bắt đầu ngay sau điều trị can thiệp nội mạch và trong vài ngày sau thủ thuật mở sọ và phẫu thuật kẹp cổ túi phình mạch
Não úng thủy
Não úng thủy nặng có thể yêu cầu đặt khấn cấp ống thông vào não thất để dẫn lưu dịch não tủy ra ngoài; một sô bệnh nhân cần đặt ống thông kéo dài.
Tiến triển xấu trên một bệnh nhân xuất huyết khoang dưới nhện trong những giờ đầu đến vài ngày nên lặp lại CT scan để đánh giá kích thước não thất.
Co thắt mạch
Nguyên nhân hàng đầu gây tử vong và vỡ khởi phát theo sau; có thể phát triển vào ngày thứ 4 và tiếp tục đến ngày 14, dẫn đến thiếu máu cục bộ và có thể gây đột quỵ.
Điều trị y khoa với nimodipine đối vận kênh canxi (60 mg uống mỗi 4giờ) cải thiệt kết cục, có lẽ do phòng ngừa tổn thương thiếu máu hơn giảm nguy cơ co mạch.
Tưới máu não có thể được cải thiện với thuốc co mạch triệu chứng nhờ tăng áp lực động mạch trung bình với các chất co mạch như phenylephrine hay norepinephrine, và có thể tăng thể tích nội mạch với dung dịch tinh thể, tăng cung lượng tim và giảm độ nhớt máu nhờ giảm dung tích hồng cầu; điều này được gọi là liệu pháp “bộ ba-H” (hypertension-tăng huyết áp, hemodilution-làm loãng máu, và hypervolemic-tăng thể tích) được sử dụng rộng rãi.
Nếu co mạch triệu chứng vẫn còn dù đã tối ưu hóa các liệu pháp y khoa, thuốc dãn mạch trong động mạch và phẫu thuật mạch máu não có thể hiệu quả.
Bài viết cùng chuyên mục
Khám vận động: nguyên lý chẩn đoán điều trị
Đánh giá sức chi trên bằng sự trôi cơ sấp và lực của phản xạ cổ tay, ngón tay, Đánh giá sức chi dưới yêu cầu bệnh nhân đi lại bình thường, đi bằng gót chân, bằng ngón chân.
Bệnh lý lympho ác tính: nguyên lý nội khoa
Phần lớn ung thư bạch huyết chưa rõ nguyên nhân. Các tế bào ác tính đơn dòng và thường chứa nhiều bất thường về di truyền. Một số biến đổi di truyền đặc trưng cho các thực thể mô học đặc biệt.
Các bệnh da sần có vảy hay gặp
Tổn thương đơn lẻ giống tương tự nhưng nhỏ hơn so với đám báo hiệu và được sắp xếp đối xứng theo trục dài của mỗi tổn thương đơn lẻ cùng với các khoanh da.
Vô sinh nữ: rối loạn hệ sinh sản nữ giới
Các đánh giá ban đầu bao gồm khai thác thời điểm giao hợp thích hợp, phân tích tinh dịch ở nam giới, xác định sự rụng trứng ở nữ, và, trong phần lớn các trường hợp.
Ung thư tụy và u tuyến nội tiết của đường tiêu hóa và tụy
U tiết glucagon liên quan đến đái tháo đường và ban đỏ di truyền hoại tử, a characteristic red, raised, scaly rash thường ở vị trí vùng mặt, bụng, perineum, and distal extremities.
Liệt mặt: thần kinh mặt (VII)
Tổn thương thần kinh ngoại biên với phục hồi không hoàn toàn có thể tạo những đợt co thắt của các cơ bị ảnh hưởng.
Hội chứng SIADH ở bệnh nhân ung thư
Do hoạt động của hormon chống bài niệu vasopressin arginine được sản xuất bởi những khối u nhất định đặc biệt ung thư phổi tế bào nhỏ, SIADH đặc trưng bới hạ natri máu.
Bệnh ống thận: nguyên lý nội khoa
Thuốc là một nguyên nhân gây nên thể này của suy thận, thường được xác định bằng sự tăng từ từ creatinin huyết thanh ít nhất vài ngày sau điều trị.
Viêm xoang mãn tính: nguyên lý nội khoa
Viêm xoang do nấm dị ứng, thấy ở những trường hợp có nhiều polyp mũi và hen, biểu hiện là viêm và dày đa xoang, rất nhiều bạch cầu ái toan trong dịch nhầy.
Xuất huyết tiêu hoá: nguyên lý nội khoa
Hematocrit có thể không phản ánh đúng mức lượng máu mất vì sự cân bằng với dịch ngoại bào bị trì hoãn. Bạch cầu và tiểu cầu tăng nhẹ. Ure máu tăng thường gặp trong xuất huyết tiêu hoá trên.
Rối loạn nhịp chậm: nguyên lý nội khoa
Loại trừ hoặc chữa trị các nguyên nhân ngoại sinh như thuốc hoặc suy giáp. Mặt khác triệu chứng chậm nhịp đáp ứng với đặt máy tạo nhịp vĩnh viễn.
Rậm lông: rối loạn hệ sinh sản nữ giới
Cách tiếp cận khi xét nghiệm thừa androgen được mô tả trong hình. Buồng trứng đa nang là một nguyên nhân tương đối phổ biến gây rậm lông.
Hôn mê: nguyên lý nội khoa
Những vấn đề hô hấp và tim mạch cấp tính nên được chú trọng trước khi đánh giá thần kinh. Các dấu hiệu thần kinh nên được đánh giá và khởi đầu hỗ trợ thích hợp.
Bệnh Alzheimer: nguyên lý chẩn đoán điều trị
Bệnh Alzheimer không thể chữa, và thuốc không có hiệu quả cao, chủ yếu là sử dụng thận trọng thuốc ức chế cholinesterase, quản lý triệu chứng của vấn đề hành vi.
Rối loạn hệ thần kinh tự chủ: nguyên lý chẩn đoán điều trị
Bệnh thần kinh ngoại biên ảnh hưởng đến sợi myelin và không myelin nhỏ của hệ giao cảm và đối giao cảm là nguyên nhân phổ biến nhất của suy tự chủ mạn.
Điều trị đau: nguyên lý nội khoa
Thuốc giảm đau có chất gây nghiện dùng đường uống hoặc đường tiêm có thể dùng trong nhiều trường hợp đau nặng. Đây là những thuốc hiệu quả nhất.
Nhiễm độc sinh vật biển do cắn đốt
Cân nhắc kháng sinh theo kinh nghiệm bao phủ cả Staphylococcus và Streptococcus đối với những vết thương nghiêm trọng hoặc nhiễm độc ở ký chủ bị suy giảm miễn dịch.
Sự phát triển của khối u ung thư
Khi tế bào ác tính, động lực phát triển của chúng cũng tương tự các tế bào nình thường nhưng thiếu sự điều hòa. Vì các nguyên nhân chưa rõ, khối u phát triển theo đường cong Gompertzian.
Suy gan cấp: nguyên lý chẩn đoán điều trị
Vàng da đậm, rối loạn đông máu, chảy máu, suy thận, rối loạn kiềm toan, giảm glucose máu, viêm tụy cấp, suy tuần hoàn hô hấp, nhiễm trùng.
Nhiễm phóng xạ cấp
Tương tác phóng xạ với hạt nhân có thể gây ion hóa và hình thành các gốc tự do gây tổn thương mô do phá vỡ liên kết hóa học và cấu trúc phân tử, bao gồm DNA.
Đau vùng chậu: rối loạn hệ sinh sản nữ giới
Xác định liệu rằng cơn đau là cấp tính hay mãn tính, liên tục hay co thắt từng đợt, và theo chu kỳ hay không theo chu kỳ sẽ giúp chỉ định thêm các xét nghiệm.
Bệnh não do thiếu máu cục bộ
Khám lâm sàng tại nhiều thời điểm khác nhau sau chấn thương giúp đánh giá tiên lượng. Tiên lượng tốt hơn trên những bệnh nhân còn nguyên chức năng thân não.
Bệnh hạch bạch huyết: nguyên lý nội khoa
Khi một tế bào T tiếp xúc với một kháng nguyên mà nó nhận ra, nó sẽ tăng sinh và đến mạch bạch huyết đi. Mạch bạch huyết đi chứa đầy các kháng nguyên và tế bào T đặc hiệu.
Bệnh thoái hóa dạng bột: nguyên lý chẩn đoán và điều trị
Bệnh thoái hóa dạng bột được xác định bởi tính chất sinh hóa của protein trong sự lắng đọng các sợi và được phân loại theo toàn thân hay tại chỗ, mắc phải hay di truyền.
Bệnh tim bẩm sinh ở người lớn: nguyên lý nội khoa
Phương pháp điều trị bị giới hạn và bao gồm dãn động mạch phổi và xem xét ghép đơn lá phổi kèm sửa chữa khiếm khuyết ở tim, hoặc cấy ghép tim phổi.
