- Trang chủ
- Phác đồ - Test
- Nguyên lý y học nội khoa
- Ung thư tiền liệt tuyến: nguyên lý nội khoa
Ung thư tiền liệt tuyến: nguyên lý nội khoa
Với bệnh nhân đã đi căn xa, điều trị ức chế sản xuất androgen là 1 lựa chọn. Phẫu thuật cắt tinh hoàn có hiệu quả, nhưng hầu hết bệnh nhân thích dùng thuốc leuprolide.
Biên tập viên: Trần Tiến Phong
Đánh giá: Trần Trà My, Trần Phương Phương
Nhận định chung ung thư tiền liệt tuyến
Ung thư tiền liệt tuyến được chấn đoán trong 241,740 đàn ông năm 2012 ở Mỹ-Tỷ lệ này có thể tương đương với ung thư vú. Khoảng 28,170 nam giới chết do ung thư tiền liệt tuyến năm 2012. Chẩn đoán sớm ung thư ở nam giới có triệu chứng nhẹ phát hiện qua sàng lọc có tăng nồng độ PSA trong huyết tương điều trị rất phức tạp. Giống như phần lớn các loại ung thư khác, ảnh hưởng chủ yếu liên quan đến tuổi. Bệnh thường gặp ở người da đen hơn da trắng. Các triệu chứng thường tương tự và có thể không phân biệt được với phì đại tuyến tiền liệt, nhưng những bệnh nhân bị ung thư thường có bí đái và đau lưng hoặc đau hông. Trên mô học, 95% là ung thư biểu mô tuyến. Tiên lượng phụ thuộc vào độ mô học (thang điểm Gleason).
Đối lập với tăng sinh tuyến tiền liệt, ung thư tuyến tiền liệt thường có nguồn gốc từ vùng ngoại vi của tuyến và có thể phát hiện được qua thăm trực tràng (DRE) biểu hiện bằng một hoặc nhiều nốt ở mặt sau của tuyến, khối rắn ít di động và hình dạng bất thường. Tiếp cận chẩn đoán được chỉ ra ở Hình. Những bệnh nhân có DRE âm tính và PSA ≤ 4 ng/mL có thể được theo dõi hàng năm. Những bệnh nhân có bất thường DRE hoặc PSA >10 ng/mL nên siêu âm tuyến tiền liệt qua trực tràng (TRUS). Những bệnh nhân có DRE bình thường và PSA từ 4.1–10 ng/mL được xử lý khác nhau ở các trung tâm khám chữa bệnh khác nhau.
Một số trung tâm tiến hành TRUS và sinh thiết bất kì bất thường nào hoặc tiếp tục theo dõi nếu không phát hiện ra bất thường. Một số khác nên xét nghiệm lại PSA mỗi một năm và sinh thiết nếu mỗi gian đoạn tăng > 0.75 ng/mL. Các phương pháp khác của PSA để phân biệt ung thư sớm với phì đại tuyến tiền liệt gồm xác định ranh giới và PSA tự do và PSA liên quan đến kích thước tuyến tiền liệt (tỷ trọng PSA). Có thể một phần ba số người ung tư tiền liệt tuyến không có tăng PSA.
Ung thư lan đến hạch bạch huyết được quyết định phẫu thuật; nó chỉ biểu hiện 10% số bệnh nhân với thang điểm Gleason dưới 5 và trong 70% số bệnh nhân với thang điểm 9 hoặc 10.
Nồng độ PSA liên quan đến sự di căn; chỉ 10% người có PSA < 10 ng/mL có di căn hạch. Xương là vị trí hay gặp di căn xa nhất. Đánh giá giai đoạn theo Whitmore-Jewett gồm A: không sờ thấy khối U; B: sờ thấy khối U ở 1 (B1) hoặc 2 (B2) thùy; C: khối U lan ra ngoài vỏ; và D: di căn xa.
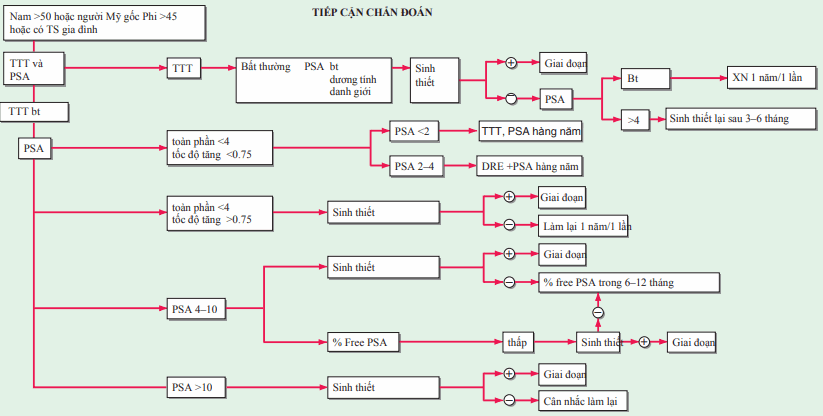
Hình. Sử dụng thăm trực tràng (TTT) và xét nghiệm PSA để quyết định sinh thiết tuyến tiền liệt dưới siêu âm.
Điều trị ung thư tiền liệt tuyến
Với ung thư giai đoạn A-C, phẫu thuật cắt tuyến tiền liệt triệt căn và xạ trị có kết quả như nhau; tuy nhiên, hầu hết các bệnh nhân được phẫu thuật. Cả 2 phương pháp đều có thể gây liệt dương. Phẫu thuật thường gây són tiểu. Xạ trị thường gây viêm trực tràng, hậu môn có thể có chảy máu, hẹp. Điều trị hormone (goserelin) cho bệnh giai đoạn khu trú sau xạ trị cải thiện hiệu quả điều trị. Bệnh nhân phải có kì vọng sống 5 năm mới phẫu thuật triệt căn. Bệnh nhân giai đoạn A có thời gian sống như những người không mắc ung thư cùng lứa tuổi. Giai đoạn B, C có tỉ lệ sống 10 năm là 82% và 42%.
Bệnh nhân sau phẫu thuật có tăng PSA có thể chụp Prostascint scanning (kháng thể của kháng nguyên PSA). Nếu không thấy bất thường, bệnh nhân được theo dõi tiếp. Nếu thấy bất thường ở giường tuyến tiền liệt, bệnh đã tái phát tại chỗ và cần xạ trị ngoài vào vị trí đó (nếu bệnh nhân đã điều trị bằng xạ trị, có thể điều trị phẫu). Tuy nhiên, trong hầu hết các trường hợp, PSA tăng sau điều trị cho thấy bệnh đã lan toàn thân. Điều trị ở giai đoạn này chưa rõ hiệu quả.
Với bệnh nhân đã đi căn xa, điều trị ức chế sản xuất androgen là 1 lựa chọn. Phẫu thuật cắt tinh hoàn có hiệu quả, nhưng hầu hết bệnh nhân thích dùng thuốc leuprolide, 7.5 mg tiêm bắp hàng tháng (ức chế sản xuất hormone hướng sinh dục từ tuyến yên), với flutamide, 250 mg uống 3 lần/ngày (ức chế receptor androgen). Hiệu quả của phối hợp với flutamide vẫn còn bàn bãi. Các phương pháp khác gồm cắt tuyến thượng thận, cắt tuyến tùng, dùng estrogen, thuốc ức chế tuyến thượng thận aminoglutethimide. Thời gian sống trung bình với giai đoạn D là 33 tháng. Khối U đôi khi đáp ứng với liệu pháp giảm hormone bằng cách co lại. Phương pháp ức chế hormone thứ hai là ức chế sản xuất androgen tại khối U; abiraterone, ức chế CYP17 ngăn cản tổng hợp androgen và MDV3100, 1 chất kháng androgen, cải thiện khả năng sống. Nhiều trường hợp bệnh vẫn tiến triển khi điều trị ức chế hormone là những khối U không phụ thuộc androgen thường liên quan đến đột biến gen mã hóa receptor androgen và làm khối U kháng thuốc. Hóa trị nhằm mục đích điều trị giảm nhẹ trong ung thư tuyến tiền liệt.
Mitoxantrone, estramustine, và taxanes, đặc biệt là cabazitaxel, dường như có hiệu quả khi dùng đơn độc, phác đồ phối hợp thuộc đang được thử nghiệm. Bệnh nhân được hóa trị thường giảm đau nhiều hơn so với những bệnh nhân chỉ chăm sóc hỗ trợ tại nhà. Liệu pháp ức chế miễn dịch đặc hiệu cải thiện thời gian sống thêm 4 tháng ở những bệnh nhân kháng với liệu pháp ức chế hormone.
Đau xương do di căn xương có thể giảm nhẹ với strontium-89 hoặc samarium-153. Bisphosphonate giảm tỉ lệ gặp biến chứng về xương.
Dự phòng ung thư tiền liệt tuyến
Finasteride và dutasteride giảm 25% tỉ lệ mới mắc ung thư, không có hiệu quả trong cải thiện thời gian sống thêm. Ngoài ra, khối U dường như có tiến triển đến giai đoạn có điểm Gleason cao hơn.
Bài viết cùng chuyên mục
Tiếp cận bệnh nhân rối loạn tri giác
Rối loạn tri giác thường gặp, nó luôn báo hiệu mệt bệnh lý của hệ thần kinh, Nên đánh giá để vác định đây là sự thay đổi mức độ tri giác hay và hoặc nội dung tri giác.
Những nguyên nhân sa sút trí tuệ
Bệnh Alzheimer là nguyên nhân chủ yếu của sa sút trí tuệ, ngoài ra còn có những nguyên nhân sa sút trí tuệ khác.
X quang bụng: nguyên lý nội khoa
Nên là chỉ định hình ảnh ban đầu ở một bệnh nhân nghi ngờ tắc ruột. Dấu hiệu của tắc ruột cao trên X quang gồm nhiều mức hơi dịch, không có bóng hơi ruột già, và có bậc thang xuất hiện ở quai ruột non.
Các bệnh da nhiễm khuẩn hay gặp
Viêm mô tế bào ngoài da, phổ biến nhất là ở mặt, đặc trưng bởi mảng tổn thương màu đỏ tươi, ranh giới rõ, đau nhiều, ấm. Do ngoài da bị nhiễm trùng và phù nề.
Đái tháo đường: nguyên lý chẩn đoán điều trị
Các thể đặc biệt khác bao gồm đái tháo đường do khiếm khuyết di truyềnvà rối loạn đơn gen hiếm gặp khác, bệnh về tuyến tụy ngoại tiết.
Viêm bàng quang kẽ: nguyên lý nội khoa
Không giống như đau vùng chậu phát sinh từ các nguồn khác, đau do viêm bàng quang kẽ càng trầm trọng hơn khi đổ đầy bàng quang, và giảm khi bàng quang rỗng.
Mệt mỏi toàn thân
Vì có nhiều nguyên nhân gây ra mệt mỏi, nên việc hỏi bệnh sử kĩ lưỡng, hỏi lược qua các cơ quan, và khám lâm sàng rất quan trọng để thu hẹp và tập trung vào các nguyên nhân phù hợp.
Hội chứng Cushing: cường năng tuyến thượng thận
Béo phì, tăng huyết áp, loãng xương, rối loạn tâm lý, mụn trứng cá, rậm lông, vô kinh, và bệnh đái tháo đường tương đối không đặc hiệu
Tăng natri máu: nguyên lý nội khoa
Ở bệnh nhân có tăng Natri máu do thận mất H2O, rất quantrọng trong xác định số lượng nước mất đang diễn ra hằng ngày ngoài việc tính toán lượng H2O thâm hụt.
Dinh dưỡng đường ruột và ngoài ruột
Dinh dưỡng qua đường ruột dùng để cho ăn qua đường ruột, sử dụng các chất bổ sung đường miệng hoặc tiêm truyền của các công thức thông qua ống dẫn thức ăn khác nhau.
Bóc tách động mạch chủ và một số bệnh lý động mạch chủ
Bóc tách động mạch chủ lên thường đi kèm với tăng huyết áp, hoại tử lớp áo giữa, hội chứng Marfan và Ehlers Danlos.
Chọc dịch màng bụng: nguyên lý nội khoa
Đối với một chọc lớn khối lượng, hệ thống hút trực tiếp vào thùng chứa chân không lớn sử dụng kết nối ống là một lựa chọn thường được sử dụng.
Hạ kali máu: nguyên lý nội khoa
Nguyên nhân của hạ Kali máu thì thường rõ ràng từ tiền sử, thăm khám, và hoặc xét nghiệm cận lâm sàng. Tuy nhiên, hạ Kali máu dai dẵng thì cần chi tiết hơn, đánh giá một cách hệ thống.
Hạ thận nhiệt: nguyên lý nội khoa
Nhiễm lạnh cấp gây nhịp tim nhanh, tăng cung lượng tim, co mạch ngoại biên và tăng kháng lực mạch máu ngoại biên, thở nhanh, tăng trương lực cơ vân, run lạnh và loạn vận ngôn.
Viêm gan mãn tính: nguyên lý chẩn đoán điều trị
Một số bệnh nhân có xuất hiện các biến chứng xơ gan: cổ trướng, dãn tĩnh mạch chảy máu, bệnh lý não, và lách to.
Hội chứng rối loạn sinh tủy: nguyên lý nội khoa
Đặc điểm bệnh lý của MDS là tủy bào với các mức độ tế bào học không điển hình thay đổi gồm nhân chậm trưởng thành, tế bào chất trưởng thành bất thường.
Dinh dưỡng qua đường ruột, nguyên lý nội khoa
Sau khi độ cao của đầu giường và xác nhận đặt ống chính xác, truyền dạ dày liên tục được bắt đầu với một chế độ ăn uống với một nửa công suất ở tốc độ 25 đến 50 ml
Hội chứng tăng tiết hormon tuyến yên
Các sản phẩm nội tiết của các tuyến ngoại vi, đến lượt nó, sẽ thông tin feedback lại vùng dưới đồi và tuyến yên để điều chỉnh chức năng tuyến yên.
Bệnh gan do rượu: nguyên lý chẩn đoán điều trị
Rối loạn chức năng của ty nạp thể, cảm ứng enzym vi thể làm thay đổi chuyển hóa thuốc peroxy hóa lipid làm tổn thương màng.
Táo bón: nguyên lý nội khoa
Thay đổi nhu động đại tràng do rối loạn chức năng thần kinh, đái tháo đường, tổn thương tuỷ sống, đa xơ cứng, bệnh Chagas, bệnh Hirschsprung, giả tắc ruột mạn tính vô căn.
Viêm mũi dị ứng: bệnh quá mẫn tức thì (typ I)
Viêm bề mặt niêm mạc mũi có thể cho phép các chất gây dị ứng thâm nhập vào sâu trong mô, nơi chúng liên kết với các tế bào mast quanh tiểu tĩnh mạch.
Ung thư dạ dày: nguyên lý nội khoa
Các triệu chứng thường gặp nhất là khó chịu bụng trên tăng dần, thường bị sút cân, buồn nôn; xuất huyết tiêu hóa cấp hoặc mạn tính loét niêm mạc thường gặp.
Choáng váng và chóng mặt: nguyên lý nội khoa
Khi choáng váng không chắc chắn, nghiệm pháp kích thích để làm xuất hiện các triệu chứng có thể hữu ích. Nghiệm pháp Valsalva, thở nhanh, hoặc thay đổi sang tư thế đứng có thể làm xuất hiện choáng váng.
Bệnh ống thận: nguyên lý nội khoa
Thuốc là một nguyên nhân gây nên thể này của suy thận, thường được xác định bằng sự tăng từ từ creatinin huyết thanh ít nhất vài ngày sau điều trị.
Eczema và viêm da
Một trong ba bệnh liên quan của viêm da cơ địa là viêm mũi dị ứng, hen và bệnh chàm. Bệnh thường bị theo đợt, mạn tính, ngứa rất nhiều, viêm da chàm hóa với các đám hồng ban có vảy, mụn nước,vảy tiết, và nứt nẻ.
