- Trang chủ
- Phác đồ - Test
- Nguyên lý y học nội khoa
- Suy tim: nguyên lý nội khoa
Suy tim: nguyên lý nội khoa
X quang ngực có thể thấy tim to, tái phân phối tuần hoàn phổi, đường Kerley B, tràn dịch màng phổi. Rối loạn chức năng co bóp và tâm trương thất trái có thể tiếp cận bằng siêu âm tim Doppler.
Biên tập viên: Trần Tiến Phong
Đánh giá: Trần Trà My, Trần Phương Phương
Khái niệm
Bất thường về cấu trúc tim và/hoặc chức năng dẫn đến các triệu chứng lâm sàng (VD, khó thở, mệt) và các dấu hiệu (VD, phù, ran phổi), nhập viện, chất lượng cuộc sống kém, và giảm tuổi thọ. Việc xác định bản chất bệnh lý tim mạch và các yếu tố nguy cơ gây Suy tim sung huyết cấp đóng vai trò rất quan trọng.
Bệnh lý tim mạch nền
Bao gồm (1) các tình trạng giảm chức năng tâm thu thất và phân suất tống máu (bệnh mạch vành, tăng huyết áp, bệnh cơ tim giãn nở, bệnh lý van tim, bệnh tim bẩm sinh); và (2) những tình trạng suy tim với phân suất tống máu bảo tồn (VD, bệnh lý cơ tim hạn chế, bệnh cơ tim phì đại, xơ hóa, rối loạn endomyocardial), còn được gọi là suy tim tâm trương.
Các yếu tố nguy cơ cấp tính
Bao gồm (1) nhập Na+ quá nhiều, (2) bỏ thuốc điều trị suy tim, (3) Nhồi máu cơ tim cấp (có thể thầm lặng), (4) Tăng huyết áp cấp tính, (5) loạn nhịp cấp, (6) nhiễm trùng và/hoặc sốt, (7) thuyên tắc phổi, (8) thiếu máu, (9) nhiễm độc giáp, (10) mang thai, (11) viêm cơ tim cấp hoặc viêm nội tâm mạc nhiễm trùng, và (12) thuốc (VD, tác nhân chống viêm không steroid, verapamil).
Triệu chứng
Do thiếu tới máu đến các mô ngoại vi (mệt, khó thở) và tăng áp lực buồng tim (khó thở, khó thở kịch phát về đêm, phù ngoại vi).
Thăm khám lâm sàng
Dãn tĩnh mạch cổ, tiếng T3, sung huyết phổi (ran phổi, gõ đục trong tràn dịch màng phổi), phù ngoại vi, gan to, và cổ chướng. Nhịp nhanh xoang thường gặp.
Với bệnh nhân có suy chức năng tâm trương, tiếng T4 thường xuất hiện.
Cận lâm sàng
X quang ngực có thể thấy tim to, tái phân phối tuần hoàn phổi, đường Kerley B, tràn dịch màng phổi. Rối loạn chức năng co bóp và tâm trương thất trái có thể tiếp cận bằng siêu âm tim Doppler. Siêu âm có thể phát hiện các bệnh lý tim bẩm sinh, bệnh lý van tim, màng ngoài tim tiềm ẩn cũng như bất thường vận động thành thất điển hình cho bệnh mạch vành.Xét nghiệm lượng peptide Natri niệu loại B (BNP) hoặc N-terminal pro-BNP giúp phân biệt các nguyên nhân khó thở do tim mạch với do phổi .
Bệnh lý mô phỏng suy tim sung huyết
Bệnh lý phổi: viêm phế quản mạn, khí phế thủng, và hen; đánh giá đờm và bất thường trên X quang ngực và các xét nghiệm chức năng phổi. Các nguyên nhân của phù ngoại vi: Bệnh gan, suy tĩnh mạch, và phù chu kì, các nguyên nhân trên không gây dãn tĩnh mạch cổ. Phù do rối loạn chức năng thận thường kèm theo tăng creatinine huyết tương và xét nghiệm nước tiểu bất thường.
Điều trị suy tim
Nhằm làm giảm triệu chứng, ngăn chặn tái cấu trúc cơ tim, và kéo dài sống còn. Điều trị tổng quát trong Bảng; quan trọng nhất, ức chế men chuyển và chẹn beta là nền tảng của liệu pháp điều trị ở bệnh nhân với phân suất tống máu giảm. Một khi triệu chứng xuất hiện:
Hạn chế tình trạng ứ dịch: (1) Chế độ ăn giảm natri (không ăn thức ăn mặn, VD, bánh khoai tây, thức ăn hộp, thịt hun khói, muối); kiểm soát chặt hơn (<2 g NaCl/d) trong Suy tim sung huyết tiến triển. Nếu hạ natri máu do hòa loãng xuất hiện , hạn chế truyền dịch (<1000 mL/ngày). (2) Lợi tiểu: Lợi tiểu quay [VD, furosemide hoặc torsemide (Bảng)] có tác dụng mạnh nhất và, không giống thiazides, vẫn có tác dụng khi MLCT <25 mL/phút. Kết hợp lợi tiểu quai với Thiazide hoặc metolazone để có tác dụng tăng cường. Trong qua trình diuresis, cần lấy cân nặng mỗi ngày, nhắm đến giảm 1–1.5 kg/ngày.
Ức chế men chuyển: Khuyến cáo là liệu pháp Suy tim sung huyết đầu tiên. Thuốc sẽ kéo dài đời sống cho bệnh nhân có triệu chứng Suy tim sung huyết. Ức chế men chuyển đã được chứng minh hoãn sự xuất hiện Suy tim sung huyết ở bệnh nhân có rối loạn chức năng thất trái và giảm tỷ lệ tử vong ngay khi bắt đầu sau nhồi máu cơ tim cấp.
Ức chế men chuyển có thể gây ra hạ huyết áp đáng kể ở bệnh nhân giảm thể tích máu, vì thế nên bắt đầu ở liều thấp nhất (VD, captopril 6.25 mg uống 3l/ng). Ức chế thụ thể (Bảng) có thể thay thế nếu bệnh nhân không dung nạp thuốc UCMC (VD, ho hoặc phù mạch). Xem xét hydralazine và nitrate đường uống ở bn có tăng Kali máu hoặc suy thận đang sử dụng Ức chế men chuyển.
Chẹn Beta (Bảng) được sử dụng với liều tăng dần nhằm cải thiện triệu chứng và kéo dài sống còn với bệnh nhân suy tim và giảm phân suất tống máu EF <40%. Sau khi bệnh nhân ổn định với Ức chế men chuyển và lợi tiểu, bắt đầu với liều thấp và tăng dần[VD, carvedilol 3.125 mg bid, double q2tuần nếu dung nạp tiến tới liều tối đa of 25 mg bid (for cân nặng<85 kg) or 50 mg bid (cân nặng >85 kg)].
Liệu pháp đối vận Aldosterone (spironolactone hoặc eplerenone [Bảng]), được thêm vào liệu pháp điều trị chuẩn ở bn với suy tim tiến triển sẽ giảm tỷ lệ tử vong. Đặc tính thuốc lợi tiểu có thể có lợi khi cải thiện triệu chứng, và liệu pháp như thế nên được xem xét với bệnh nhân có triệu chứng suy tim class III/IV và LVEF <35%.
Nên sử dụng cẩn trong khi kết hợp với Ức chế men chuyển hoặc chẹn thụ thể angiotensin nhằm tránh tăng kali máu.
Digoxin hữu ích trong suy tim vì (1) rối loạn chức năng tâm thu đáng kể (LV dãn, EF thấp, T3) và (2) suy tim với rung nhĩ (AF) và nhịp nhanh thất. Không như Ức chế men chuyển và chẹn beta, digoxin không kéo dài tuổi thọ ở bn suy tim nhưng giảm khả năng nhập viện. Không được chỉ định trong Suy tim sung huyết do bệnh lý màng ngoài tim, bệnh cơ tim hạn chế, hoặc hẹp van 2 lá (trừ khi có rung nhĩ). Digoxin chống chỉ định với bệnh cơ tim phì đại và bn có block dẫn truyền nhĩ thất – Liều lượng digoxin (0.125–0.25 mg qd) phụ thuộc tuổi tác, cân nặng, và chức năng thận có thể được guided bởi đo mức nồng độ digoxin trong huyết thanh digoxin (giữ mức <1.0 ng/mL).
Nhiễm độc Digitalis có thể theo sau hạ kali máu, thiếu oxy máu, hạ calci máu, hạ magie máu, nhược giáp, hoặc NMCT. Dấu hiệu sớm của nhiễm độc bao gồm chán ăn, buồn nôn, và hôn mê. Nhiễm độc tim bao gồm ngoại tâm thu thất và nhịp nhanh thất và rụng thất; nhịp nhanh nhĩ và block; dừng xoang và block xoang nhĩ; block nhĩ thất mọi độ. Nhiễm độc digitalis mạn có thể gây suy mòn, nữ hóa tuyến vú ở nam, “yellow” vision, hoặc lơ mơ. Nếu có dấu hiệu đầu tiên của nhiễm độc digitalis, dừng thuốc; giữ nồng độ K+ huyết thanh giữa 4.0 và 5.0 mmol/L. Rối loạn nhịp chậm và block nhĩ thất có thể đáp ức với atropine (0.6 mg IV); mặt khác, máy tạo nhịp tạm thời có thể cần thiết. Kháng thể chống digoxin có thể cho quá liều nặng.
Kết hợp các thuốc dãn mạch đường uống hydralazine (10–75 mg tid) và isosorbide dinitrate (10–40 mg tid) có thể có lợi khi dùng lâu dài với bệnh nhân không dung thứ ức chế men chuyển và chẹn thụ thể angiotensin và cũng có ích như là 1 phần của liệu pháp chuẩn, cùng với ức chế men chuyển và chẹn beta, ở người Phi, Mỹ suy tim class II–IV.
Với người bệnh , bn nhập viện, liệu pháp liệu pháp giãn mạch truyền tĩnh mạch (Bảng) thường cần thiết. Nitroprusside là thuốc dãn mạch cho bn có kháng lực hệ thống cao đáng kể. Thuốc được chuyển hóa thành thiocyanate, chất sẽ được bài tiết qua thận. Nhằm tránh ngộ độc thiocyanate (co giật, rối loạn tâm ý, buồn nôn), theo dõi mức thiocyanate ở bn rối loạn chức năng thận hoặc sử dụng >2 ngày. Nesiritide đường tĩnh mạch(Bảng), a purified preparation of BNP, chất dãn mạch giảm áp lực động mạch phổi bít và khó thở với bệnh nhân có suy tim suy huyết cấp mất bù. Thuốc chỉ nên được sử dụng với bệnh nhân suy tim trơ.
Chất vận mạch truyền tĩnh mạch (xem Bảng) được sử dụng với bệnh nhân nhập viện vì triệu chứng refractory hoặc cơ cấp của suy tim sung huyết nhằm tăng cung lượng tim. Thuốc chống chỉ địnhvoới bệnh cơ tim phì đại. Dobutamine tăng cung lượng tim mà không gây co mạch ngoại vi đáng kể hoặc nhịp nhanh. Dopamine với liều thấp[1–5 (μg/kg)/phút] gây lợi tiểu; liều cao [5–10 (μg/kg)/phút] tác dụng vận mạch dương tính chiếm ưu thế; co mạch ngoại vi lớn nhất ở liều >10 (μg/kg)/phút. Milrinone [0.1–0.75 (μg/ kg)/phút sau 50-μg/kg loading dose] là chất vận mạch dương tính không giao cảm và dãn mạch. Những chất vận mạch và dãn mạch trên có thể đượcsuử dụng kết hợp nhằm đạt được hiệu quả tăng cường.
Tiếp cận ban đầu để điều trị suy tim cấp mất bù dựa trên profile huyết động của bn (Hình) dựa trên thăm khám lâm sàng và, nếu cần, theo dõi huyết động xâm lấn.
Profile A “Ấm và khô”: Triệu chứng do bệnh lý khác suy tim (VD, NMCT cấp). Chưa các bệnh lý nền.
Profile B “Ấm và ẩm”: Điều trị với lợi tiểu và dãn mạch.
Profile C “Lạnh và ẩm”: Điều trị với dãn mạch truyền tĩnh mạch và vận mạch.
Profile L “Lanh và khô”: Nếu áp lực đổ đầy thấp (Áp lực động mạch phổi bít <12 mmHg) được xác định, consider trial of volume repletion.
Xem xét cấy máy khử rung cơ tim (ICD) dự phòng cho suy tim mạn class II–III và LVEF <30–35%. Bn với LVEF <35%, CHF trơ (NYHA class III–IV), và QRS >120 ms có thể là ứng cử viên cho tạo nhip 2 thất (liệu pháp tái đồng bộ tim), thường kết hợp với ICD. Bn bệnh nặng và < 6 tháng sống còn dự kiến, bn đạt chỉ tiêu stringent, có thể và ứng cử viên cho thiết bị hỗ trợ thất hoặc thay tim.
Bệnh nhân với suy tâm trương được điều trị bằng cách hạn chế muối và lợi tiểu. Beta blockers và ACE inhibitors có thể có lợi thông qua giảm kích hoạt thần kinh nội tiết.
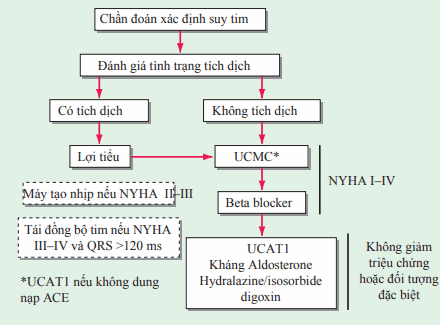
Hình. Điều trị suy tim có giảm EF
Bảng. LIỆU PHÁP ĐIỀU TRỊ SUY TIM
1. Phương pháp tổng quát
a. Hạn chế ăn muối
b. Tránh thuốc chống loạn nhịp cho loạn nhịp không triệu chứng
c. Tránh NSAIDs
d. Tiêm vaccine cúm và viêm phổi phế cầu
2. Lợi tiểu
a. Sử dụng ở bn quá tải dịch nhằm đạt JVP bình thường và giảm phù
b. Cân mỗi ngày để điều chỉnh liều
c. Với trường hợp kháng lợi tiểu, sử dụng đường tĩnh mạch hoặc kết hợp 2 loại lợi tiểu (VD, furosemide và metolazone)
d. Dopamine liều thấp nhằm tăng máu tới thận
3. Ức chế men chuyển hoặc chẹn thụ thể
a. Tất cả bn với suy tim tâm thu TT hoặc mất chức năng TT không triệu chứng
b. Chống chỉ định: K+ huyết thanh >5.5, suy thận tiến triển (VD, creatinine >3 mg/dL), hẹp động mạch thận 2 bên, mang thai
4. Chẹn beta
a. Cho bn suy tim có hoặc không triệu chứng và phân suất tống máu thất trái <40%, kết hợp ức chế men chuyển và lợi tiểu
b. Chống chỉ định: Co thắt khí quản, nhịp chậm có triệu chứng hoặc block tim tiến triển,suy tim không ổn định
5. Đối vận Aldosterone
a. Xem xét cho suy tim class III–IV và phân suất tống máu TT <35%
b. Tránh nếu K+ >5.0 hoặc creatinine >2.5 mg/dL
6. Digitalis
a. Cho bn suy tim tâm thu có triệu chứng thường xuyên (đặc biệt khi có rung nhĩ) thêm vào Ức chế men chuyển, lợi tiểu, chẹn beta
7. Phương pháp khác
a. Xem xét kết hợp hydralazine và nitrate đường uống nếu không dung thứ Ức chế men chuyển/Chẹn thụ thể
b. Xem xét tái đồng bộ thất (máy tạo nhịp 2 thất) cho bn suy tim độ III hoặc IV , LVEF <35%, và QRS >120 ms
c. Xem xét cấy máy khử rung chuyển nhịp cho bn suy tim độ II–III và phân suất tống máu <30–35%.
Bảng. THUỐC ĐIỀU TRỊ SUY TIM MẠN (EF <40%)
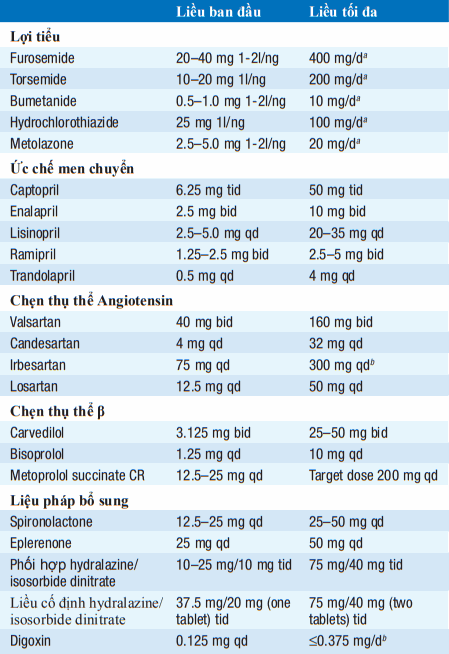
aPhải hiệu chỉnh liều để giảm triệu chứng suy tim ở bệnh nhân.
bKhông xác định được liều đích.
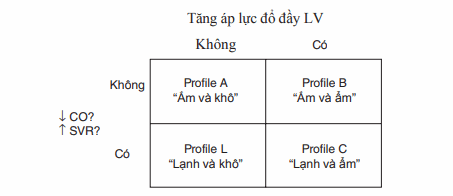
Hình. Profiles huyết động của bệnh nhân suy tim cấp. CO, cung lượng tim; LV, thất trái; SVR, kháng lực mạch máu hệ thống.
Bảng. THUỐC ĐIỀU TRỊ SUY TIM CẤP
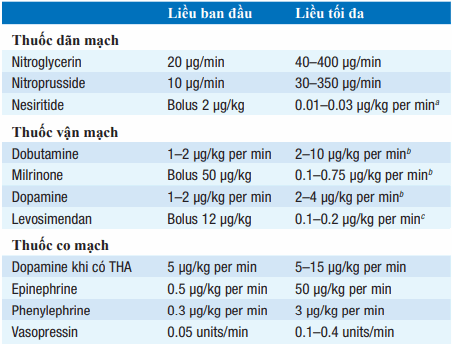
aThường <4 (μg/kg)/p.
bInotropes cũng gây giãn mạch.
cĐược chứng minh có hiệu quả trong điều trị suy tim cấp.
Bài viết cùng chuyên mục
Sự phát triển của kháng thuốc điều trị ung thư
Trong kháng thuốc mắc phải, các khối u đáp ứng ban đầu với hóa trị sau đó xuất hiện kháng thuốc trong quá trình điều trị, thường do xuất hiện các dòng kháng thuốc trong quần thể tế bào ung thư.
Bệnh lý tĩnh mạch và bạch huyết
DVT có thể phòng bằng cách đi lại sớm sau phẫu thuật hoặc heparin khối lượng phân tử liều thấp trong quá trình nằm giường bệnh kéo dài.
Thuyên tắc phổi và huyết khối tĩnh mạch sâu
Huyết khối tĩnh mạch sâu thường có biểu hiện khó chịu tăng dần ở bắp chân. Đối với thuyên tắc phổi, khó thở là triệu chứng hay gặp nhất.
Bệnh ống thận: nguyên lý nội khoa
Thuốc là một nguyên nhân gây nên thể này của suy thận, thường được xác định bằng sự tăng từ từ creatinin huyết thanh ít nhất vài ngày sau điều trị.
Hen phế quản: nguyên lý nội khoa
Dị nguyên hít phải có thể kích thích hen tiềm tàng với những bệnh nhân nhạy cảm đặc hiệu với các dị nguyên này. Nhiễm virus đường hô hấp trên thường gây nên cơn hen cấp.
Vũ khí vi sinh
Các sửa đổi làm tăng ảnh hưởng có hại của chất sinh học gồm thay đổi di truyền của vi khuẩn tạo ra các vi khuẩn kháng kháng sinh, bình xịt vi phân tử, xử lý hóa chất để làm ổn định.
Vô sinh nữ: rối loạn hệ sinh sản nữ giới
Các đánh giá ban đầu bao gồm khai thác thời điểm giao hợp thích hợp, phân tích tinh dịch ở nam giới, xác định sự rụng trứng ở nữ, và, trong phần lớn các trường hợp.
Xơ cứng teo cơ một bên: nguyên lý chẩn đoán điều trị
Triệu chứng phổ biến ban đầu gồm yếu, mỏi cơ, cứng cơ, chuột rút và giật cơ ở bàn tay và cánh tay, thường đầu tiên ở cơ nội tại bàn tay.
Thiếu hụt vi dưỡng chất cần thiết: nguyên lý nội khoa
Liên quan tới nghiện rượu; luôn bù thiamine trước carbohydrate ở người nghiện rượu để tránh thiếu thiamine cấp, Liên quan tới suy dinh dưỡng protein năng lượng.
Sốc phản vệ: nguyên lý nội khoa
Thời gian khởi phát rất đa dạng, nhưng các triệu chứng thường xảy ra trong khoảng vài giấy đến vài phút sau phơi nhiễm với kháng nguyên dị ứng.
U tuyến giáp: nguyên lý chẩn đoán điều trị
U tuyến giáp có thể là lành tính hoặc ác tính, Ung thư biểu mô tuyến giáp bao gồm ung thư tuyến giáp thể nhú, thể nang và không biệt hóa.
Bạch cầu cấp dòng tủy: nguyên lý nội khoa
Các yếu tố kích thích dòng có ít hoặc không có lợi ích, một số khuyến cáo sử dụng ở những bệnh nhân lớn tuổi và những người có nhiễm trùng hoạt động
Hội chứng tĩnh mạch chủ trên ở bệnh nhân ung thư
Xạ trị là lựa chọn điều trị đới với ung thư phổi không tế bào nhỏ, kết hợp hóa trị với xạ trị có hiệu quả trong ung thư phổi tế bào nhỏ và u lympho.
Buồn nôn và nôn ói: nguyên lý nội khoa
Chất trong dạ dày được đẩy vào thực quản khi khi đáy vị và cơ vòng dạ dày thực quản giãn sau một sự gia tăng áp lực nhanh chóng trong ổ bụng sinh ra từ sự co các cơ ở bụng và cơ hoành.
Tiêu chảy: nguyên lý nội khoa
Các chất tan không được hấp thu làm tăng áp suất thẩm thấu trong lòng ruột, gây kéo nước tràn vào lòng ruột; thường giảm khi nhịn ăn; khoảng trống nồng độ osmol trong phân.
Đột quỵ: nguyên lý nội khoa
Hầu hết đột quỵ do thiếu máu do tắc nghẽn huyết khối các mạch máu não lớn; huyết khối có thể có nguồn gốc từ tim, cung động mạch chủ hoặc những sang thương động mạch khác.
Ho: nguyên lý nội khoa
Các vấn đề quan trọng trong bệnh sử gồm yếu tố thúc đẩy ho, yếu tố gây tăng và giảm ho, và sự xuất đàm. Đánh giá các triệu chứng của bệnh ở mũi hầu, gồm chảy mũi sau, hắt hơi.
Viêm thanh quản và nắp thanh quản
Bao gồm làm ẩm, hạn chế nói, và cấy vi khuẩn ra GAS điều trị kháng sinh. Điều trị viêm thanh quản mạn tính phụ thuộc vào tác nhân gây bệnh, xác định thường đòi hỏi phải sinh thiết với cấy.
Lọc máu thận nhân tạo và lọc màng bụng
Tuy nhiên, chỉ định lọc máu sớm cho bệnh nhân, từ trước cho đến khi có các dấu hiệu lâm sàng, không củng cố được kết quả của bệnh thận giai đoạn cuối.
Chất độc hóa học làm dộp da
Khử độc ngay lập tức là cần thiết để giảm thiểu tổn thương. Cởi bỏ quần áo và rửa sạch da nhẹ nhàng bằng xà phòng và nước. Mắt nên rửa sạch với nhiều nước hoặc nước muối.
Bất thường về cận lâm sàng thiếu máu
Hồng cầu lưới tăng, soi tiêu bản thấy hồng cầu có nhân và nhiễm sắc, có thể thấy hồng cầu hình cầu, hình elip, mảnh vỡ hồng cầu hoặc hình bia, có gai hoặc hình liềm tùy theo từng rối loạn khác nhau.
Hạ và tăng magie máu: nguyên lý chẩn đoán điều trị
Giảm Mg huyết thường do những rối loạn ở thận hoặc phân phối Mg ở ruột và được phân loại như nguyên phát hoặc thứ phát.
Thăm khám lâm sàng tim mạch: nguyên lý nội khoa
Khám tổng quát một bệnh nhân nghi ngờ có bệnh lý tim mạch bao gồm dấu hiệu sinh tồn, nhịp thở, mạch, huyết áp và quan sát màu sắc da, ví dụ tím, xanh xao, móng tay dùi trống.
Các dạng phơi nhiễm phóng xạ hạt nhân
Vải và da thường có thể ngăn cản được hạt nhân alpha xâm nhập vào cơ thể. Nếu hạt alpha vào trong cơ thể, chúng gây tổn thương tế bào nghiêm trọng.
Đau lưng dưới: nguyên lý nội khoa
Đau tại chỗ gây nên bởi sự căng dãn các cấu trúc nhận cảm đau do đè nén hoặc kích thích đầu mút thần kinh; đau khu trú ở gần khu vực lưng bị tổn thương
