- Trang chủ
- Phác đồ - Test
- Nguyên lý y học nội khoa
- Rối loạn chức năng hô hấp: nguyên lý nội khoa
Rối loạn chức năng hô hấp: nguyên lý nội khoa
Tốc độ thể tích và lưu lượng phổi được so sánh với giá trị bình thường của quần thể đánh giá theo tuổi, cân nặng, giới, và chủng tộc.
Biên tập viên: Trần Tiến Phong
Đánh giá: Trần Trà My, Trần Phương Phương
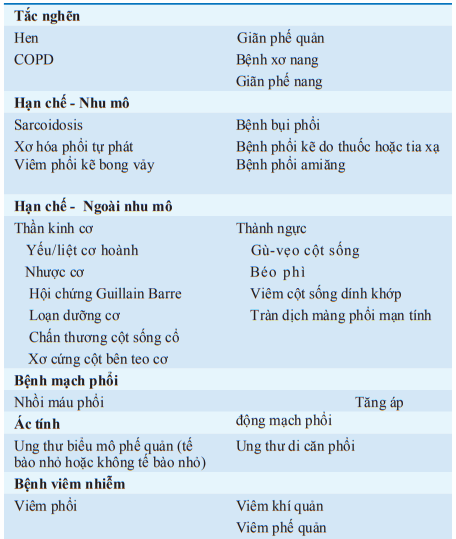
Các nhóm bệnh phổi chủ yếu bao gồm bệnh phổi tắc nghẽn (ví dụ: hen, COPD, giãn phế quản), bệnh phổi hạn chế (vd: bệnh phổi kẽ, bất thường thành ngực, bệnh thần kinh cơ). Hệ thống hô hấp bao gồm không chỉ phổi mà còn cả thành ngực, tuần hoàn phổi, và hệ thần kinh trung ương. Có 3 typ rối loạn chính về sinh lý bệnh hệ hô hấp, chúng thường kết hợp với nhau tạo nên các bệnh phổi khác nhau: chức năng thông khí, tuần hoàn phổi và trao đổi khí.
Rối loạn chức năng thông khí
Thông khí bao gồm quá trình vận chuyển khí tới phế nang. Các test chức năng phổi được sử dụng để đánh giá chức năng thông khí. Phân loại về thể tích phổi, được định lượng qua đánh giá chức năng phổi, được biểu diễn trên Hình. Hô hấp ký bao gồm việc thở ra gắng sức từ dung tích toàn phổi (TLC) tới thể tích cặn (RV); chỉ số chính trong phế dung đồ là thể tích thở ra trong 1s (FEV1) và dung tích sống gắng sức (FVC). Tốc độ lưu lượng dòng thở ra có thể được đánh dấu dựa trên đường cong lưu lượngthể tích. Đỉnh của đường cong hít vào trên vòng lưu lượng-thể tích gợi ý sự tắc nghẽn đường thở lớn ngoài lồng ngực, trong khi đỉnh của đường cong thở ra gợi ý sự tắc nghẽn đường thở lớn trong lồng ngực. Các thể tích phổi khác bao gồm TLC và RV, được đánh giá ở điều kiện ổn định sử dụng cả heli pha loãng hoặc thể tích ký thân. Tốc độ thể tích và lưu lượng phổi được so sánh với giá trị bình thường của quần thể đánh giá theo tuổi, cân nặng, giới, và chủng tộc.
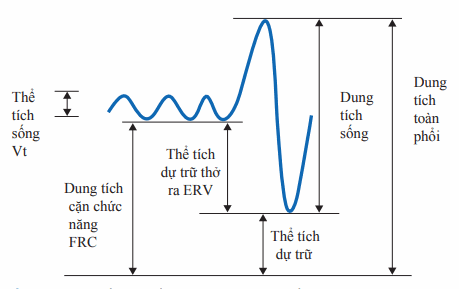
Hình. Phế dung đồ minh họa dung tích sống thở chậm mô tả các loại thể tích khác nhau.
Có hai khía cạnh chính về bất thường chức năng thông khí được phát hiện qua kiểm tra chức năng phổi: hạn chế và tắc nghẽn (Bảng). Sự hiện diện của tắc nghẽn được xác định bằng sự giảm tỉ lệ FEV1/FVC (sự bất thường được xác định với ngưỡng < 0.7), và mức độ tắc nghẽn được xác định qua mức giảm FEV1. Khi tắc đường dẫn khí, TLC có thể bình thường hoặc tăng, và RV thường tăng. Khi tắc nghẽn nặng, FVC thường giảm.
Sự hiện diện của bệnh phổi hạn chế được xác định bởi sự giảm thể tích phổi, đặc biệt là TLC. Khi nhu mô phổi là nguyên nhân gây hạn chế, RV cũng giảm, nhưng FEV1/FVC thì bình thường. Khi nguyên nhân ngoài nhu mô gây tổn thương thông khí hạn chế, ví dụ như yếu thần kinh cơ hoặc bất thường về lồng ngực, tác động lên RV và FEV1/FVC là khác nhau. Yếu cơ hô hấp có thể được đánh giá bằng việc đo lường áp lực lớn nhất khi hít vào và thở ra.
Bảng. PHÂN LOẠI CHẨN ĐOÁN CÁC BỆNH HÔ HẤP THƯỜNG GẶP
Bảng. SỰ THAY ĐỔI TRONG CHỨC NĂNG THÔNG KHÍ THEO TỪNG BỆNH PHỔI KHÁC NHAU
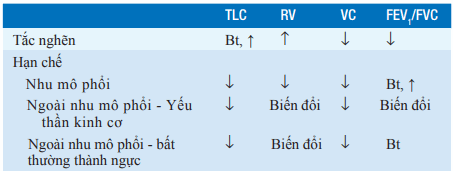
Viết tắt: Bt: bình thường.
Rối loạn tuần hoàn phổi
Hệ mạch phổi bình thường điều tiết cung lượng thất phải (~5 L/phút) với áp lực thấp. Áp lực động mạch phổi (PAP) trung bình khoảng 15 mmHg.
Khi cung lượng tim tăng, trở kháng mạch phổi (PVR) thường giảm, dẫn đến PAP trung bình tăng rất ít.
Đánh giá hệ mạch phổi cần áp lực mạch phổi và cung lượng tim để tính được PVR. PVR tăng khi oxy máu hạ (vì co mạch), huyết khối nội thành mạch (vì diện tích chiều ngang bị thu hẹp do tắc nghẽn), hoặc phá hủy các mao mạch phổi (vì thành phế nang bị phá hủy hoặc mất).
Tất cả các bệnh thuộc hệ hô hấp gây hạ oxy máu đều có khả năng gây tăng áp phổi. Tuy nhiên, bệnh nhân hạ oxy máu kéo dài liên quan đến COPD, bệnh phổi kẽ, bệnh thành ngực, và giảm thông khí do béo phì/ngưng thở khi ngủ do tắc nghẽn đều gây tăng áp phổi. Khi mạch máu phổi bị ảnh hưởng trực tiếp, với huyết khối tái diễn ở phổi, sự giảm diện tích cắt ngang hệ mạch phổi là cơ chế chính gây PVR hơn là hạ oxy máu.
Các rối loạn trao đổi khí
Chức năng chính của hệ hô hấp là loại bỏ CO2 từ máu ra tuần hoàn phổi và cung cấp O2 tới máu tự hệ mạch phổi. Vt bình thường khoảng 500ml và tần số thở bình thường khoảng 15 nhịp/phút, dẫn tới thông khí phút khoảng 7.5 L/phút. Do có khoảng chết giải phẫu, thông khí phế nang khoảng 5L/phút. Trao đổi khí phụ thuộc vào thông khí phế nang hơn là thông khí phút.
Áp lực riêng phần CO2 trong máu động mạch tỉ lệ thuận với lượng CO2 thải ra mỗi phút (VCO2) và tỉ lệ nghịch với thông khí phế nang (VA).
PaCO2 = 0.863 × VCO2/VA
Sự trao đổi khí hợp lý giữa phế nang và mao mạch phổi bằng cách khuếch tán là yêu cầu cho sự trao đổi khí bình thường. Khuếch tán khí có thể được kiểm tra bằng việc đo lường dung tích khuếch tán của phổi với nồng độ CO thấp (và an toàn) (Dlco) trong 10s ngừng thở. Đo Dl phản ánh chính xác nồng độ Hb của bệnh nhân. Bất thường về khuếc tán khí hiếm khi là nguyên nhân của hạ oxy máu lúc nghỉ ngơi nhưng có thể gây hạ oxy máu lúc gắng sức. Thông khí hạn chế cùng Dlco giảm gợi ý bệnh nhu mô phổi.
Bệnh nhân có dung tích phổi bình thường, thể tích phổi bình thường, Dlco giảm cân nhắc bệnh mạch phổi. Sự trao đổi khí phụ thuộc vào sự phù hợp giữa thông khí và khuếch tán.
Đánh giá trao đổi khí thường thông qua khí máu, nó cung cấp thông số áp lực riêng phần của O2 và CO2.
Lượng O2 thực tế trong máu được xác định bởi cả PO2 và nồng độ Hb. Sự khác biệt O2 phế nang-động mạch [(A − a) gradient] có thể cung cấp thông tin hữu ích khi đánh giá bất thường trao đổi khí.
(A − a) gradient bình thường < 15 mmHg ở người dưới 30 tuổi nhưng tăng lên theo tuổi. Để tính toán (A − a) gradient, PO2 (PaCO2) phế nang được tính theo công thức:
PaO2 = FiO2 × (PB − PH2O) − PaCO2/R
trong đó FiO2 = nồng độ O2 trong hỗn hợp khí thở vào (0.21 trong trường hợp hít khí trời), PB = áp suất khí quyển (760 mmHg ở mực nước biển), PH2O = áp lực hơi nước (47 mmHg khi không khí bão hòa ở37°C), và R = thương số hô hấp (tỉ lệ CO2 sinh ra và sự tiêu thụ O2, thường được thừa nhận là 0.8). Giảm oxy máu động mạch nặng hiếm khi xảy ra vì giảm thông khí phế nang trong khi hít thở không khí tại mực nước biển. (A − a) gradient được tính toán bằng cách trừ bớt PaO2 đo được từ PaO2 tính được.
Tính thích hợp trong việc đào thải CO2 được phản ánh trong việc định lượng áp lực riêng phần CO2 trong khí máu động mạch. easured in an arterial blood gas. Máy đo oxy dựa vào mạch đập là một công cụ giá trị, được sử dụng rộng rãi và không xâm nhập để đánh giá độ bão hòa oxy, nhưng nó không cung cấp thông tin về PaCO2. Những hạn chế khác của máy đo oxy dựa vào mạch đập bao gồm tính không nhạy tương đối với sự thay đổi oxy khi PaO2 >60 mmHg, các vấn đề khi gặp phải dấu hiệu tương ứng khi tưới máu da giảm, và không có khả năng phân biệt oxyhemoglobin với các dạng hemoglobin khác, ví dụ như carboxyhemoglobin và methemoglobin.
Cơ chế sự bất thường về chức năng hô hấp
Bốn cơ chế cơ bản gây hạ oxy máu là (1) giảm PO2 hít vào, (2) giảm thông khí, (3) shunt, và (4) mất tương xứng giữa thông khí/tống máu. Giảm PO2 hít vào (ví dụ: độ cao) và giảm thông khí (đặc trưng bởi tăng PaCO2) cả hai trường hợp giảm oxy máu động mạch gây nên bởi giảm oxy phế nang; vì vậy, (A − a) gradient vẫn bình thường. Dòng shunt (ví dụ, dòng shunt ở tim) gây hạ oxy máu bằng cách đi vòng quanh các mao mạch phế nang. Dòng shunt được đặc trưng bởi sự tăng (A − a) gradient và khó hồi phục khi bổ sung O2. Mất tương xứng giữa thông khí/tống máu là nguyên nhân hay gặp nhất gây hạ oxy máu, nó liên quan tới sự tăng (A − a) gradient, nhưng sự bổ sung O2 đáp ứng lại sự thiếu oxy bằng cách tăng thể tích oxy máu từ những vùng có tỉ lệ thông khí/tưới máu thấp. Một sơ đồ tiếp cận bệnh nhân hạ oxy máu được trình bày tại Hình.
Tăng CO2 máu gây nên bởi sự thông khí phế nang không thích hợp. Các yếu tố gây tăng CO2 bao gồm:(1) tăng sản xuất CO2, (2) giảm điều khiển thông khí, (3) suy chức năng bơm hô hấp hoặc tăng kháng trở đường thở, và (4) trao đổi khí không hiệu quả (tăng khoảng chết hoặc mất tương xứng giữa thông khí/tống máu).
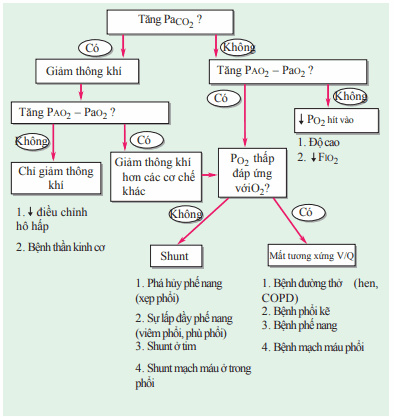
Hình. Sơ đồ tiếp cận chẩn đoán bệnh nhân hạ oxy máu. COPD, bệnh phổi tắc nghẽn mạn tính.
Mặc dù những bất thường về khuếc tán khí hiếm khi gây nên hạ oxy máu khi nghỉ ngơi, việc đo Dlco có thể được sử dụng để xác định chức năng của màng phế nang-mao mạch. Các bệnh chỉ tác động lên đường thở không gây giảm Dlco. Dlco giảm trong bệnh phổi kẽ, khí phế thũng, và bệnh mạch máu phổi. Dlco có thể tăng trong trường hợp xuất huyết phế nang, hen và suy tim sung huyết.
Bài viết cùng chuyên mục
Khám phản xạ: nguyên lý chẩn đoán điều trị
Trong vài trường hợp, test này sẽ dạng các ngón còn lại và mức độ gấp thay đổi ở khớp cổ chân, kheo và háng.
Đánh giá suy dinh dưỡng: nguyên lý nội khoa
Hai thể của suy dinh dưỡng thường gặp là marasmus, nó đề cập đến sự thiếu ăn xảy ra do giảm nhập năng lượng kéo dài, và kwashiorkor, đề cập đến suy dinh dưỡng có chọn lọc protein.
Tăng triglyceride máu đơn thuần
Việc chẩn đoán tăng triglyceride máu được thực hiện bằng cách đo nồng độ lipid huyết tương sau khi nhịn ăn qua đêm.
Ngộ độc và quá liều thuốc
Carbon monoxid là nguyên nhân hàng đầu gây chết do ngộ độc. Ngộ độc Acetaminophen là thuốc phổ biến nhất gây tử vong. Tử vong do các thuốc khác thường do thuốc giảm đau.
Nhiễm khuẩn tiết niệu: nguyên lý nội khoa
Yếu tố nguy cơ của viêm bàng quang cấp gồm sử dụng màng ngăn diệt tinh trùng gần đây, quan hệ tình dục thường xuyên, tiền sử nhiễm trùng tiết niệu.
Tăng natri máu: nguyên lý nội khoa
Ở bệnh nhân có tăng Natri máu do thận mất H2O, rất quantrọng trong xác định số lượng nước mất đang diễn ra hằng ngày ngoài việc tính toán lượng H2O thâm hụt.
Vô sinh nữ: rối loạn hệ sinh sản nữ giới
Các đánh giá ban đầu bao gồm khai thác thời điểm giao hợp thích hợp, phân tích tinh dịch ở nam giới, xác định sự rụng trứng ở nữ, và, trong phần lớn các trường hợp.
Chứng mất ngủ: nguyên lý nội khoa
Tất cả bệnh nhân mất ngủ có thể trở nặng và làm bệnh kéo dài do các hành vi không có lợi cho việc bắt đầu và duy trì giấc ngủ. Vệ sinh giấc ngủ không cân xứng.
Tình trạng tăng thẩm thấu tăng đường huyết: nguyên lý nội khoa
Thiếu insulin tương đối và không đủ lượng dịch nhập là nguyên nhân chính của HHS. Tăng đường huyết gây lợi niệu thẩm thấu dẫn đến giảm thể tích nội mạch tuyệt đối.
Bệnh sỏi thận: nguyên lý nội khoa
Sỏi bể thận có thể không có triệu chứng hoặc gây đái máu đơn thuần, tắc nghẽn có thể xảy ra ở bất cứ vị trí nào dọc theo đường tiết niệu.
Khối thượng thận được phát hiện ngẫu nhiên
Chọc hút bằng kim nhỏ hiếm khi được chỉ định và chống chỉ định tuyệt đối nếu nghi ngờ u tủy thượng thận.
Ung thư chưa rõ nguyên phát: nguyên lý nội khoa
Khi khối U đã di căn, các xét nghiệm chẩn đoán nên làm để phát hiện các khối U có khả năng điều trị khỏi, như u limpho, bệnh Hodgkin, u tế bào mầm, ung thư buồng trứng.
Khám cảm giác: nguyên lý chẩn đoán điều trị
Bệnh nhân với sang thương não bộ có những bất thường về phân biệt cảm giác như là khả năng cảm nhận được hai kích thích đồng thời, định vị chính xác kích thích.
Bạch cầu cấp dòng tủy: nguyên lý nội khoa
Các yếu tố kích thích dòng có ít hoặc không có lợi ích, một số khuyến cáo sử dụng ở những bệnh nhân lớn tuổi và những người có nhiễm trùng hoạt động
Vũ khí vi sinh
Các sửa đổi làm tăng ảnh hưởng có hại của chất sinh học gồm thay đổi di truyền của vi khuẩn tạo ra các vi khuẩn kháng kháng sinh, bình xịt vi phân tử, xử lý hóa chất để làm ổn định.
Xét nghiệm tiêu bản máu ngoại vi
Hồng cầu đa kích thước-kích thước hồng cầu không đều nhau, các tế bào khổng lồ là hậu quả của quá trình tổng hợp DNA từ tiền thân hồng cầu bị chậm lại do thiếu folate hoặc vitamin B12.
Biến chứng sốt và giảm bạch cầu đa nhân trung tính khi điều trị ung thư
Nên lấy hai mẫu máu từ hai vị trí khác nhau và chụp X quang ngực, và các cận lâm sàng thêm nê được chỉ định tùy theo các dấu hiệu lâm sàng từ bệnh sử và thăm khám.
Chất hóa học gây độc thần kinh
Biểu hiện lâm sàng của nhiễm độc thần kinh là giống nhau khi phơi nhiễm hai đường hơi và dung dịch. Biểu hiện đầu tiên bao gồm co đồng tử, nhìn mờ đau đầu, và tăng tiết dịch hầu họng.
Bướu cổ đa nhân độc và u tuyến độc: nguyên lý chẩn đoán và điều trị
Ngoài các đặc điểm của bướu cổ, biểu hiện lâm sàng của bướu cổ đa nhân độc bao gồm cường giáp dưới lâm sàng hoặc nhiễm độc giáp nhẹ
Tăng calci máu ở bệnh nhân ung thư
Giảm albumin máu liên quan đến bệnh lý ác tính có thể làm triệu chứng nặng hơn tùy theo nồng độ canxi huyết thanh vì càng nhiều canxi sẽ làm tăng lượng canxi tự do hơn lượng gắn kết với protein.
Chọc dò tủy sống: nguyên lý nội khoa
Với bất kì tư thế nào, người bệnh đều phải gập người càng nhiều thì càng tốt. Ở tư thế nằm nghiêng, bệnh nhân gập người sao cho đầu gối chạm vào bụng như tư thế của thai nhi.
Viêm thanh quản và nắp thanh quản
Bao gồm làm ẩm, hạn chế nói, và cấy vi khuẩn ra GAS điều trị kháng sinh. Điều trị viêm thanh quản mạn tính phụ thuộc vào tác nhân gây bệnh, xác định thường đòi hỏi phải sinh thiết với cấy.
Nhiễm toan ceton do đái tháo đường: nguyên lý nội khoa
Nhiễm ceton do đái tháo đường do thiếu insulin có liên quan hoặc không với tăng tuyệt đối glucagon và có thể gây ra bởi dùng insulin không đủ liều, nhiễm trùng.
Hội chứng suy hô hấp cấp (ARDS): nguyên lý nội khoa
Phù phế nang đặc trưng nhất trong các phần phụ thuộc của phổi; gây xẹp phổi và giảm độ đàn hồi phổi. Hạ oxy máu, thở nhanh và phát triển khó thở tiến triển, và tăng khoảng chết trong phổi cũng có thể dẫn đến.
Hạ thận nhiệt: nguyên lý nội khoa
Nhiễm lạnh cấp gây nhịp tim nhanh, tăng cung lượng tim, co mạch ngoại biên và tăng kháng lực mạch máu ngoại biên, thở nhanh, tăng trương lực cơ vân, run lạnh và loạn vận ngôn.
