- Trang chủ
- Phác đồ - Test
- Nguyên lý y học nội khoa
- Nhồi máu cơ tim ST chênh lên (STEMI)
Nhồi máu cơ tim ST chênh lên (STEMI)
Troponins T và I cơ tim khá đặc hiệu trong tổn thương cơ tim và là hai chỉ dấu được ưu tiên sử dụng để chẩn đoán nhồi máu cơ tim cấp. Nồng độ hai chỉ dấu này tăng kéo dài trong 7 đến 10 ngày.
Biên tập viên: Trần Tiến Phong
Đánh giá: Trần Trà My, Trần Phương Phương
Nhận biết và điều trị sớm nhồi máu cơ tim cấp là điều cần thiết; chẩn đoán dựa trên bệnh sử, ECG, và các chỉ dấu tim mạch trong huyết thanh.
Triệu chứng nhồi máu cơ tim ST chênh lên
Đau ngực tương tự đau thắt ngực nhưng nặng và kéo dài hơn; không giảm hoàn toàn khi nghỉ hoặc dùng nitroglycerin, thường kèm theo nôn, vã mồ hôi, và cảm giác lo lắng. Tuy nhiên, khoảng 25% trường hợp nhồi máu không có biểu hiện lâm sàng.
Thăm khám thực thể nhồi máu cơ tim ST chênh lên
Xanh xao, vã mồ hôi, nhịp tim nhanh, T4, rối loạn hoạt động cơ tim có thể gặp.
Nếu có suy tim sung huyết, có thể nghe tiếng ran và T3. Tĩnh mạch cổ nổi thường thấy trong trường hợp nhồi máu thất phải.
ECG
ST chênh lên, theo sau bởi (nếu không được tái tưới máu ngay) sóng T đảo ngược, sau đó xuất hiện sóng Q sau khoảng vài giờ (xem Hình).
Nhồi máu cơ tim ST không chênh, hay NSTEMI
ST chênh xuống theo sau bởi sự thay đổi hằng định của ST-T mà không xuất hiện sóng Q. So sánh với ECG cũ có thể giúp ích.
Các chỉ dấu cơ tim
Troponins T và I cơ tim khá đặc hiệu trong tổn thương cơ tim và là hai chỉ dấu được ưu tiên sử dụng để chẩn đoán nhồi máu cơ tim cấp. Nồng độ hai chỉ dấu này tăng kéo dài trong 7–10 ngày. Nồng độ creatine phosphokinase (CK) gia tăng trong 4–8 giờ, đạt đỉnh sau 24 giờ, và trở về bình thường trong 48–72 giờ. CK-MB isoenzyme đặc hiệu hơn cho nhồi máu nhưng cũng gia tăng trong viêm cơ tim hoặc sau khi khử rung tim. CK toàn phần(không phải CK-MB) gia tăng (2-3 lần) sau tiêm bắp, gắng sức mạnh, hoặc chấn thương cơ xương. Tỉ lệ khối CK-MB:CK hoạt động ≥ 2.5 gợi ý nhồi máu cơ tim cấp. CK-MB đạt đỉnh sớm hơn (khoảng 8 giờ) sau khi được tái tưới máu. Các chỉ dấu cơ tim nên được đo ngay khi nhập viện, sau 6–9 giờ, và sau 12–24 giờ.
Phương tiện chẩn đoán hình ảnh không xâm lấn
Hiệu quả trong chẩn đoán nhồi máu cơ tim vẫn chưa rõ. Siêu âm tim phát hiệu rối loạn vận động vùng do nhồi máu (nhưng không phân biệt được nhồi máu cơ tim cấp hay sẹo nhồi máu cũ trước đó). Siêu âm cũng có ích trong phát hiện nhồi máu thất phải, phình thất trái, và huyết khối thất trái.
Xạ hình tưới máu cơ tim (thallium 201 hay technetium 99m-sestamibi) nhạy trong phát hiện vùng giảm tưới máu, nhưng không đặc hiệu cho nhồi máu cơ tim. MRI tăng tương phản chậm với gadolinium cho thấy chính xác vùng nhồi máu, nhưng gặp khó khăng về mặt kĩ thuật đối với bệnh nhân cấp tính.
Điều trị nhồi máu cơ tim ST chênh lên
Can thiệp ban đầu
Mục tiêu đầu tiên là (1) nhanh chóng xác định bệnh nhân có thể điều trị tái tưới máu không, (2) giảm đau, và (3) phòng ngừa/điều trị loạn nhịp và các biến chứng cơ học.
Aspirin nên được dùng ngay lập tức (162–325 mg nhai lúc nhập viện, sau đó dùng 162–325 mg uống 1 lần/ngày), ngoại trừ bệnh nhân không dung nạp với aspirin.
Khai thác bệnh sử theo mục tiêu, thăm khám, và ECG để xác định STEMI (ST chênh lên >1 mm ở hai chuyển đạo chi liên tiếp, ≥ 2 mm ở hai chuyển đạo trước ngực liên tiếp, hoặc block nhánh trái mới xuất hiện) và thực hiện liệu pháp tái tưới máu phù hợp [can thiệp mạch vành qua da (PCI) hay ly giải fibrin đường tĩnh mạch], giúp làm giảm kích thước vùng nhồi máu, rối loạn chức năng thất trái, và tỉ lệ tử vong.
PCI tiên phát thường có hiệu quả hơn so với liệu pháp ly giải fibrin và được khuyến cáo thực hiện tại các trung tâm y tế có khả năng thực hiện nhanh thủ thuật này (Hình), đặc biệt khi chẩn đoán còn chưa rõ, xuất hiện sốc tim, tăng nguy cơ chảy máu, hoặc triệu chứng đã kéo dài >3 giờ • Tiến hành thực hiện tiêu sợi huyết đường tĩnh mạch nếu PCI không có sẵn hoặc thời gian chuẩn bị PCI > 1 giờ (Hình). Thời gian cửa-kim nên < 30 phút để cho kết quả tối ưu. Phải đảm bao không có chống chỉ định (Hình) trước khi tiến hành điều trị bằng tiêu sợi huyết. Những bệnh nhân được điều trị trong vòng 1–3 giờ cho kết quả khả quan nhất; và vẫn có thể có lợi đến 12 giờ nếu đau ngực vẫn còn hoặc ST vẫn còn chênh lên ở những chuyển đạo chưa xuất hiện sóng Q. Các biến chứng bao gồm chảy máu, loạn nhịp do tái tưới máu, và, trong trường hợp dùng, phản ứng quá mẫn. Enoxaparin hoặc heparin [60 U/kg (tối đa 4000 U), sau đó 12 (U/kg)/giờ (tối đa 1000 U/ giờ)] nên được dùng kèm với tiêu sợi huyết (Hình 128-2); suy trì thời gian thromboplastin hoạt hoá từng phần (aPTT) tại 1.5–2.0 (xấp xỉ 50–70 giây).
Nếu đau ngực hoặc ST chênh lên kéo dài >90 min sau khi dùng tiêu sợi huyết, xem xét thực hiện PCI cấp cứu. Chụp mạch vành sau tiêu sợi cũng nên được xem xét ở những bệnh nhân đau thắt ngực tái phát hoặc có yếu tố nguy cơ cao (Hình) bao gồm ST chênh lên ở nhiều chuyển đạo, dấu hiệu suy tim (ran, T3, tĩnh mạch cổ nổi, phân suất tống máu thất trái ≤35%), hoặc huyết áp tâm thu <100 mmHg.
Điều trị ban đầu của NSTEMI (nhồi máu cơ tim không Q) thì khác. Cụ thể là không nên sử dụng liệu pháp tiêu sợi huyết.
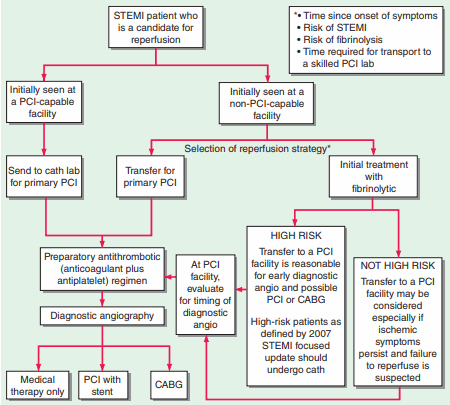
Hình. Chiến lược tái tưới máu trong STEMI.
Bảng. THUỐC DÃN MẠCH VÀ TĂNG CO DÙNG TRONG NHỒI MÁU CƠ TIM CẤP
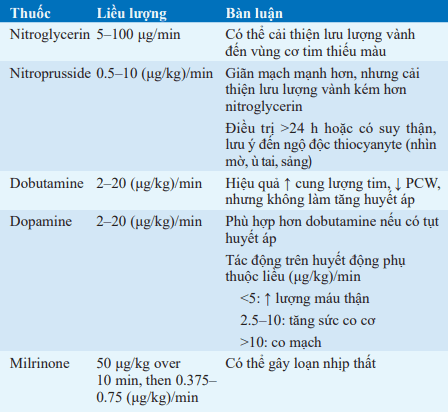
Điều trị phụ trợ chuẩn (dù liệu pháp tái tưới máu có được thực hiện hay không)
Nhập viện khoa cấp cứu theo dõi ECG bằng monitor liên tục.
Đặt đường truyền để điều trị loạn nhịp tim.
Kiểm soát đau: (1) Morphine sulfate 2–4 mg IV mỗi 5–10 phút cho đến khi giảm đau hoặc xuất hiện tác dụng phụ [buồn nôn, nôn, suy hô hấp (điều trị với naloxone 0.4–1.2 mg tĩnh mạch), hạ huyết áp (nếu có nhịp tim chậm, điều trị với atropin 0.5 mg tĩnh mạch; mặt khác nên truyền dịch có kiếm soát)]; (2) nitroglycerin 0.3 mg ngậm dưới lưỡi nếu huyết áp tâm thu >100 mmHg; đối với cơn đau dai dẳng: tiêm tĩnh mạch nitroglycerin (bắt đầu tại liều 10 μg/phút, tăng dần đến to6i1d 9a 200 μg/phút, theo dõi sát huyết áp); không nên dùng nitrate trong vòng 24h đối với sildenafil hoặc trong vòng 48h đối với tadalafil (được dùng để điều trị rối loạn cương dương); (3) đối kháng β-adrenergic.
Thở oxy: 2–4 L/min qua canula mũi (nếu cần duy trì độ bão hoà O2 > 90%).
An thần nhẹ (v.d diazepam 5 mg, oxazepam 15–30 mg, hay lorazepam 0.5–2 mg uống 3-4 lần/ngày).
Ăn nhẹ và làm mềm phân (v.d docusate sodium 100–200 mg/ngày).

Hình. Phác đồ sử dụng tiêu sợi huyết trong nhồi máu cơ tim cấp.
Chẹn β-Adrenergic làm giả m tiêu thụ O2 của cơ tim, giới hạn kích thước vùng nhồi máu, và làm giảm tỉ lệ tử vong. Đặc biệt hiệu quả ở những bệnh nhân tăng huyết áp, nhịp tim nhanh, hay cơn đau thiếu máu dai dẳng; chống chỉ định bao gồm suy tim sung huyết hoạt động, huyết áp tâm thu < 95 mmHg, nhịp tim < 50 nhịp/ phút, block nhĩ thất, or tiền căn co thắt khí quản. Xem xét dùng đường tĩnh mạch (v.d metoprolol 5 mg mỗi 2–5phút đến tổng liều 15 mg) nếu bệnh nhân có tăng huyết áp.
Nếu không, dùng đường uống (v.d metoprolol tartrate 25–50 mg 4 lần/ngày).
Kháng đông/kháng kết tập tiểu cầu: Những bệnh nhân được dùng tiêu sợi huyết được bắt đầu sử dụng heparin và aspirin như đã đề cập. Nếu không dùng tiêu sợi huyết, dùng aspirin, 160–325 mg 1 lần/ngày, và heparin liều thấp (5000 U SC mỗi 12h) hoặc heparin trọng lượng phân tử thấp (LMWH, v.d enoxaparin 40 mg SC hằng ngày) để đề phòng huyết khối tĩnh mạch sâu.
Heparin tĩnh mạch liều đủ (PTT 1.5-2 × control) hoặc LMWH (v.d enoxaparin 1 mg/kg SC mỗi 12h) kèm theo thuốc kháng đông được khuyến cáo cho những bệnh nhân có suy tim sung huyết nặng, có huyết khối tâm thất trên siêu âm tim, hoặc rối loạn vận động vùng lớn trong nhồi máu cơ tim thành trước. nếu được sử dụng, thuốc kháng đông đường uống được tiếp tục đến 3–6 tháng, sau đó được thay thế bằng aspirin. Kết hợp thêm kháng thụ thể tiểu cầu P2Y12 sau STEMI (v.d clopidogrel 75 mg mỗi ngày) làm giảm các biến cố tim mạch bất thời cho dù tiêu sợi huyết hoặc PCI được thực hiện hay không.
Ức chế men chuyển làm giảm tử vong cho những bệnh nhân sau nhồi máu cơ tim cấp và nên được chỉ định trong vòng 24h sau nhập viện cho những bệnh nhân STEMI-v.d captopril (6.25 mg uống liều thử tiến đến 50 mg uống 2 lần/ngày). Ức chế men chuyển nên được tiếp tục vĩnh viễn ở những bệnh nhân suy tim sung huyết mạn hoặc những bệnh nhân có rối loạn chức năng thất trái không triệu chứng (phân suất tống màu ≤40%); nếu bệnh nhân không dung nạp ức chế men chuyển, thay thế bằng ARB (v.d valsartan or candesartan).
Đối kháng Aldosteron (spironolactone hay eplerenone 25–50 mg mỗi ngày) làm giảm tử vong ở những bệnh nhân LVEF ≤40% và kể cả suy tim có triệu chứng hoặc đái tháo đường; không được dùng ở những bệnh nhân suy thận tiến triển (v.d creatinine ≥2.5 mg/dL) hoặc tăng kali máu.
Nồng độ magie huyết thanh nên được đo lường và bổ sung đầy đủ nếu cần để làm giảm nguy cơ loạn nhịp.
Bài viết cùng chuyên mục
Viêm khớp dạng thấp: nguyên lý chẩn đoán và điều trị
Một bệnh đa cơ quan mạn tính không rõ nguyên nhân đặc trưng bởi viêm màng hoặt dịch dai dẳng, thường liên quan đến các khớp ngoại biên đối xứng.
Viêm ruột: nguyên lý nội khoa
Phình đại tràng, thủng đại tràng, nguy cơ ung thư liên quan đến mức độ và thời gian viêm đại tràng, thường xuất hiện trước hoặc cùng với loạn sản.
Khối thượng thận được phát hiện ngẫu nhiên
Chọc hút bằng kim nhỏ hiếm khi được chỉ định và chống chỉ định tuyệt đối nếu nghi ngờ u tủy thượng thận.
Suy thượng thận ở bệnh nhân ung thư
Các triệu chứng như buồn nôn, nôn, chán ăn và hạ huyết áp tư thế có thể do ung thư tiến triển hoặc tác dụng phụ của điều trị.
Ngất: nguyên lý nội khoa
Các rối loạn khác phải được phân biệt với ngất, bao gồm động kinh, thiếu máu động mạch sống nền, hạ oxy máu, và hạ đường huyết.
Tăng áp lực nội sọ: nguyên lý nội khoa
Tăng áp lực nội sọ có thể xảy ra ở rất nhiều các bệnh lý gồm chấn thương đầu, xuất huyết trong nhu mô não, xuất huyết khoang dưới nhện với não úng thủy và suy gan đột ngột.
Bệnh cơ tim và viêm cơ tim, nguyên lý nội khoa
Cơ tim gia tăng độ cứng làm giảm khả năng giãn của tâm thất, áp suất tâm trương tâm thất gia tăng. Các nguyên nhân bao gồm các bệnh lý thâm nhiễm
Phù phổi: nguyên lý nội khoa
Giảm oxy máu liên quan đến các nối tắt trong phổi, giảm độ giãn nở của phổi cũng xảy ra. Ảnh hưởng trên lâm sàng có thể là khó thở nhẹ đến suy hô hấp nặng.
Một số bệnh rối loạn xương
Điều trị bệnh lý nền đường ruột, NSAIDs có thể làm giảm các triệu chứng ở khớp nhưng có thể làm bùng phát bệnh đường ruột.
Chèn ép tủy sống do u tân sinh
Triệu chứng thường gặp nhất là căng đau lưng khu trú, kèm các triệu chứng về tổn thương thần kinh sau đó. MRI cấp cứu được chỉ định khi nghi ngờ chẩn đoán.
Hạ kali máu: nguyên lý nội khoa
Nguyên nhân của hạ Kali máu thì thường rõ ràng từ tiền sử, thăm khám, và hoặc xét nghiệm cận lâm sàng. Tuy nhiên, hạ Kali máu dai dẵng thì cần chi tiết hơn, đánh giá một cách hệ thống.
Eczema và viêm da
Một trong ba bệnh liên quan của viêm da cơ địa là viêm mũi dị ứng, hen và bệnh chàm. Bệnh thường bị theo đợt, mạn tính, ngứa rất nhiều, viêm da chàm hóa với các đám hồng ban có vảy, mụn nước,vảy tiết, và nứt nẻ.
Ung thư chưa rõ nguyên phát: nguyên lý nội khoa
Khi khối U đã di căn, các xét nghiệm chẩn đoán nên làm để phát hiện các khối U có khả năng điều trị khỏi, như u limpho, bệnh Hodgkin, u tế bào mầm, ung thư buồng trứng.
Nhận định rối loạn acid base
Để giới hạn thay đổi pH, rối loạn chuyển hóa sẽ được bù trừ ngay lập tức trong hệ thống; bù trừ qua thận trong rối loạn hô hấp thì thường chậm hơn.
Xuất huyết tiêu hóa dưới: nguyên lý nội khoa
Chảy máu không kiểm soát hoặc kéo dài, tái xuất huyết nặng, dò động mạch chủ ruột, Trường hợp chảy máu tĩnh mạch thực quản khó điều trị, cân nhắc đặt sonde cửa chủ trong gan qua tĩnh mạch cảnh.
Hội chứng chuyển hoá: nguyên lý nội khoa
Sự gia tăng các chất chuyển hoá của acid béo nội bào góp phần vào sự đề kháng insulin bằng cách hạn chế con đường tín hiệu insulin và gây tích tụ triglycerides ở xương.
Cổ trướng do xơ gan: nguyên lý nội khoa
Nguy cơ tăng ở bệnh nhân có xuất huyết tĩnh mạch thực quản và khuyến cáo dự phòng viêm phúc mạc tự phát do vi khuẩn khi bệnh nhân có biểu hiện xuất huyết tiêu hoá trên.
Rối loạn hệ thần kinh tự chủ: nguyên lý chẩn đoán điều trị
Bệnh thần kinh ngoại biên ảnh hưởng đến sợi myelin và không myelin nhỏ của hệ giao cảm và đối giao cảm là nguyên nhân phổ biến nhất của suy tự chủ mạn.
Cổ trướng: nguyên lý nội khoa
Đánh giá thường quy gồm khám toàn diện, protein, albumin, glucose, đếm và phân biệt tế bào, nhuộm Gram và nhuộm kháng acid, nuôi cấy, tế bào học; một số ca cần kiểm tra amylase.
Ung thư nội mạc tử cung: nguyên lý nội khoa
Ở phụ nữ có phân độ mô học không rõ, xâm lấn cơ tử cung sâu, hoặc liên quan kéo dài xuống đoạn thấp hay cổ tử cung, xạ trị trong hốc hoặc xạ trị kẽ được chỉ định.
Bạch cầu cấp thể lympho/u lympho: nguyên lý nội khoa
Điều trị tích cực gắn với độc tính cao liên quan đến nền suy giảm miễn dịch. Glucocorticoid làm giảm tình trạng tăng canxi máu. Khối u có đáp ứng với điều trị nhưng thường trong thời gian ngắn.
Siêu âm: nguyên lý nội khoa
Nó nhạy và đặc hiệu hơn CT scan trong đánh giá bệnh lý túi mật. Có thể dễ dàng xác định kích thước của thận ở bệnh nhân suy thận và có thể loại trừ sự hiện diện của ứ nước.
Khám lâm sàng bệnh da liễu
Kiểm tra da nên được thực hiện trong phòng đủ ánh sáng và bệnh nhân phải được bộc lộ hoàn toàn khi khám. Cùng thiết bị khám hữu ích bao gồm một kính lúp.
Hội chứng rối loạn tăng sinh tủy: nguyên lý nội khoa
Bệnh nhân được kiểm soát hiệu quả bằng trích máu tĩnh mạch. Một số bệnh nhân cần cắt lách để kiểm soát triệu chứng và một số bệnh nhân ngứa nặng được điều trị hiệu quả bằng psoralens và tia UV.
Suy giảm chức năng thần kinh ở bệnh nhân nặng
Phần lớn những bệnh nhân ở ICU tiến triển thành mê sảng, được mô tả bởi những thay đổi cấp tính về trạng thái tâm thần, giảm tập trung, suy nghĩ hỗn loạn.
