- Trang chủ
- Phác đồ - Test
- Nguyên lý y học nội khoa
- Huyết khối tăng đông
Huyết khối tăng đông
Trong bệnh viện thường bắt đầu điều trị chống đông bằng heparin trong 4 đến 10 ngày, duy trì tiếp warfarin sau khi dùng đồng thời 3 ngày. Thời gian điều trị phụ thuộc vào bệnh nền.
Biên tập viên: Trần Tiến Phong
Đánh giá: Trần Trà My, Trần Phương Phương
Nghĩ đến ở các bệnh nhân có tiền sử nhiều đợt huyết khối tĩnh mạch tái phát [VD huyết khối tĩnh mạch sâu (DVT), nhồi máu phổi (PE)].
Nguyên nhân huyết khối
(1) ứ máu tĩnh mạch (VD mang thai, không vận động);
(2) viêm mạch;
(3) ung thư và hội chứng rối loạn tăng sinh tủy;
(4) thuốc tránh thai đường uống;
(5) kháng thể kháng đông trong lupus kháng phospholipid tiểu cầu, kích thích đông máu;
(6) giảm tiểu cầu do heparin;
(7) thiếu yếu tố chống đông nội sinh-antithrombin III, protein C, protein S;
(8) yếu tố V Leiden-đột biến ở yếu tố V (Arg → Glu ở vị trí 506) gây kháng protein C hoạt hóa, chiếm 25% trường hợp huyết khối tái phát;
(9) đột biến gen prothrombin-Glu → Arg ở vị trí 20210 gây tăng nồng độ prothrombin; chiếm khoảng 6% huyết khối;
(10) khác-hemoglobin niệu kịch phát về đêm, dysfibrinogenemias (fibrinogen bất thường).
Điều trị huyết khối
Xác định bệnh nền khi có thể, điều trị warfarin kéo dài được chỉ định trong những trường hợp khác.
Thuốc chống đông
1. Heparin (Bảng)-tăng cường hoạt động của antithrombin III; dùng đường tiêm. Heparin trọng lượng phân tử thấp là lựa chọn chuẩn (enoxaparin hoặc dalteparin). Tiêm dưới da, theo dõi PTT không cần thiết và nóít có khả năng tạo ra kháng thể và gây giảm tiểu cầu. Liều thường dùng 100 U/kg tiêm dưới da 2 lần/ngày. Heparin chưa phân đoạn chỉ được thay thế khi không có heparin trọng lượng phân tử thấp. Ở người lớn, liều heparin chưa phân đoạn là 25,000–40,000 U truyền tĩnh mạch liên tục trong 24 h sau đó khởi đầu tiêm tĩnh mạch bolus 5000 U; theo dõi PTT sau đó; nên duy trì cao hơn giới hạn bình thường 1.5 đến 2 lần. Dự phòng chống đông để giảm nguy cơ huyết khối tĩnh mạch được khuyến khích ở một số bệnh nhân (VD hậu phẫu, bất động) (Bảng 70-1). Liều dự phòng heparin chưa phân đoạn là 5000 U tiêm dưới da 2-3 lần/ngày. Biến chứng chủ yếuc ủa heparin chưa phân đoạn là chảy máu-kiểm soát bằng cách ngừng heparin; với xuất huyết nặng, tiêm protamine (1 mg/100 U heparin); dẫn đến trung hòa nhanh chóng.
2. Warfarin (Coumadin)-kháng vitamin K, giảm nồng độ các yếu tố II, VII, IX, X và chống đông proteins C và S. Tiêm 2–3 ngày; khởi đầu 5–10 mg uống 1 lần/ngày tiếp theo chỉnh liều hàng ngày để giữ PT 1.5–2 lần PT điều chỉnh hoặc 2–3 lần nếu dùng chỉ số bình thường hóa quốc tế (INR). Các biến chứng gồm xuất huyết, hoại tửda do warfarin (hiếm, xảy ra ở bệnh nhân thiếu hụt protein C), gây quái thai. Tiêm vitamin K giúp đảo ngược hiệu quả warfarin; truyền huyết tương tươi đông lạnh nếu cần hóa giải tác dụng khẩn cấp. Nhiều thuốc có tác dụng hiệp đồng hoặc đối kháng warfarin. Thuốc hiệp đồng gồm chlorpromazine, chloral hydrate, sulfonamides, chloramphenicol, kháng sinh phổ rộng khác, allopurinol, cimetidine, chống trầm cảm 3 vòng, disulfiram, nhuận tràng, salicylat liều cao, thyroxine, clofibrate. Một số bệnh nhân nhạy cảm với warfarin có các khiếm khuyết về gen chuyển hóa thuốc. Thuốc đối kháng gồm vitamin K, barbiturat, rifampin, cholestyramine, tránh thai đường uống, thiazides.
Bảng. CHỐNG ĐÔNG BẰNG HEPARIN TRỌNG LƯỢNG PHÂN TỬ THẤP VÀ HEPARIN CHƯA PHÂN ĐOẠN
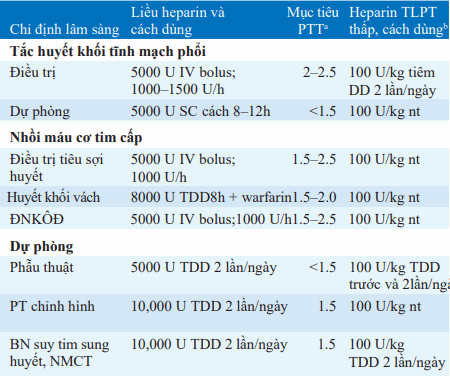
aKiểm soát thời gian bình thường; giả định PTT được chuẩn hóa theo nồng độ heparin để gấp 1.5–2.5 giá trị bình thường 0.2–0.4 U/mL; nếu PTT bình thường (27–35 s), bắt đầu với 5000 U bolus 1300 U/h truyền, theo dõi PTT; nếu PTT kiểm tra lại <50s, bolus lại với 5000 U và truyền tăng lên 100 U/h; nếu PTT kiểm tra lại 50–60 s, tăng tốc độ truyền lên 100 U/h; nếu PTT kiểm tra lại 60–85 s, không đổi; nếu PTT kiểm tra lại 85–100 s, giảm tốc độ truyền 100 U/h; nếu PTT kiểm tra lại 100–120 s, dừng truyền 30 phút và giảm tốc độ 100 U/h khi bắt đầu lại; nếu PTT kiểm tra lại >120 s, dừng truyền 60 phút và giảm tốc độ 200 U/h khi bắt đầu lại.
bHeparin TLPT thấp không ảnh hưởng PTTvà PTT không được dùng để chỉnh liều.
Viết tắt: ĐNKÔĐ: đau ngực không ổn định; NMCT: nhồi máu cơ tim; TDD: tiêm dưới da; nt: như trên
3. Fondaparinux-một pentapeptide ức chế trực tiếp yếu tố Xa. Liều dự phòng 2.5 mg tiêm dưới da hàng ngày, liều điều trị huyết khối 7.5 mg tiêm dưới da hàng ngày và không cần theo dõi. Không giống heparins, thuốc không kết hợp với yếu tố 4 tiểu cầu và không kích thích khsang thể gây nên xuất huyết giảm tiểu cầu do heparin. Apixaban và rivaroxaban là thuốc ức chế yếu tố Xa đường uống. Apixaban (5mg uống 2 lần/ngày) có hiệu quả như warfarin trong HKTM sâu và hiệu quả hơn trong phòng đột quỵ do rung nhĩ (AF).
4. Argatroban and lepirudin-thuốc ức chế thrombin trực tiếp. Các thuốc này được so sánh với heparin trọng lượng phân tử thấp và thường dủng ở bệnh nhân xuất huyết giảm tiểu cầu do heparin. Theo dõi cả 2 bằng PTT hoạt hóa. Dabigatran (150 mg uống 2 lần/ngày) là thuốc ức chế thrombin đường uống và có tác dụng không kém warfarin trong cả huyết khối tĩnh mạch sâu và phòng đột quỵ do rung nhĩ.
Trong bệnh viện thường bắt đầu điều trị chống đông bằng heparin trong 4-10 ngày, duy trì tiếp warfarin sau khi dùng đồng thời 3 ngày. Thời gian điều trị phụ thuộc vào bệnh nền; huyết khối tĩnh mạch bắp chân có nguyên nhân rõ ràng, 3 tháng; huyết khối tĩnh mạch sâu đầu gần hoặc vô căn hoặc nhồi máu phổi, 6-12 tháng; huyết khối tĩnh mạch sâu vô căn tái phát, tối thiểu 12 tháng; tắc mạch cso yếu tố nguy cơ liên tục, kéo dài, không hạn định. Thuốc ức chế Xa và thrombin đường uống mới dễ dùng hơn warfarin nhưng đắt hơn nhiều.
Thuốc tiêu sợi huyết
Chất hoạt hóa plasminogen mô làm tan cục máu đông bằng cách kích hoạt plasmin, chất phân hủy fibrin. Các dạng có sẵn gồm streptokinase, urokinase, anistreplase (phức hợp kích hoạt plasminogen streptokinase acyl hóa) và ba hình thức đơn giản khác của chất hoạt hóa plasminogen mô tái tổ hợp (tPA): alteplase, tenecteplase và reteplase. Chỉ định gồm điều trị huyết khối tĩnh mạch sâu với tỷ lệ hội chứng hậu viêm tĩnh mạch (ứ máu tĩnh mạch mạn tính, loét da) thấp hơn so với dùng heparin; tắc mạch phổi lớn, tắc động mạch đoạn cuối, điều trị nhồi máu cơ tim cấp (NMCT), đau thắt ngực không ổn định. Liều dùng:
(1) tPA-NMCT cấp và tắc mạch phổi lớn (người lớn >65 kg), 10-mg tiêm tĩnh mạch bolus trong 1–2 phút, sau đó 50 mg tiêm tĩnh mạch 1h và 40 mg tiêm tĩnh mạch trong 2h tiếp theo (tổng liều = 100 mg). tPA hiệu quả hơn không đáng kể nhưng đắt hơn streptokinase trong điều trị NMCT cấp.
(2) Streptokinase-trong NMCT cấp, 1.5 triệu IU tiêm tĩnh mạch 60 phút; hoặc 20,000 IU bolus truyền vào động mạch vành, sau đó 2000 IU/phút trong 60 phút vào động mạch vành. Trong nhồi máu phổi hoặc huyết khối động mạch hoặc tĩnh mạch sâu, 250,000 IU trong 30 phút, sau đó 100,000 IU/h trong 24 h (NMP) hoặc 72 h (huyết khối động mạch hoặc tĩnh mạch sâu).
(3) Urokinase-nhồi máu phổi, 4400 IU/kg tiêm tĩnh mạch 10 phút, sau đó 4400 (IU/kg)/h tiêm tĩnh mạch 12 h.
Tiêu sợi huyết thường dùng sau giai đoạn điều trị bằng heparin. Tiêu sợi huyết cấm dùng ở bệnh nhân (1) chảy máu trong hoạt động; (2) tai biến mạch não gần (<2–3 tháng); (3) u nội sọ, phình mạch hoặc mới chấn thương đầu.
Chống kết dính tiểu cầu
Aspirin ức chế chức năng tiểu cầu bằng cách ức chế men cyclooxygenase (COX-1) tổng hợp thromboxane A2. Thuốc thienopyridin (ticlopidine và clopidogrel) ức chế kết tập tiểu cầu do tác động ADP bằng cách chẹn thụ thể (P2Y12). Dipyridamole ức chế phosphodiesterase, men làm tăng nồng độ cAMP và kích hoạt tạo cục máu đông. Chất đối kháng glycoprotein IIb/IIIa (GPIIb/IIIa) chẹn các thụ thể integrin trên tiểu cầu và chống kết tập tiểu cầu. 3 loại thuốc hiện dùng: abciximab, đoạn kháng thể Fab kết hợp với thể hoạt động của GPIIb/IIIa; eptifibatide, một heptapeptide vòng gồm KGD tripeptide motif mà thụ thể GPIIb/IIIa nhận ra; và tirofiban, dẫn xuất tyrosine mô phỏng KGD motif. Aspirin (160–325 mg/d) cộng clopidogrel (liều 400-mg sau đó 75 mg/d) có thể hiệu quả trong giảm tỷ lệ mắc các tình trạng huyết khối động mạch (đột quỵ, NMCT) ở bệnh nhân có nguy cơ cao. Thuốc chống kết tập tiểu cầu có hiệu quả trong phòng đột quỵ, biến chứng của can thiệp mạch vành qua da và tiến triển của đau ngực không ổn định.
Bài viết cùng chuyên mục
Cổ trướng: nguyên lý nội khoa
Đánh giá thường quy gồm khám toàn diện, protein, albumin, glucose, đếm và phân biệt tế bào, nhuộm Gram và nhuộm kháng acid, nuôi cấy, tế bào học; một số ca cần kiểm tra amylase.
Bóc tách động mạch chủ và một số bệnh lý động mạch chủ
Bóc tách động mạch chủ lên thường đi kèm với tăng huyết áp, hoại tử lớp áo giữa, hội chứng Marfan và Ehlers Danlos.
Nhận định rối loạn acid base
Để giới hạn thay đổi pH, rối loạn chuyển hóa sẽ được bù trừ ngay lập tức trong hệ thống; bù trừ qua thận trong rối loạn hô hấp thì thường chậm hơn.
Bệnh bướu cổ không độc: nguyên lý chẩn đoán và điều trị
Bướu giáp dưới xương ức có thể cản trở phía trên ngực và nên đánh giá với các phép đo lưu lượng hô hấp và CT hoặc MRI ở bệnh nhân có dấu hiệu hoặc triệu chứng.
Đánh giá ban đầu và bệnh nhân nhập viện
Bệnh nhân điều trị nội trú thường chỉ chú trọng vào chẩn đoán và điều trị những vấn đề nội khoa cấp tính. Tuy nhiên, phần lớn bệnh nhân có nhiều vấn đề ảnh hưởng trên nhiều cơ quan.
Các bệnh rối loạn quanh khớp
Kết quả của sự bất động khớp vai kéo dài, Vai đau và nhạy cảm khi sờ nắn, cả vận động chủ động và thụ động đều bị hạn chế.
Dinh dưỡng qua đường ruột, nguyên lý nội khoa
Sau khi độ cao của đầu giường và xác nhận đặt ống chính xác, truyền dạ dày liên tục được bắt đầu với một chế độ ăn uống với một nửa công suất ở tốc độ 25 đến 50 ml
Amiodarone: thuốc gây bất thường chức năng tuyến giáp
Amiodarone là thuốc chống loạn nhịp tim type III có một số cấu trúc tương tự với hormon tuyến giáp và có hàm lượng iốt cao.
Động vật thuộc bộ cánh màng đốt
Bệnh nhân với tiền căn dị ứng với vết đốt của côn trùng nên mang theo một bộ kit sơ cấp cứu khi bị ong đốt và đến bệnh viện ngay khi sơ cứu.
Giảm và tăng phosphate máu: nguyên lý chẩn đoán điều trị
Các nguyên nhân gây giảm phosphate máu bao gồm giảm hấp thụ đường ruột do thiếu hụt vitamin D, các thuốc kháng acid gắn P, kém hấp thu.
Đau thắt ngực không ổn định và nhồi máu ST không chêch
Bệnh nhân với có khả năng thấp thiếu máu tiến triển được theo dõi bởi chuỗi điện tâm đồ và men tim trong huyết thanh, và tình trạng đau ngực; nếu tất cả xét nghiệm trên đều âm tính.
Viêm phổi: nguyên lý nội khoa
Trước khi có những biểu hiện lâm sàng, kích thước của vi sinh vật phải lớn hơn khả năng thực bào của đại thực bào và các thành phần khác của hệ miễn dịch.
Phương pháp chẩn đoán bệnh lý hô hấp
Chụp mạch phổi có thể đánh giá hệ mạch phổi trong trường hợp có huyết khối tĩnh mạch nhưng đã được thay thế bởi CT mạch.
Nhện cắn: nguyên lý nội khoa
Vì hiệu quả còn nghi ngờ và yếu tố nguy cơ sốc phản vệ và bệnh huyết thanh, kháng nọc độc chỉ nên dành cho trường hợp nặng với ngưng hô hấp, tăng huyết áp khó trị, co giật hoặc thai kỳ.
Ngộ độc và quá liều thuốc
Carbon monoxid là nguyên nhân hàng đầu gây chết do ngộ độc. Ngộ độc Acetaminophen là thuốc phổ biến nhất gây tử vong. Tử vong do các thuốc khác thường do thuốc giảm đau.
Phù phổi cấp: nguyên lý nội khoa
Bệnh nhân có biểu hiện bệnh lý nặng, thường vã mồ hôi, đột ngột ngồi bật dậy, thở nhanh, xanh tái có thể biểu hiện. Ran phổi hai phế trường, tiếng tim thứ ba có thể xuất hiện.
Suy giảm chức năng thần kinh ở bệnh nhân nặng
Phần lớn những bệnh nhân ở ICU tiến triển thành mê sảng, được mô tả bởi những thay đổi cấp tính về trạng thái tâm thần, giảm tập trung, suy nghĩ hỗn loạn.
Thoái hóa khớp: nguyên lý chẩn đoán điều trị
Tỉ lệ hiện hành của thoái hóa khớp tương quan rõ rệt với tuổi, và bệnh phổ biến ở nữ giới hơn là nam giới.
Truyền máu: nguyên lý nội khoa
Mục tiêu chính của thay máu là loại bỏ những hồng cầu lạ và thay bằng những hồng cầu bình thường để làm gián đoạn của chu trình tạo hồng cầu hình liềm, ứ trệ, tắc mạch.
Phương tiện hình ảnh học thần kinh
Xuất hiện nhiều kĩ thuật can thiệp hình ảnh học thần kinh bao gồm tắc mạch, coiling, và đặt stent mạch máu cũng như can thiệp cột sống như chụp đĩa gian đốt sống.
Giãn phế quản: nguyên lý nội khoa
Chẩn đoán giãn phế quản phụ thuộc vào biểu hiện lâm sàng, khi có các đấu hiệu Xquang phù hợp, ví dụ như hình ảnh đường ray, dấu hiệu vòng nhẫn.
Chất hóa học gây độc thần kinh
Biểu hiện lâm sàng của nhiễm độc thần kinh là giống nhau khi phơi nhiễm hai đường hơi và dung dịch. Biểu hiện đầu tiên bao gồm co đồng tử, nhìn mờ đau đầu, và tăng tiết dịch hầu họng.
Thiếu máu do tăng phá hủy hồng cầu và chảy máu cấp
Tương tự, các nguyên nhân mắc phải có mối liên hệ với các yếu tố ngoài hồng cầu vì hầu hết các yếu tố này là ngoại sinh. Trường hợp ngoại lệ là hồng cầu tan máu ure máu có tính gia đình.
Bệnh Alzheimer: nguyên lý chẩn đoán điều trị
Bệnh Alzheimer không thể chữa, và thuốc không có hiệu quả cao, chủ yếu là sử dụng thận trọng thuốc ức chế cholinesterase, quản lý triệu chứng của vấn đề hành vi.
Khối u gan: nguyên lý nội khoa
Phẫu thuật cắt bỏ hoặc ghép gan là quan điểm điều trị nhưng hiếm khi thành công. Điều trị khối u bằng sóng cao tần có thể gây hồi quy các khối u nhỏ.
