- Trang chủ
- Phác đồ - Test
- Nguyên lý y học nội khoa
- Các polyp đại tràng: nguyên lý nội khoa
Các polyp đại tràng: nguyên lý nội khoa
Lan tỏa các polyp tuyến toàn bộ đại tràng lên tới vài nghìn polyp di truyền trội trên nhiễm sắc thể thường cùng với sự mất đoạn trong gen đa polyp tuyến trên nhiễm sắc thể số 5
Biên tập viên: Trần Tiến Phong
Đánh giá: Trần Trà My, Trần Phương Phương
U tuyến dạng ống
Xuất hiện trong khoảng ~30% ở người lớn; có cuống hoặc không; thường không có triệu chứng; ~5% dẫn đến máu trong phân; có thể gây tắc nghẽn; nguy cơ chung chuyển thành ác tính liên quan tới kích thước (< 2% nếu đường kính < 1.5 cm ; > 10% nếu đường kính > 2.5) và cao hơn trong polyp không cuống; 65% được tìm thấy ở đại trực tràng ; chẩn đoán bằng thụt baryt, nội soi đại tràng sigma, hoặc nội soi đai tràng. Điều trị: Nội soi toàn bộ để phát hiện các tổn thương đồng bộ (xuất hiện trong khoảng 30%); phẫu thuật nội soi (phẫu thuật nếu polyp lớn hoặc nội soi đại tràng có thể tới được); theo dõi giám sát 2-3 năm 1 lần bằng nội soi đại tràng.
U tuyến dạng nhánh
Nhìn chung lớn hơn u tuyến dạng ống lúc chẩn đoán; thường không cuống; nguy cơ ác tính cao (lên tới 30% khi > 2 cm); đại tràng trái thường gặp hơn; thỉnh thoảng kèm theo tiêu chảy bài tiết nhiều kali. Điều trị: Tương tự như u tuyến dạng ống.
Polyp tăng sản
Không triệu chứng; thường phát hiện tình cờ khi nội soi đại tràng; hiếm khi > 5 mm; không có nguy cơ ác tính. không yêu cầu điều trị.
Hội chứng đa polyp di truyền
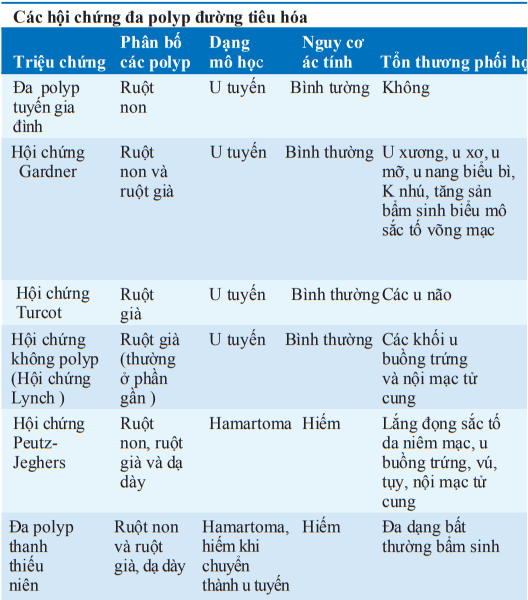
1. Bệnh đa polyp tuyến gia đình (FPC): Lan tỏa các polyp tuyến toàn bộ đại tràng (lên tới vài nghìn polyp); di truyền trội trên nhiễm sắc thể thường cùng với sự mất đoạn trong gen đa polyp tuyến (APC) trên nhiễm sắc thể số 5; ung thư đại tràng do chuyển hóa thành ác tính của polyp là 100% ở tuổi 40. Điều trị: Cắt toàn bộ đại tràng dự phòng hoặc cắt bán phần đại tràng với mở thông hồi - trực tràng trước tuổi 30; cắt bán phần tránh mở thông hồi tràng nhưng bắt buộc phải giám sát thường xuyên nội soi trực tràng; chị em và con cháu của bệnh nhân FPC nên được nội soi đại tràng định kỳ hoặc sàng lọc bằng x quang hằng năm cho đến tuổi 30; sulindac và các thuốc chống viêm giảm đau khác (NSAIDs) có thể giảm và ức chế sự phát triển của chúng.
2. Hội chứng Gardner: Một biến thể của FPC đi kèm các khối u mô mềm (các nang thượng bì, u xương, u mỡ, u xơ, u giống xơ); gặp nhiều hơn trong các polyp dạ dày tá tràng, k tuyến nhú. Điều trị: Tương tự như FPC; giám sát bệnh ruột non với xét nghiệm tìm máu trong phân sau cắt đại tràng.
3. Hội chứng Turcot: Biến thể hiếm gặp của FPC kèm theo các khối u não. Điều trị tương tự FPC.
4. Ung thư đại tràng di truyền không polyp: Một hội chứng có tính gia đình lên tới 50% nguy cơ ung thư đại tràng; tỷ lệ mắc đạt đỉnh trong thập niên thứ năm; thường phối hợp nhiều ung thư nguyên phát (đặc biệt ung thư nội mạc tử cung) ; di truyền trội trên nhiễm sắc thể thường; do khuyết thiếu trong sửa chữa ghép đôi DNA.
5. Đa polyp ở thanh thiếu niên: Thường gặp nhiều hamartoma lành tính ở ruột non và đại tràng ; chảy máu ruột non. Các triệu chứng khác: đau bụng, tiêu chảy, thỉnh thoảng lồng ruột. Hiếm tái phát sau cắt bỏ; nguy cơ thấp ung thư đại tràng do chuyển hóa thành ác tính của những polyp tuyến rái rác.
Cắt đại tràng dự phòng có thể gây tranh cãi.
6. Hội chứng Peutz-Jeghers: Số lượng lớn polyp dạng hamartoma trên toàn bộ đường tiêu hóa, nhưng mật độ ở ruột non dày hơn ruột già; thường có xuất huyết tiêu hóa; phần nào tăng yếu tố nguy cơ cho sự tiến triển thành ung thư ở những vị trí tại và ngoài đường tiêu hóa. Phẫu thuật dự phòng không được khuyến cáo.
Bảng. DI TRUYỀN (TRỘI TRÊN NST THƯỜNG)
Bài viết cùng chuyên mục
Bệnh bạch cầu kinh dòng lympho/u lympho
Thường chỉ định điều trị hỗ trợ cho đến khi xuất hiện thiếu máu hoặc giảm tiểu cầu. Khi đó, các xét nghiệm được chỉ định để tìm nguyên nhân gây thiếu máu hoặc giảm tiểu cầu.
Mất ngôn ngữ: nguyên lý nội khoa
Mặc dù các lời nói nghe có vẻ đúng ngữ pháp, hài hòa và trôi chảy, nhưng hầu như là không hiểu được do lỗi về cách dùng từ, cấu trúc, thì và có các lỗi loạn dùng từ ngữ.
Viêm gan do thuốc và nhiễm độc
Liều và thời điểm khởi phát có thể thay đổi; một số nhỏ bệnh nhân phơi nhiễm bị ảnh hưởng, có thể sốt, phán ban, đau khớp, rối loạn bạch cầu ưa acid.
Bất thường không triệu chứng của hệ tiết niệu
Trên sinh thiết thận thấy màng đáy cầu thận mỏng lan tỏa với những thay đổi tối thiểu khác. Có thể di truyền, trong một số trường hợp gây nên bởi thiếu collagen typ IV.
Truyền các thành phần của huyết tương: nguyên lý nội khoa
Sau khi điều trị bằng những tác nhân hóa trị và yếu tố kích thích dòng bạch cầu hạt đại thực bào, tế bào gốc tạo máu được huy động từ tủy vào máu ngoại vi.
Bệnh thừa sắt: nguyên lý chẩn đoán điều trị
Các triệu chứng sớm bao gồm suy nhược, mệt mỏi, giảm cân, da màu đồng hoặc đậm hơn, đau bụng, và mất ham muốn tình dục.
Xuất huyết khoang dưới nhện: nguyên lý nội khoa
Đau đầu dữ dội, đột ngột thường kèm mất tri giác tạm thời lúc khởi phát; thường có nôn ói. Chảy máu có thể gây tổn thương mô não kế bên và gây khiếm khuyết thần kinh khu trú.
Xét nghiệm chức năng gan: nguyên lý nội khoa
Đo mức độ hoạt động của các yếu tố đông máu, đông máu kéo dài do thiếu hoặc các yếu tố đông máu kém hoạt động; tất cả các yếu tố đông máu trừ yếu tố VIII được tổng hợp trong gan.
Sa sút trí tuệ: nguyên lý chẩn đoán điều trị
Vai trò của hình ảnh chuyển hoá chức năng trong chẩn đoán sa sút trí tuệ vẫn đang nghiên cứu, tích tụ amyloid gợi ý chẩn đoán bệnh Alzheimer.
Phối hợp vận động và tư thế dáng bộ
Đánh giá cử động thay đổi nhanh của ngón tay, ngón chân, nghiệm pháp ngón tay chạm mũi, Quan sát bệnh nhân khi họ đi trên đường thẳng.
Bệnh cơ tim và viêm cơ tim, nguyên lý nội khoa
Cơ tim gia tăng độ cứng làm giảm khả năng giãn của tâm thất, áp suất tâm trương tâm thất gia tăng. Các nguyên nhân bao gồm các bệnh lý thâm nhiễm
Bệnh trung thất: nguyên lý nội khoa
Có nhiều loại u trung thất khác nhau được xác định tại trung thất trước, giữa và sau. Các khối u hay gặp nhất trong trung thất trước là u tuyến ức, u lympho, u teratom và khối tuyến giáp.
Chọc dò màng phổi: nguyên lý nội khoa
Chọc từ phía sau là vị trí ưa thích để chọc dò. Chọn vị trí thuận lợi thì dễ dàng cho cả bệnh nhân và bác sĩ. Bệnh nhân nên ngồi ở góc giường, gập người ra trước, 2 tay ôm gối.
Biến chứng sốt và giảm bạch cầu đa nhân trung tính khi điều trị ung thư
Nên lấy hai mẫu máu từ hai vị trí khác nhau và chụp X quang ngực, và các cận lâm sàng thêm nê được chỉ định tùy theo các dấu hiệu lâm sàng từ bệnh sử và thăm khám.
Ung thư đầu và cổ: nguyên lý nội khoa
Tổn thương vòm họng thường không tạo ra triệu chứng cho đến khi giai đoạn muộn và sau đó gây viêm tai giữa huyết thanh một bên hay nghẹt mũi hay chảy máu mũi.
Giảm và tăng phosphate máu: nguyên lý chẩn đoán điều trị
Các nguyên nhân gây giảm phosphate máu bao gồm giảm hấp thụ đường ruột do thiếu hụt vitamin D, các thuốc kháng acid gắn P, kém hấp thu.
Ngất: nguyên lý nội khoa
Các rối loạn khác phải được phân biệt với ngất, bao gồm động kinh, thiếu máu động mạch sống nền, hạ oxy máu, và hạ đường huyết.
Động vật thuộc bộ cánh màng đốt
Bệnh nhân với tiền căn dị ứng với vết đốt của côn trùng nên mang theo một bộ kit sơ cấp cứu khi bị ong đốt và đến bệnh viện ngay khi sơ cứu.
Khám vận động: nguyên lý chẩn đoán điều trị
Đánh giá sức chi trên bằng sự trôi cơ sấp và lực của phản xạ cổ tay, ngón tay, Đánh giá sức chi dưới yêu cầu bệnh nhân đi lại bình thường, đi bằng gót chân, bằng ngón chân.
Các bệnh rối loạn quanh khớp
Kết quả của sự bất động khớp vai kéo dài, Vai đau và nhạy cảm khi sờ nắn, cả vận động chủ động và thụ động đều bị hạn chế.
Đau bụng cấp dữ dội: nguyên lý nội khoa
Điểm quyết định ban đầu dựa vào tình trạng cân bằng huyết động của bệnh nhân. Nếu không, phải nghi ngờ một tai biến mạch máu như dò phình động mạch chủ bụng.
Điện tâm đồ: nguyên lý nội khoa
Hệ thống mặt phẳng trán đứng dọc được dùng để tính trục điện học, độ lệch của QRS trong mỗi chuyển đạo xác định là lớn nhất và nhỏ nhất.
Hội chứng Cushing: cường năng tuyến thượng thận
Béo phì, tăng huyết áp, loãng xương, rối loạn tâm lý, mụn trứng cá, rậm lông, vô kinh, và bệnh đái tháo đường tương đối không đặc hiệu
Ngưng thở khi ngủ: nguyên lý nội khoa
Ngưng thở khi ngủ trung ương đặc trưng bởi tình trạng ngưng thở khi ngủ do mất đi sự gắng sức thở. Ngưng thở khi ngủ trung ương hay gặp ở bệnh nhân suy tim đột quỵ.
Loãng xương: nguyên lý chẩn đoán điều trị
Yếu tố nguy cơ gãy xương do loãng xương được liệt kê trong bảng, và các bệnh liên quan với chứng loãng xương được liệt kê trong bảng.
