Động kinh
Các rối loạn chuyển hóa như hạ calci máu, hạ đường máu, thiếu hụt pyridoxin, acid phenylpyruvic niệu là các nguyên nhân chính có thể điều trị được gây động kinh ở trẻ sơ sinh và trẻ nhỏ.
Biên tập viên: Trần Tiến Phong
Đánh giá: Trần Trà My, Trần Phương Phương
Những điểm thiết yếu trong chẩn đoán
Cơn co giật tái phát.
Thay đổi điện não đồ đặc trưng.
Bất thường tâm thần hoặc dấu hiệu thần kinh khu trú tồn tại nhiều giờ sau cơn.
Nhận định chung
Thuật ngữ động kinh dùng để chỉ tất cả các rối loạn đặc trưng bằng các cơn co giật tái phát. Cơn động kinh là một rối loạn chức năng não thoáng qua do sự phóng điện kịch phát bất thường của tế bào thần kinh trong não. Động kinh là bệnh thường gặp; có khoảng 0,5% dân số Mỹ bị động kinh.
Nguyên nhân
Động kinh có nhiều nguyêp nhân. Tuổi khởi phát có liên quan với nguyên nhân của động kinh.
Động kinh nguyên phát hoặc bệnh động kinh
Cơn động kinh thường khởi phát từ 5 - 20 tuổi nhưng có thể muộn hơn. Ở các trường hợp này không tìm thấy nguyên nhân và không có bất thường thần kinh nào được phát hiện.
Động kinh triệu chứng
Có rất nhiều nguyên nhân gây các cơn động kinh tái phát.
Dị tật bẩm sinh và các sang chấn thời kỳ chu sinh có thể gây động kinh ở trẻ sơ sinh và trẻ nhỏ.
Các rối loạn chuyển hóa như hạ calci máu, hạ đường máu, thiếu hụt pyridoxin, acid phenylpyruvic niệu là các nguyên nhân chính có thể điều trị được gây động kinh ở trẻ sơ sinh và trẻ nhỏ. Ở người lớn, bỏ rượu, bỏ thuốc là nguyên nhân thường gặp gây động kinh, ngoài ra các rối loạn chuyển hóa khác như suy thận, đái tháo đường cũng có thể gây động kinh.
Chấn thương là nguyên nhân quan trọng gây động kinh ở mọi lứa tuổi đặc biệt ở tuổi trẻ. Động kinh sau chấn thương hầu như sẽ xảy ra nếu màng cứng bị tổn thương và sẽ xuất hiện trong vòng 2 năm sau chấn thương. Dù sao, cơn động kinh xảy ra tròng tuần đầu sau chấn thương không phải là điều khẳng định chắc chắn là cơn động kinh sẽ xảy ra trong tương lai. Có bằng chứng cho thấy dùng thuốc điều trị dự phòng động kinh sau chấn thương sẽ làm giảm được tỷ lệ động kinh sau chấn thương.
Khối u và các tổn thương choán chỗ nội sọ khác có thể dẫn đến động kinh ở mọi lứa tuổi nhưng đây là nguyên nhân gây động kinh đặc biệt quan trọng ở tuổi trưởng thành và người lớn tuổi, khi mà tỷ lệ bệnh ung thư tăng cao. Động kinh thường là triệu chứng đầu tiên của u não và thường là động kinh cục bộ (động kinh ổ). Động kinh hầu như sẽ xảy ra đối với những khối u ở thùy trán, thùy đỉnh, thùy thái dương, cần phải loại trừ u não bằng các xét nghiệm phù hợp ở tất cả các bệnh nhân động kinh khởi phát sau 30 tuổi, động kinh ổ hoặc động kinh có dấu hiệu thần kinh khu trú, hoặc động kinh tiến triển.
Các bệnh mạch máu não: tuổi càng tăng thì nguyên nhân động kinh do mạch máu càng tăng và là nguyên nhân thường gặp nhất của động kinh khởi phát ở tuổi trên 60.
Các bệnh thoái hóa như bệnh Alzheimer’s là nguyên nhân của động kinh khởi phát muộn.
Các bệnh nhiễm khuẩn cần phải được quan tâm ở tất cả các lứa tuổi như là nguyên nhân gây động kinh có thể hồi phục. Động kinh có thể xảy ra với nhiễm khuẩn cấp hoặc quá trình viêm như viêm màng não hoặc viêm não herpes hoặc các bệnh mạn tính như bệnh giang mai thần kinh, kén sán não. Các bệnh nhân AIDS có thể bị nhiễm toxoplasma, viêm não virus thứ phát hoặc các biến chứng nhiễm khuẩn khác. Động kinh là hậu quả thường gặp của áp xe não trên lều và xuất hiện trong năm đầu tiên sạu điều trị.
Phân loại động kinh
Các cơn động kinh có thể được phân loại theo nhiều cách, nhưng cách phân loại của Hiệp hội chống động kinh quốc tế dựa vào lâm sàng là hay được dùng nhất. Theo cách phân loại này các cơn động kinh được chia làm hai loại là động kinh toàn thể và động kinh cục bộ.
Động kinh cục bộ
Biểu hiện lâm sàng và điện não của động kinh cục bộ chỉ ra rằng chỉ có một phần khu trú của bán cẩu đại não một bên bị kích thích. Biểu hiện lâm sàng của cơn động kinh cục bộ tùy thuộc vào khu vực nào của não bị kích thích. Các cơn động kinh cục bộ lại được chia thành động kinh cục bộ đơn thuần khi không có rối loạn ý thức trong cơn và động kinh cục bộ phức tạp khi có rối loạn ý thức trong cơn. Các cơn động kinh cuc bộ có thể toàn thể hóa thứ phát tạo nên các cơn cứng, trương lực, cơn giật cơ, cơn co giật.
Cơn động kinh cục bộ đơn thuần: các cơn động kinh cục bộ đơn thuần có thể biểu hiện bằng các triệu chứng đơn thuần vận động hoặc đơn thuần cảm giác lan tới các vùng khác nhau của chi hoặc của thân mình tùy thuộc vào vùng tổn thương ở vỏ não. Trong các trường hợp khác, có các triệu chứng cảm giác đặc biệt (ví dụ lóe sáng hoặc ù tai) chỉ ra sự kích thích các trung khu thị giác, thính giác, khứu giác hoặc vị giác ở não, hoặc có thể có các triệu chứng thực vật (ví dụ cảm giác khó chịu ở thượng vị, vã mồ hôi, chứng đỏ bừng, giãn đồng tử). Khi có các dấu hiệu tâm thần thì thường có rối loạn ý thức kèm theo nhưng có một số cơn động kinh có biểu hiện đơn thuần là các hiện tượng nói khó, rối loạn cảm xúc, ảo giác, hoang tưởng.
Cơn động kinh cục bộ phức tạp: rối loạn ý thức có thể xảy ra trước, trong, sau cơn động kinh bằng các triệu chứng tâm thần đã nói ở trên và có thể các triệu chứng thần kinh thực vật. Các cơn động kinh cục bộ phức tạp cũng có thể bắt đầu bằng các triệu chứng đơn thuần đã nói ở tiên.
Động kinh toàn thể
Có một số loại cơn toàn thể khác nhau được nói ở dưới đây. Trong một số trường hợp, các cơn động kinh phức tạp không thể xếp loại được vì không phù hợp với bất cứ cách phân loại nào.
Cơn vắng ý thức (cơn nhỏ) là các cơn vắng ý thức được đặc trưng bằng rối loạn ý thức, đôi khi có giật cơ nhẹ, cơn tăng trương lực, cơn mất trương lực (giảm hoặc mất trương lực tư thế), cơn thực vật (đái dầm). Các cơn vắng ý thức khởi phát và kết thúc đột ngột. Nếu cơn xuất hiện trong khi nói thì câu sẽ mất vài từ hoặc sẽ làm cho bệnh nhân dừng lại ở giữa câu vài giây. Rối loạn ý thức ngắn đến mức bệnh nhân không nhận thấy. Các cơn vắng ý thức thường bắt đầu từ thơ ấu và hết vào lúc 20 tuổi, thông thường sau đó các cơn vắng được thay thế bằng các loại cơn toàn thể khác. Biểu hiện điện não đồ đó là các cơn kịch phát nhọn sóng hai bên, đối xứng, đồng thì 3 chu kỳ giây. Điện não đồ nền bình thường và trí tuệ bình thường hoặc trên mức bình thường là tiên lượng tốt cho các cơn động kinh vắng ý thức.
Cơn vắng ý thức không điển hình: có thể có nhiều thay đổi về trương lực cơ hoặc cơn có thể khởi phát và kết thúc từ từ hơn cơn vắng ý thức điển hình.
Cơn giật cơ: có thể là giật một cơ hay nhiều cơ.
Cơn co cứng - co giật (cơn lớn): cơn được đặc trưng bằng mất ý thức đột ngột, bệnh nhân co cứng, ngã xuống và ngừng thở. Đây là giai đoạn co cứng, thường kéo dài dưới 1 phút, sau đó là giai đoạn co giật biểu hiện bằng các cơ co giật kéo dài 2 - 3phút, tiếp theo là giai đoạn hôn mê sâu. Trong cơn động kinh bệnh nhân có thể cắn vào môi, lưỡi, ỉa đùn, đái dầm và bệnh nhân có thể bị chấn thương. Ngay sau cơn động kinh bệnh nhân có thể tỉnh lại hoặc ngủ hoặc có cơn giật khác mà ý thức không tỉnh giữa các cơn (trạng thái động kinh) hoặc sau khi tỉnh lại có cơn giật khác (giật liên tục). Trong một số trường hợp, bệnh nhân có các hành vi bất thường sau cơn với không nhận thức hoặc không nhớ các sự kiện (trạng thái tự động sau cơn). Sau cơn bệnh nhân có thể đau đầu, rối loạn định hướng, lú lẫn, u ám, buồn nôn, đau mỏi cơ.
Cơn tăng trương lực, cơn giật cơ, cơn mất trương lực: mất ý thức có thể xảy ra cùng với cơn tăng trương lực, cơn giật cơ như đã mô tả trên đặc biệt ở trẻ em. Cơn mất trương lực cũng đã được mô tả ở trên.
Các triệu chứng và dấu hiệu
Các triệu chứng không đặc hiệu như đau đầu, thay đổi khí sắc, thờ ơ và giật cơ xảy ra ở một số bệnh nhân trước khi có cơn động kinh vài giờ. Các tiền triệu này khác với các triệu chứng báo trước (Aura), trong đó các triệu chứng báo trước xuất hiện trước một cơn toàn thể vài giây hoặc vài phút và các triệu chứng báo trước là một phần của cơn động kinh, các triệu chứng này xuất hiện có giá trị chẩn đoán vị trí tổn thương ở não.
Ở hầu hết các bệnh nhân, cơn động kinh xảy ra vào bất cứ thời gian nào và không liên quan gì đến tư thế hoặc công việc đang làm. Đôi khi các cơn động kinh xảy ra vào các thời điểm đặc biệt (ví dụ khi đang ngủ) hoặc liên quan với các yếu tố ngoại cảnh như thiếu ngủ, bỏ bữa, sang chấn tâm lý, kinh nguyệt, uống rượu (hoặc bỏ rượu xem ở dưới), hoặc sử dụng một số thuốc. Sốt và các nhiễm khuẩn không đặc hiệu cũng có thể gây cơn động kinh ở bệnh nhân có tiền sử động kinh. Ở trẻ sơ sinh và trẻ nhỏ khó có thể phân biệt cơn động kinh với co giật do sốt. Ở một số bệnh nhân các cơn động kinh xuất hiện bằng các kích thích đặc biệt như lóe sáng hoặc lóe lên của tivi, âm nhạc hoặc khi đọc.
Thăm khám lâm sàng giữa các cơn động kinh ở bệnh nhân động kinh nguyên phát không thấy bất thường nhưng ngay sau cơn phản xạ duỗi gan bàn chân có thể có. Dấu hiệu thần kinh khu trú sau cơn chỉ ra rằng cơn động kinh có thể có nguyên nhân. Ở bệnh nhân động kinh triệu chứng, việc thăm khám lâm sàng giúp cho chẩn đoán nguyên nhân.
Chẩn đoán hình ảnh
CT scan hoặc MRI được chỉ định cho các bệnh nhân động kinh có dấu hiệu thần kinh khu trú, động kinh cục bộ, hoặc rối loạn trên điện não khu trú thành ổ; một số bác sỹ chỉ định chụp CT hoặc MRI cho tất cả các bệnh nhân động kinh mới khởi phát. Chẩn đoán hình ảnh cũng phải được chỉ định ở các bệnh nhân động kinh có bằng chứng lâm sàng cho thấy bệnh ngày càng tiến triển nặng và ở bệnh nhân khởi phát động kinh sau 30 tuổi vì các bệnh nhân này có thể bị ung thư não. Chụp X quang phổi cũng cần được tiến hành ở các bệnh nhân này vì phổi là vị trí thường gặp của ung thư nguyên phát hoặc thứ phát.
Các xét nghiệm cận lâm sàng khác
Bệnh nhân trên 10 tuổi cần phải làm công thức máu, đường máu, chức năng gan thận và huyết thanh chẩn đoán giang mai. Các xét nghiệm sinh hóa và huyết học vừa giúp cho chẩn đoán nguyên nhân vừa giúp cho theo dõi điều trị. Điện não đồ giúp cho lâm sàng chẩn đoán động kinh (các kịch phát bất thường có sóng gai hoặc nhọn) có thể giúp cho tiên lượng, giúp cho phân loại cơn động kinh. Phân loại cơn động kinh là rất quan trọng cho việc lựa chọn thuốc chống động kinh khi bắt đầu điều trị. Ví dụ cơn vắng ý thức và cơn động kinh cục bộ phức hợp rất khó phân biệt trên lâm sàng nhưng điện não đồ và lựa chọn thuốc điều trị là khác nhau. Sau cùng biểu hiện khu trú trên điện não đồ giúp cho chỉ định điều trị phẫu thuật.
Chẩn đoán phân biệt
Phân biệt giữa cơn động kinh toàn thể với rất nhiều rối loạn khác dựa vào tiền sử. Lời kể lại của những người chứng kiến cơn động kinh cũng không phải là quan trọng lắm.
Chẩn đoán phân biệt vái cơn động kinh cục bộ
Cơn nhồi máu não thoáng qua: được phân biệt với cơn động kinh vì thời gian của cơn nhồi máu não thoáng qua dài hơn, trong cơn các triệu chứng không có hành trình lan tỏa và các triệu chứng khác. Trong cơn nhồi máu não thoáng qua có thể có mất cảm giác hoặc vận động (ví dụ như yếu hoặc tê) và không có các triệu chứng đặc trưng của cơn động kinh (như co giật hoặc dị cảm).
Cơn nóng giận: cơn nóng giận thường xảy ra trong hoàn cảnh cụ thể và có lý do ở người có hành vi nóng nảy.
Cơn hoảng sợ: các cơn hoảng sợ này có thể khó phân biệt với các cơn động kinh cục bộ đơn thuần hoặc cơn động kinh cục bộ phức tạp trừ khi có bằng chứng rốì loạn tâm thần giữa các cơn và cơn có liên quan với hoàn cảnh bên ngoài.
Chẩn đoán phân biệt với cơn động kinh toàn thể
Cơn ngất: cơn ngất thường xảy ra có liên quan với thay đổi tư thế, sang chấn tâm lý, đau đớn, căng thẳng. Trước cơn ngất người bệnh thường nhợt nhạt, vã mồ hôi, buồn nôn, mệt mỏi vả sau đó là mất ý thức, người mềm nhẽo; bệnh nhân tỉnh lại nhanh ở tư thế nằm, không có đau đầu hoặc lú lẫn sau cơn ngất. Nồng độ creatinin kinase huyết thanh sau cơn ngất 3 giờ là bình thường nhưng lại tăng đáng kể sau cơn co cứng co giật.
Rối loạn nhịp tim: giảm tưới máu não do rối loạn nhịp tim cần phải nghĩ đến ở các bệnh nhân có các bệnh tim mạch hoặc ở bệnh nhân già có các cơn mất ý thức. Không có các tiền triệu. Các cơn ngất liên quan với hoạt động thể lực và có tiếng thổi tâm thu gợi ý đến hẹp động mạch cảnh. Theo dõi Holter điện tâm đồ kéo dài giúp cho chẩn đoán nhất là ở những bệnh nhân có cơn ngất xảy ra thưa.
Nhồi máu thân não: mất ý thức có thể xảy ra trước hoặc cùng với các dấu hiệu khác của thân não. Đau đầu kiểu đau nửa đầu động mạch thân nền và bệnh mạch máu động mạch thân nền.
Giả động kinh: thuật ngữ giả động kinh được dùng để chỉ các phản ứng kiểu hysteria và giả ốm có đặc điểm bắt chước cơn động kinh. Nhiều bệnh nhân giả động kinh có cơn động kinh thực sự hoặc có tiền sử gia đình động kinh. Mặc dù các cơn giả động kinh có xu hướng xảy ra khi có sang chấn tâm lý nhưng các cơn động kinh thực sự cũng có thể xảy ra khi có sang chấn tâm lý. Trên lâm sàng các cơn giả động kinh tương tự cơn co cứng - co giật nhưng có thể có sự chuẩn bị trước cơn giả động kinh. Hơn nữa thường không có giai đoạn co cứng thay vào đó là sự quẫy đạp không đồng thì của chân tay tăng lên nếu cố ghì giữ và ít khi dẫn đến sang chấn, Ý thức bệnh nhân có thể bình thường hoặc “mất" nhưng sau đó bệnh nhân thường chửi mắng, la hét nếu bị cho là giả vờ. Sau cơn không có thay đổi gì về tính cách và thăm khám thần kinh bình thường. Các xét nghiệm cận lâm sàng giúp cho chẩn đoán con giả động kinh. Không có thay đổi trên điện não, trong khi đó trong động kinh, điện não thay đổi kết hợp với mất ý thức. Ở đa số các bệnh nhân động kinh co cứng - co giật nồng độ prolactin huyết thanh tăng cao sau cơn 15 - 30 phút, còn ở bệnh nhân giả động kinh thì không tăng.
Điều trị
Nguyên tắc chung
Với bệnh nhân có cơn tái phát, mục đích của điều trị là ngừa cơn và phải tiếp tục điều trị cho tới khi hết cơn trong ít nhất 3 năm. Bệnh nhân động kinh nên tránh ở nơi nguy hiểm đến tính mạng nếu cơn xảy ra. Pháp luật có thể yêu cầu thầy thuốc thông báo cho cơ quan y tế các bệnh nhân động kinh và các bệnh nhân có các rối loạn ý thức khác.
Lựa chọn thuốc:
Thuộc đầu tiên để lựa chọn tùy thuộc vào loại cơn (bảng). Liều lượng thuốc đã chọn được tăng dần cho tới khi khống chế được cơn hoặc tác dụng phụ không xảy ra. Nếu đã dùng thuốc đến liều tối đa mà cơn vẫn còn thì thêm thuốc thứ hai và tăng dần liều còn thuốc thứ nhất giảm liều dần cho đến khi bỏ hẳn. Với cơn cục bộ và cơn co cứng - co giật toàn thể hóa thứ phát dùng carbamazepin, phenytoin, acid valproic có hiệu quả hơn phenobarbital hoặc primidon. Gabapentin, topiramat và lamptrigin là các thuốc chống động kinh mới có tác dụng phối hợp trong điều trị động kinh cục bộ hoặc động kinh toàn thể hóa thứ phát. Felbamat cũng có tác dụng cho các cơn động kinh trên nhưng vì thuốc gây thiếu máu bất sản tủy hoặc suy gan cấp vì vậy chỉ được dùng cho những bệnh nhân không đáp ứng với các phương pháp điều trị khác. Tiagabin là thuốc phối hợp điều trị khác cho các cơn động kinh cục bộ ở người lớn và trẻ trên 12 tuổi. Ở hầu hết các bệnh nhân động kinh có một loại cơn thì cơn được không chế bằng một loại thuốc. Điều trị bằng hai thứ thuốc có thể giảm được tần số hoặc mức độ nặng của cơn nhưng lại tăng nguy cơ nhiễm độc. Điều trị trên hai loại thuốc thì hầu như là không có tác dụng trừ khi bệnh nhân có nhiều loại cơn.
Theo dõi:
Theo dõi nồng độ thuốc trong huyết thanh rất có tác dụng trong xử trí. Cùng một liều lượng thuốc hàng ngày nhưng nồng độ thuốc trong huyết thanh khác nhau ở các bệnh nhân khác nhau, điều này ảnh hưởng đến đáp ứng điều trị. Nhìn chung, liều lượng của một thuốc chống động kinh tăng lên tùy theo đáp ứng điều trị bất kể nồng độ thuốc huyết thanh như thế nào. Nồng độ thuốc huyết thanh được đo để cung cấp mốc tham khảo cho liều dung nạp tối đa. Liều lượng thuốc không phải chỉ đơn giản dựa vào nồng độ huyết thanh vì rất nhiều bệnh nhân cần nồng độ vượt quá khoảng điều trị (nồng độ gây độc) nhưng vẫn dung nạp được và không gây độc. Nồng độ thuốc ổn định trong máu cần phải được đo sau khi bắt đầu điều trị, khi thay đổi liều, khi thêm một thuốc khác vào chế độ điều trị và khi thuốc không khống chế được cơn. Điều chỉnh liều dựa vào các xét nghiệm cận lâm sàng. Nguyên nhân chủ yếu làm cho nồng độ thuốc không đạt nồng độ điều trị mong muốn là do người bệnh không tuân thủ đúng chế độ điều trị. Chế độ điều trị càng được bệnh nhân tuân thủ nếu số lần uống thuốc trong ngày càng ít.
Nếu bệnh nhân uống thuốc không đều hoặc không uống thuốc có thể làm cho cơn tái phát hoặc gây nên trạng thái động kinh. Tất cả các thuốc chống động kinh đều có tác dụng phụ và các tác dụng phụ được nêu ở bảng. Ít nhất là công thức máu phải được làm ở tất cả các bệnh nhân vì nguy cơ thiếu máu hoặc rối loạn tạo máu. Khi điều trị với nhiều loại thuốc thì cần nhiều xét nghiệm hơn để theo dõi. Ví dụ nếu điều trị bằng valproic acid, carbamazepin, felbamat thì cần phải kiểm tra chức năng gan định kỳ, kiểm tra công thức máu nếu điều trị bằng carbamazepin, ethosuximid, felbamat.
Bảng. Thuốc điều trị động kinh
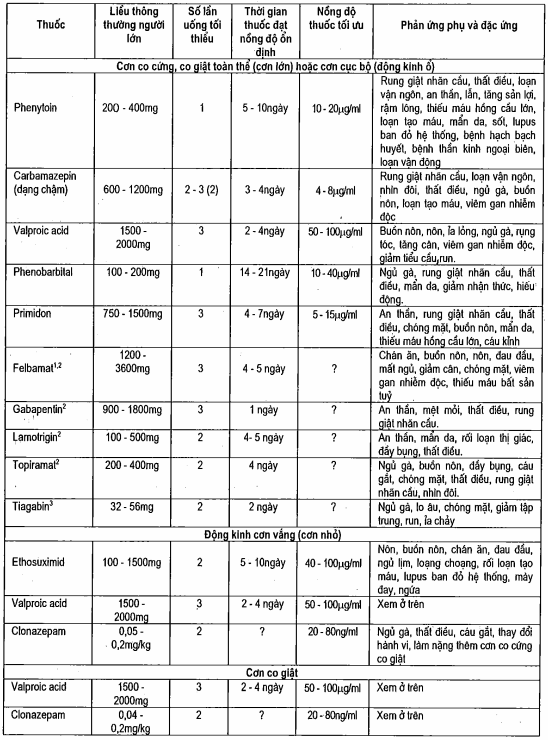
1Không được sử dụng là thuốc lựa chọn đầu tiên; khi dùng thuốc phải theo dõi công thức máu thường xuyên (2 - 4 tuần/lần). Chỉ sử dụng ở bệnh nhân có chọn lọc do nguy cơ thiếu máu bất sản tủy vả suy gan.
2Dùng điều trị phối hợp trong động kinh cục bộ và toàn thể hóa thứ phát.
3Dùng điều trị phối hợp trong động kinh cục bộ.
Khi nào dừng thuốc chống động kinh:
Chỉ khi bệnh nhân không có cơn trong vài năm (ít nhất là 3 năm) thì mới được cắt thuốc. Đáng tiếc là không có cách nào để biết trước là cơn sẽ không xảy ra sau khi đã cắt thuốc, tuy nhiên ở những bệnh nhân ban đầu không đáp ứng điều trị, bệnh nhân động kinh có dấu hiệu thần kinh khu trú hoặc có nhiều loại cơn, và ở bệnh nhân điện não vẫn chưa bình thường thì hay xảy ra cơn tái phát sau khi dừng thuốc. Phải giảm liều dần dần trong vài tuần hoặc vài tháng và phải bỏ từng thuốc một. Nếu cơn tái phát sau khi dừng thuốc thì phải dùng lại thuốc cũ. Cơn tái phát thường dễ kiểm soát hơn cơn lúc mới điều trị.
Điều trị bằng phẫu thuật:
Bệnh nhân có cơn động kinh có thể điều trị được bằng phẫu thuật hoặc động kinh kháng thuốc có chỉ định điều trị phẫu thuật và tốt nhất là tiến hành ở các trung tâm chuyên khoa.
Kích thích dây thần kinh phế vị:
Điều trị bằng phương pháp kích thích dây phế vị kéo dài cho bệnh nhân trưởng thành có cơn động kinh cục bộ kháng thuốc gần đây được chấp nhận ở Mỹ và đây là phương pháp điều trị thay thế ở những bệnh nhân không thích hợp cho chỉ định phẫu thuật. Cơ chế tác dụng của phương pháp điều trị này chưa rõ. Tác dụng phụ chủ yếu là khàn giọng thoáng qua trong khi kích thích.
Các trường hợp đặc biệt
Cơn động kinh duy nhất:
Ớ những bệnh nhân này chỉ có một cơn động kinh duy nhất, thăm khám loại trừ nguyên nhân thực thể yêu cầu điều trị đặc biệt. Dùng thuốc chống động kinh điều trị dự phòng là không cần thiết trừ khi có cơn tái phát hoặc có nguyên nhân. Nguy cơ tái phát cơn là rất thay đổi ở các loại cơn khác nhau từ 30% - 70%. Không chẩn đoán động kinh dựa vảo một cơn động kinh duy nhất. Nếu cơn động kinh xảy ra trong một bệnh cảnh nhất thời, thoáng qua như thiếu oxy não cấp thì chẩn đoán động kinh là không chính xác và điều trị dự phòng kéo dài bằng thuốc chống động kinh là không cần thiết.
Động kinh do cai rượu:
Có thể có một hoặc nhiều con động kinh toàn thể co cứng - co giật xảy ra trong vòng 48 giờ sau khi bỏ rượu sau một thời gian uống rượu nhiều, kéo dài. Nếu cơn động kinh có dấu hiệu thần kinh khu trú thì cần phải thận trọng vì thường có bất thường cấu trúc kèm theo mà chủ yếu là do chấn thương. Điều trị bằng thuốc chống động kinh là không cần thiết vì nó thường tự khỏi. Trạng thái động kinh rất ít khi xảy ra trong động kinh do bỏ rượu và thường kiểm soát tốt bằng cách thông thường. Sẽ không xảy ra cơn tái phát nếu bệnh nhân bỏ rượu.
Trạng thái động kinh co cứng - co giật:
Nguyên nhân thường gặp nhất gây nên trạng thái động kinh là do không tuân thủ đúng chế độ điều trị chống co giật; các nguyên nhân khác bao gồm bỏ rượu, nhiễm khuẩn nội sọ hoặc ung thư, rối loạn chuyển hóa, dùng thuốc quá liều. Tỷ lệ tử vong của trạng thái động kinh có thể lên tới 20% và trong số bệnh nhân sống sót có tỷ lệ di chứng cao về thần kinh và tâm thần. Tiên lượng của trạng thái động kinh tùy thuộc vào khoảng thời gian từ khi bắt đầu trạng thái động kinh cho tới khi điều trị có hiệu quả.
Trạng thái động kinh là một cấp cứu nội khoa. Ngay lập tức phải làm thông thoáng đường thở và tiêm tĩnh mạch dung dịch dextrose 50% (25 - 50ml) vì nếu co giật do hạ đường huyết thì sẽ có đáp ứng ngay. Nếu cơn giật vẫn còn tiếp tục thì tiêm tĩnh mạch 10 mg diazepam, trong 2 phút và có thể nhắc lại liều sau 10 phút nếu cần. (Rất nhiều tác giả hay dùng lorazepam tiêm tĩnh mạch 4 mg nhắc lại liều sau 10 phút nếu cần hơn là dùng diazepam, cách này thích hợp trong nghiên cứu). Cách này thường có tác dụng trong việc dừng cơn trong thời gian ngắn nhưng thường gây suy hô hấp.
Sau đó truyền phenytoin tĩnh mạch (18 - 20 mg/kg) với tốc độ 50 mg/phút cho dù cơn giật đã đáp ứng với diazepam hoặc lorazepam; điều này giúp cho cơn được kiểm soát kéo dài. Tốt nhất là tiêm thuốc tĩnh mạch nhưng cũng có thể pha trong dung dịch muối; thuốc sẽ bị kết tủa nếu pha trong dung dịch glucose. Do khi tiêm phenytoin nhanh có thể gây loạn nhịp tim vì cần thận trọng theo dõi điện tim. Hạ huyết áp cũng là một biến chứng của phenytoin, đặc biệt nếu đã dùng diazepam. ở Mỹ, fosphenytoin được dùng để thay thế phenytoin, thuốc này sau khi vào máu qua đường tiêm tĩnh mạch chuyển nhanh chóng và hoàn toàn thành phenytoin. Vì fosphenytoin tương đương với phenytoin nên liều lượng của hai thuốc như nhau; fosphenytoin hầu như không gây phản ứng tại vị trí truyền, có thể truyền trong tất cả các loại dịch truyền thông thường, và có thể truyền với tốc độ nhanh hơn (150 mg/phút). Fosphenytoin đắt và chưa được chấp nhận dùng cho trẻ em.
Nếu cơn giật vẫn tiếp tục thì dùng phenobarbital truyền tĩnh mạch chậm hoặc ngắt quãng với liều 10 - 20 mg/kg. Suy hô hấp và hạ huyết áp là các biến chứng thường gặp và cần đề phòng, các biến chứng này cũng xảy ra khi dùng diazepam mặc dù ít gặp hơn. Nếu thất bại thì cần gây mê toàn thân với hô hấp hỗ trợ và giãn cơ. Truyền tĩnh mạch midazolam thay cho phenobarbital có thể không chế trạng thái động kinh kháng thuốc. Liều lượng 0,2mg/kg truyền tĩnh mạch tốc độ 0,05 - 0,2mg/kg/giờ. Sau khi trạng thái động kinh đã được kiểm soát thì bắt đầu dùng thuốc uống để kiểm soát cơn lâu dài và tìm nguyên nhân.
Các trạng thái động kinh không co giật:
Trạng thái động kinh cơn vắng (cơn nhỏ) và trạng thái động kinh cơn cục bộ phức hợp được đặc trưng bởi thay đổi bất thường của trạng thái tâm thần, lú lẫn, giảm đáp ứng và trạng thái tự động. Điện não đồ rất có tác dụng trong việc chẩn đoán phân biệt giữa hai thể bệnh này. Điều trị ban đầu bằng truyền tĩnh mạch diazepam thường là có tác dụng cho dù là trạng thái động kinh cơn vắng hay trạng thái động kinh cơn cục bộ phức hợp, nhưng phenytoin, phenobarbital, carbamazepin và các thuốc khác có thể cần để kiểm soát trạng thái động kinh cơn cục bộ phức hợp.
Bài viết cùng chuyên mục
Đau vùng lưng dưới
Rối loạn rễ thần kinh cũng gây ra dị cảm và tê ở vùng da (đối lập với dây thần kinh ngoại biên) và yếu cơ phân bố theo đoạn, thay đổi phản xạ kèm theo tổn thương sợi thần kinh cảm giác hoặc vận động.
Bệnh ngộ độc thịt
Khi nghi ngờ ngộ độc thịt cần phải báo cho cơ quan y tế địa phương và gửi một mẫu huyết thanh bệnh nhân cùng với thức ăn nghi nhiễm khuẩn (nếu có thể) tới một cơ sở xét nghiệm để xác định độc tố.
Bệnh lý thần kinh ngoại biên
Các dây thần kinh có thể bị tổn thương hoặc bị ép do các cấu trúc giải phẫu xung quanh trên dọc đường đi ở bất cứ điểm nào. Bệnh đơn dây thần kinh thường gặp của loại này được nói đến ở dưới đây.
Xoắn vặn trương lực tự phát
Bệnh được đặc trưng bởi sự xuất hiện các cử động và tư thế bất thường ở bệnh nhân có tiền sử sinh đẻ và phát triển bình thường, không liên quan gì đến tiền sử bệnh tật cũ.
Dị dạng thông động tĩnh mạch
Dị dạng thông động tĩnh mạch là dị tật mạch máu bẩm sinh do sự phát triển bất thường tại chỗ của đám rối mạch nguyên thủy làm cho động mạch thông với tĩnh mạch không qua hệ thống mao mạch.
Chẩn đoán nguyên nhân thần kinh của ngất
Cắt ngang tủy và các bệnh tủy khác như u tủy hoặc bệnh rỗng tủy ở trên mức tủy lưng 6 gây nên hạ huyết áp tư thế cũng như tổn thương thân não trong rỗng hành tủy và u hố sau.
Chấn thương đầu
Chụp sọ thường và chụp cắt lớp sọ có thể thấy vỡ xương. Do chấn thương đốt sống có thể xảy ra trong chấn thương đầu nên cần chụp đốt sống cổ ở bệnh nhân hôn mê.
Bệnh Huntington
Múa giật xảy ra ở bệnh nhân không có tiền sử gia đình về múa vờn múa giật thì có lẽ không phải là bệnh Huntington ít ra cho tới khi các nguyên nhân khác được loại trừ trên lâm sàng và bằng xét nghiệm.
Áp xe não
Chụp cắt lớp sọ não sẽ thấy vùng ngâm thuốc cản quang ở xung quanh và ở giữa là vùng giảm tỷ trọng. Hình ảnh tương tự cũng có thể thấy ở bệnh nhân u não di căn.
Đau mặt
Đau mặt không có các triệu chứng điển hình của đau dây V thường là đau âm ỉ, rát bỏng khu trú ở một vùng sau đó nhanh chống lan ra các vùng khác của mặt cùng bên.
Chẩn đoán rối loạn cảm giác
Tính chất, vị trí, cách khởi phát, hướng lan, ranh giới cảm giác cần được xác định và phát hiện các yếu tố làm tăng nặng, giảm nhẹ của triệu chứng.
Giả u não: tăng áp lực nội sọ lành tính
Huyết khối của xoang tĩnh mạch ngang, một biến chứng không do nhiễm khuẩn của viêm tai giữa hoặc viêm xương chũm mạn tính là một nguyên nhân.
Đau cổ
Tiêu hủy cột sống cổ do thoái hóa đĩa đệm cột sống cổ mạn tính, với thoát vị đĩa đệm, vôi hóa thứ phát và kèm theo mọc nhanh chồi xương.
Phình động mạch nội sọ
Điều trị triệt để là phẫu thuật kẹp cuống túi phình. Nếu không thể phẫu thuật được, điều trị nội khoa như chảy máu dưới màng nhện trong khoảng 6 tuần và sau đó vận động dần dần.
Chảy máu não
Khoảng một nửa số bệnh ở chảy máu não bán cầu ý thức bị mất hoặc bị rối loạn ngay từ đầu. Nôn rất hay gặp trong khởi phát của chảy máu não, đôi khi có đau đầu.
U tủy nguyên phát và di căn
Chụp cột sống thường có thể là bình thường. nhưng cũng có thể thấy bất thường của di căn, chụp cắt lớp tủy, và cộng hưởng từ tủy, để chẩn đoán xác định u tủy và vị trí chèn ép tủy.
Tổn thương đám rối thần kinh cánh tay và thắt lưng
Ép các rễ thần kinh C8 và T1 hoặc thân đám rối thần kinh cánh tay do xương sườn cổ hoặc bó xơ phát sinh từ đốt sống cổ 7 dẫn đến yếu cơ và nhược cơ bàn tay.
Các bệnh Neuron vận động
Khó nhai, nuốt, ho, thở và nói khó xảy ra trong tổn thưong hành tủy. Trong liệt hành tủy tiến triển, lưỡi gà sa xuống, giảm phản xạ nôn, ứ đọng nước bọt ở họng, ho, lưỡi yếu có nhiều nếp nhăn.
Bệnh não Wernicke
Trong các trường hợp nghi ngờ, truyền tĩnh mạch thiamin sau đó tiêm bắp hàng ngày cho tới khi chế độ ăn đầy đủ. Truyền tĩnh mạch glucose trước khi dùng thiamin.
U não nguyên phát
U não có thể gây ra các rối loạn chức năng não và các dấu hiệu của tăng áp lực nội sọ. Cuối cùng u não có thể gây thay đổi tính cách, trí tuệ, cảm xủc và gây động kinh, đau đầu, buồn nôn, mệt mỏi.
Loạn trương lực xoắn vặn khu trú
Cả co thắt mí mắt và loạn trương lực miệng xương hàm dưới có thể xảy ra như là một loạn trương lực khu trú riêng biệt. Co thắt mi mắt được đặc trưng bằng khó nhắm mí mắt.
Hội chứng Gilles de la tourette
Thăm khám không thấy bất thường nào khác ngoài các cố tật. Bên cạnh đó có thể có rối loạn hành vi, rối loạn tâm thần do xấu hổ về mặt xã hội và thẩm mỹ.
Xơ cứng rải rác từng đám
Biểu hiện đầu tiên thường gặp là yếu, tê bì, đau nhói hoặc khó chịu ở một chi liệt; cứng chi dưới; viêm thần kinh hậu nhãn cầu; nhìn đôi; mất thăng bằng.
Đau đầu
Khởi phát đau đầu dữ dội, ở bệnh nhận trước đó khỏe mạnh thì hầu như chắc chắn có liên quan đến tổn thương nội sọ, như chảy máu dưới nhện.
Rối loạn thần kinh do thiếu Vitamin E
Thiếu vitamin E có thể xảy ra như là hậu quả của kém hấp thu hoặc bệnh di truyền. Điều trị bằng alpha-tocopheryl acetat (như Aquasol E viên hoặc giọt).
