- Trang chủ
- Chẩn đoán & điều trị
- Chẩn đoán và điều trị bệnh nội tiết
- Khối u tế bào ưa crom
Khối u tế bào ưa crom
Bên cạnh các triệu chứng nêu trên, một số bệnh nhân có thể thay đổi tâm thần hoặc lẫn lộn, động kinh, tăng đường máu, mạch nhanh, hạ huyết áp, dị cảm hoặc hiện tượng Raynaud.
Biên tập viên: Trần Tiến Phong
Đánh giá: Trần Trà My, Trần Phương Phương
Những điểm thiết yếu trong chẩn đoán
Đau đầu dữ dội, vã mồ hôi, hồi hộp đánh trống ngực.
Tăng huyết áp có thể chịu được nhưng thường có các cơn kịch phát đặc biệt khi phẫu thuật hoặc khi đẻ.
Xuất hiện buồn nôn, đau, yếu, khó thở và rối loạn thị lực.
Lo âu, run, sút cân, hoặc không chịu được nóng.
Tăng catecholamin hoặc chất chuyển hóa của nó trong nước tiểu. T4 và TSH huyết thanh bình thường.
Nhận định chung
U tế bào ưa crôm ít gặp, tỷ lệ < 0,1% các bệnh nhân tăng huyết áp, bệnh nhân bị bệnh có dấu hiệu tăng huyết áp kịch phát hoặc do u khu trú ở một hoặc cả hai tuyến thượng thận hoặc bất kỳ vị trí nào của chuỗi thần kinh giao cảm và hiếm khi ở vị trí khác thường như khí quản, bàng quang hoặc não. U tế bào ưa crôm ngoài thượng thận tiên phát được gọi là “u cận hạch”, u tế bào ưa crôm được đặc trưng bằng “qui luật của 10”: khoảng 10% sô bệnh nhân không có tăng huyết áp, 10% ngoài tuyến thượng thận, 10% ngoài ổ bụng, 10% ở trẻ em; hầu hết các u rải rác, chỉ có 10 - 15% có tính chất gia đình; 10% u cả hai bên (có xu hướng gặp ở những bệnh nhân có xu hướng gia đình), và gần 10% là u ác tính.
Khối u có tính gia đình có thể biểu hiện như sau:
Carcinoma tủy tăng tiết calcitonin của tuyến giáp và cường cận giáp (đa u typ II); carcinoma tủy tuyến giáp và hội chứng đa u thần kinh màng nhầy (đa u tuyến nội tiết typ Ilb); bệnh u xơ thần kinh (bệnh Recklinghausen) và u tế bào tiểu đảo (ít gặp).
U tế bào ưa crôm gặp 20% bệnh nhân có bệnh von Hippel-Lindau (u máu võng mạc, tiểu não, não và tủy sống; nang tụy; nang thận, u biểu mô và u tuyến); di truyền trội trên nhiễm sắc thể thường.
Biểu hiện lâm sàng
Triệu chứng và dấu hiệu: u tế bào ưa crôm điển hình gây những cơn đau dữ dội (85%), hồi hộp đánh trống ngực (65%) và vã mồ hôi (65%). Khi không có tất cả ba biểu hiện trên thì loại trừ u tủy thượng thận chắc chắn đến 99%. U tủy thượng thận có sự thay đổi vận mạch (bao gồm mặt tái nhợt), cùng với mạch nhanh, đau vùng trước tim và đau bụng, tăng kích động và dễ bị kích thích, tăng cảm giác ngon miệng và dễ bị sút cân. Cơn đau thắt ngực có thể xảy ra. Dấu hiệu thực thể thường bao gồm tăng huyết áp (95%), trong đó tăng huyết áp duy trì (20%), tăng huyết áp duy trì với kịch phát (50%) hoặc chỉ có tăng huyết áp kịch phát (25%), tim to, mạch nhanh tư thế (thay đổi hơn 20 lần/phút) và hạ huyết áp; tư thế; tăng nhẹ nhiệt độ cơ thể; xuất huyết võng mạc và xuất huyết não đôi khi cũng xảy ra.
Biểu hiện của u tế bào ưa crôm rất khác nhau. Bên cạnh các triệu chứng nêu trên, một số bệnh nhân có thể thay đổi tâm thần hoặc lẫn lộn, động kinh, tăng đường máu, mạch nhanh, hạ huyết áp, dị cảm hoặc hiện tượng Raynaud. Các bệnh nhân khác có thể có phù phổi và suy tim do bệnh cơ tim hoặc có thể khó chịu ở u do có u tủy thượng thận là một khối u lớn ở bụng, vẫn có một số bệnh nhân không có triệu chứng.
Các dấu hiệu cận lâm sàng
Có biểu hiện tăng cường chuyển hóa; các xét nghiệm chức năng tuyến giáp đều bình thường, bao gồm T4, T4 tự do, T3 và TSH. Có đường niệu hoặc tăng đường máu (hoặc cả hai).
Các xét nghiệm đặc biệt
Xét nghiệm catecholamin niệu (toàn phần và từng phần), metanephrin, vanillylmandelic acid (VMA) và creatinin được thực hiện ở tất cả các bệnh nhân bị u tủy thượng thận, đặc biệt các mẫu xét nghiệm thu được trong hoặc ngay sau khi bị đột quỵ. Lấy mẫu nước tiểu 24 giờ, mặc dù mẫu thử được lấy qua một đêm hoặc ngắn hơn vẫn được xét nghiệm; bệnh nhân u tủy thượng thận nói chung có metanephrin > 2,2 µg/ 1 mg của creatinin và VMA > 5,5µg/ 1mg creatinin.
Nhiều loại thuốc và hóa chất, một số thức ăn có thể ảnh hưởng tới xét nghiệm chẩn đoán u tủy thượng thận. Xét nghiệm tìm catecholamin nên được sử dụng sắc ký chất lỏng để xác điện hóa học (high- performance liquid chromatography with electrochemical detection HPLC- ECD); điều này làm giảm tối đa kết quả xét nghiệm không đúng.
Xét nghiệm trực tiếp epinephrin và norepinephrin máu và nước tiểu trong hoặc khi cơn cấp là xét nghiệm nhạy cảm nhất để chẩn đoán u tủy thượng thận khi có tăng huyết áp kịch phát. Mức epinephrin cao có ích cho chẩn đoán vị trí khối u trong tuyến thựợng thận. Có thể, việc lấy mẫu huyết tưong chắc chắn là cần thiết.
Chẩn đoán hình ảnh: chụp CT và cộng hưởng từ có lợi để xác định và định vị tủy thượng thận. Các biện pháp này không phải thường xuyên thay thế được xét nghiệm catecholamin vì u tuyến thượng thận không hay gặp (> 2%) và có thể không chẩn đoán được. Chụp CT 123 MIBG nhấp nháy có thể xác định được vị trí khối u với độ nhạy 85% và độ đặc hiệu 99%.
Xét nghiệm ức chế và kích thích được lý học để đánh giá tăng hoặc giảm huyết áp thường không yêu cầu hoặc không khuyến cáo.
Chẩn đoán phân biệt
Mạch nhanh, run tay, hổi hộp đánh trống ngực và tăng chuyển hóa có thể gầy fa rôi loạn tinh thần (Íẫn lộn) củng với nhiễm độc tuyến giáp. Ư tủy thượng thận cũng có thể không chẩn đoán được vì tăng huyết áp vô căn, viêm cơ tim, viêm cầu thận hoặc các tổn thương thận khác, nhiễm độc thai nghén, sản giật và bệnh thần kinh tâm lý (cơn lo âu). Thỉnh thoảng có thể gây đau bụng cấp.
Có những bệnh khác có triệu chứng giống u tủy thượng thận như rối loạn chuyển hóa porphyrin cấp từng cơn, không ổn định mạch máu gây giảm năng tuyến sinh dục, sử dụng cocain hoặc amphetamin, ngừng clodinin, cơn tăng huyết áp do thức ăn nhiễm tyramin (ví dụ phomát) ở bệnh nhân uống thuốc chống trầm cảm ức chế MAO, tăng huyết áp không ổn định và cơn đau thắt ngực không ổn định.
Xét nghiệm dương tính giả đối với catecholamin và các chất chuyển hóa gặp 10% ở bệnh nhân tăng huyết áp nhưng thường ở mức < 50% so với mức bình thường và sẽ bình thường khi làm xét nghiệm lại.
Biến chứng
Tất cả các biến chứng của tăng huyết áp nặng có thể có. Cơn tăng huyết áp đột nhiên gây mù hoặc tai biến mạch máu não không phải là ít gặp. Những vấn đề này có thể xảy ra do di chuyển đột ngột, do thao tác trong và sau đẻ, do sang chấn tâm lý hoặc do chấn thương hoặc trong khi mổ lấy khối u. Có thể có bệnh cơ tim. Đôi khi, biểụ hiện ban đầu của u tủy thượng thận có thể là hạ huyết áp hoặc thậm chí có sốc.
Sau khi cắt bỏ khối u, tình trạng tăng huyết áp nặng và sốc (kháng với epinephrin và norepinephrine) có thể xảy ra đột ngột do suy thận hoặc nhồi máu cơ tim. Tụt huyết áp và sốc xảy ra do nhồi máu cơ tim tự phát hoặc do chảy máu khối u, phẫu thuật cấp cứu lấy khối u là rất cần thiết trong những trường hợp này.
Biến chứng hiếm khi gặp là bệnh nhân chết do biến chứng khi làm các xét nghiệm chẩn đoán hoặc khi đang phẫu thuật. Bệnh nhân khi có nghi ngờ về u tuyến tủy thượng thận thì không nên thực hiện các biện pháp chẩn đoán gây chảy máu hoặc phẫu thuật trừ khi bệnh nhân được dùng đủ thuốc chẹn α với phenoxybenzamin.
Điều trị
Lấy khối u bằng phương pháp mổ nội soi hoặc điều trị khối u. Điều trị trước phẫu thuật bằng thuốc chẹn α - adrenergic đã giúp cho phẫu thuật u tủy thượng thận an toàn hơn trong những năm gần đây. Dùng phenoxybenzamin 10 mg uống trong 12 giờ và tăng dần liều, khoảng 3 ngày một lần cho đến khi tăng huyết áp được khống chế. Liều duy trì là 40 - 120 mg/ngày. Dùng chẹn α là tốt nhất khi huyết áp động mạch tư thế nằm dưới 160/ 90 mmHg và huyết áp động mạch tư thế đứng trên 80/45 mmHg.
Bảng. Các thuốc, thức ăn và những điều kiện ảnh hường đến xét nghiệm chẩn đoán u tuyến thượng thận1
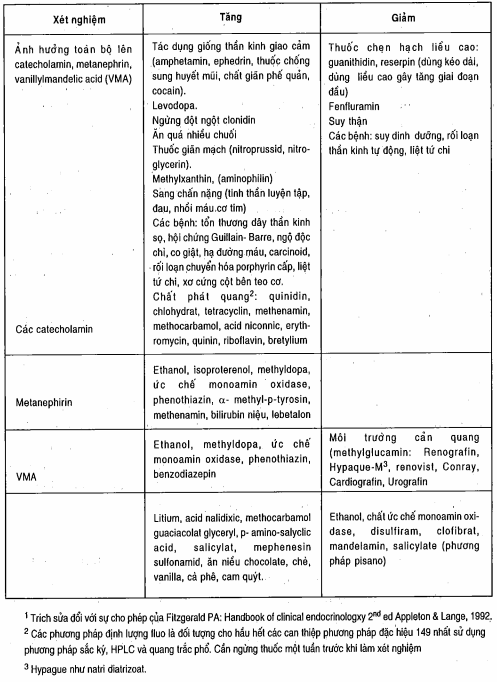
Sau khi dùng thuốc chẹn receptor α - adrenergic hợp lý với phenoxybenzamin, chẹn β - như propranolol hoặc phối hợp chẹn α- và β labetalol có thể kiểm soát nhịp nhanh hoặc các biểu hiện loạn nhịp khác. Duy trì chẹn adrenergic với liều tối thiểu trong 10 ngày hoặc cho đến khi tình trạng tim, mạch đã tốt. Theo dõi điện tâm đồ cho đến khi nhịp tim trở về ổn định (có thể mất 1 tuần hoặc thậm chí nhiều tháng để điều chỉnh những thay đổi điện tim ở những bệnh nhân viêm cơ tim do catecholamin và cần phải thận trọng trì hoãn phẫu thuật cho tới khi kết thúc những biểu hiện như vậy). Bệnh nhân phải được theo dõi rất chặt chẽ trong khi phẫu thuật để đảm bảo không có thay đổi về huyết áp hoặc nhịp tim.
Cơn tăng huyết áp có thể điều trị ngay bằng ngậm dưới lưỡi nifedipin 10 mg (viên nang). Tăng huyết áp nặng trong khi phẫu thuật thì phải điều trị bằng nitroprusid truyền tĩnh mạch 0,5- 10µg/kg/phút. Nhịp nhanh xoang được điều trị bằng esmolol hoặc lidocain.
Truyền máu tự thân 1- 2 đơn vị trong 12 giờ trước phẫu thuật phối hợp với truyền dịch thay thế để giảm nguy cơ tụt huyết áp do duy trì chẹn α adrenergic.
Cần theo dõi glucose huyết tương trong 2 ngày sau mổ để phòng giảm đường máu.
Do có thể có nhiều khối u hoặc có di căn nên cần phải kiểm tra lại cathecholamin niệu sau mổ (1- 2 tuần sau khi mổ).
Đối với bệnh nhân không có chỉ định mổ hoặc u đã di căn, thì uống phenoxybenzamin cũng có tác dụng để điều trị chứng toàn thân kéo dài. Metyrosin là thuốc chẹn cạnh tranh tổng hợp từ cathecholamin cũng được sử dụng. Liều ban đầu 250 mg 4 lần trong ngày, tăng dần 250 - 500 mg cho đến liều tối đa là 4g/ngày. U tủy thượng thận đã di căn có thể điều trị phối hợp với hóa chất hoặc liều cao 131I MIBG, chỉ thực hiện tại các trung tâm y tế.
Tiên lượng
Tiên lượng phụ thuộc vào chẩn đoán sớm. U tủy thượng thận ác tính có thể không xác định được bằng mô bệnh học. Một khối u được coi là ác tính nếu có di căn; điều này phải mất vài năm mới biểu hiện rõ rệt trên lâm sàng. Nếu như phẫu thuật cắt bỏ khối u thành công trước khi có tổn thương không phục hồi được lên hệ thống tim mạch thì việc cứu chữa tích cực có thể thành công.
Việc cứu chữa tích cực (hoặc cải thiện) có thể xảy ra sau khi lấy bỏ khối u đã có trong nhiều năm. Ở một số bệnh nhân tăng huyết áp vẫn kéo dài hoặc tái phát mặc dù phẫu thuật thành công. Mặc dù là tăng huyết áp vô căn nhưng vẫn phải đánh giá lại các xét nghiệm sinh hóa để tìm u tủy thuợng thận ở vị trí khác hoặc di căn.
Truớc khi có thuốc chẹn, thì tỷ lệ tử vong khi phẫu thuật rất cao khoảng 30% nhưng nay đã giảm đáng kể. Tầm quan trọng của sự phối hợp các nhà nội tiết, gây mê và phẫu thuật củng cần phải đuợc nhân mạnh. Với phuơng pháp điều trị tối ưu, tỷ lệ tử vong khi phẫu thuật ít hơn 3%.
Bệnh nhân có u tủy thuợng thận di căn có thời gian sống sót trung bình 4,5 năm; tuy nhiên, vẫn có truờng hợp sống lâu hơn.
Bài viết cùng chuyên mục
Cường giáp
Dấu hiệu nhiễm độc giáp có thể bao gồm nhìn chằm chằm, dấu hiệu von Graefe, nhịp tim nhanh hoặc rung nhĩ, run đầu chi, da nóng ẩm, tăng phản xạ gân xương, tóc mềm, móng dễ gãy, và suy tim (hiếm gặp hơn)..
Nhiễm toan ceton do đái tháo đường
Nhiễm toan ceton, có thể là biểu hiện ban đầu của đái tháo đường typ 1, hoặc là kết quả của việc tăng nhu cầu insulin ở bệnh nhân đái tháo đường typ 1, trong thời gian nhiễm khuẩn.
Xét nghiệm, xạ hình chẩn đoán bệnh tuyến giáp
Các xét nghiệm về tuyến giáp rất hữu ích trong đánh giá các rối loạn của tuyến giáp. Tuy nhiên, nhiều bệnh và nhiều thuốc có khả năng làm thay đổi nồng độ thyroxin trong máu.
Vô kinh thứ phát
Thăm khám vùng khung chậu cẩn thận để kiểm tra sự phát triển tử cung và phần phụ và làm phiến đồ âm đạo và pap để đánh giá ảnh hưởng của estrogen.
Bệnh Paget xương
Đau xương thường là triệu chứng đầu tiên. Các xương mềm nên dễ bị cong xương chày, gù lưng và hay gẫy dù với chấn thương nhẹ. Nếu tổn thương xương sọ.
Giảm năng tuyến sinh dục nam
Việc đánh giá giảm năng tuyến sinh dục, bằng cách đo tertosteron và tertosteron tự do trong huyết thanh, mức testoteron huyết thanh thấp được đánh giá cùng với LH và FSH.
Đái tháo đường
Đái tháo đường, là một hội chứng với rối loạn chuyển hóa, và tăng đường huyết không thích hợp, hoặc là do giảm bài tiết insulin.
Bướu nhân giáp trạng
Bệnh nhân được phát hiện tuyến giáp to cần hỏi thêm tiền sử gia đình và tiền sử bản thân về bệnh lý tuyến giáp, tiền sử điều trị vùng tia xạ vùng đầu hoặc vùng cổ hoặc tia xạ vùng khác.
Hôn mê tăng thẩm thấu tăng đường huyết không có nhiễm ceton
Thiếu insulin là một phần tương đối có thể làm khởi phát hội chứng bằng cách làm giảm sử dụng glucose ở gan. Khi glucose niệu nhiều chắc chắn lượng nước mất đi lớn.
Nhận biết biểu hiện thường gặp trong bệnh nội tiết
Béo phì là bệnh thường gặp nhưng hiếm khi tìm thấy nguyên nhân về nội tiết mà thường là do các nguyên nhân khác. Đa số người béo phì không thừa nhận là do họ ăn nhiều.
Sử dụng glucocorticoid trên lâm sàng
Điều trị glucocorticoid toàn thân kéo dài gây ra một loạt các tác dụng phụ có thể đe doạ tính mạng. Bệnh nhân nên được thông tin một cách tỉ mỉ về các tác dụng phụ có thể có trong quá trình điều trị bằng glucocorticoid.
Suy vỏ thượng thận cấp
Suy thượng thận cấp xảy ra do thiếu cortisol là một tình trạng cấp cứu. Đợt cấp có thể xảy ra trong quá trình điều trị suy thượng thận mạn tính không đây đủ hoặc là biểu hiện suy thượng thận.
Suy giáp và phù niêm
Thiếu hụt hormon giáp có thể ảnh hưởng tới toàn bộ cơ thể. Mức độ nặng của bệnh từ suy giáp nhẹ và tình trạng suy giáp không nhận thấy được cho tới phủ niêm rõ rệt.
Hạ đường huyết giả tạo
Khi nghi ngờ sulfonylurea là nguyên nhân gây hạ đường huyết giả tạo, có thể cần đến test hóa học với huyết tương để phát hiện sự có mặt của những thuốc này.
Hạ đường huyết sau bữa ăn
Ở những bệnh nhân được ghi nhận là hạ đường huyết trên cơ sở cơ năng, việc giảm phần carbonhydrat trong chế độ ăn trong khi tăng tần số.
Các rối loạn thiếu hụt iod
Bướu cổ dịch tễ có thể trở thành bướu đa nhân và rất to; bướu to ra trong thời gian mang thai có thể gây ra triệu chứng chèn ép. Một số bệnh nhân bướu cổ địa phương có thể trở thành suy giáp.
U tụy tế bào tiểu đảo
Các u tế bào tiểu đảo có thể tiết hormon lạc chỗ củng với hormon tự nhiên, thường phối hợp gây ra hàng loạt các hội chứng lâm sàng. Chúng có thể tiết ACTH gây hội chứng Cushing.
Biến chứng mạn tính của đái tháo đường
Ở bệnh nhân đái tháo đường typ 1, biến chứng do bệnh thận giai đoạn cuối là nguyên nhân chủ yếu gây tử vong, trong khi bệnh nhân đái tháo đường typ 2 thì bệnh ở các động mạch lớn.
Hạ đường huyết do bệnh lý miễn dịch
Muộn hơn sau khi phần lớn thức ăn được hấp thu, nồng độ insulin cao một cách không thích hợp phân ly khỏi phần kháng thể gắn vào nó, gây ra hạ đường huyết.
Loãng xương
Loãng xương là bệnh xương do chuyển hóa thường gặp nhất ở Mỹ và là nguyên nhân của hàng trăm nghìn các trường hợp gẫy xương hàng năm. Tỷ lệ mắc bệnh và tỷ lệ chết gián tiếp do bệnh còn rất cao.
Tăng prolactin máu
Cường tiết prolactin do bất kỳ nguyên nhân gì cũng có thể gây suy sinh dục. Nam thường bị giảm tình dục, rối loạn cường dương và đôi khi bị vú to nhưng không bao giờ có chảy sữa.
Hạ đường huyết do Pentamidin
Tiếp theo liệu trình điều trị đầy đủ bằng pentamidin, cần theo dõi glucose máu lúc đói hay glycohemoglobin sau đó để đánh giá phạm vi phục hồi tế bào β tụy hoặc di chứng tổn thương.
Suy vỏ thượng thận mạn tính: bệnh addison
Bệnh Addison là một bệnh ít phổ biến, do sự phá hủy hoặc rối loạn chức năng của vỏ thượng thận. Bệnh được đặc trưng bởi sự thiếu hụt mạn tính cortisol, aldosteron và androgen thượng thận, gây sạm da kín đáo hoặc rõ rệt.
Đa u tuyến nội tiết
Điều trị ngoại khoa với cường cận giáp trong MEN 1 có thể giảm bệnh thời gian dài nhưng hay tái phát, cắt tuyến cận giáp triệt để có thể gây suy cận giáp vĩnh viễn.
Nhiễm toan lactic
Đặc điểm lâm sàng của nhiễm toan lactic là tăng thông khí rõ rệt. Khi nhiễm toan lactic là thứ phát do thiếu oxy tổ chức hay truy mạch, dấu hiệu lâm sàng khác nhau.
