- Trang chủ
- Thông tin
- Chẩn đoán và điều trị theo y học hiện đại
- Yếu chi: phân tích các đặc điểm lâm sàng
Yếu chi: phân tích các đặc điểm lâm sàng
Nếu biểu hiện hiện tại của yếu chi chỉ giới hạn ở một bên của cơ thể thì đánh giá như yếu chi một bên. Mặt khác, tiếp tục theo các cách thức chẩn đoán hiện tại thậm chí nếu các triệu chứng không đối xứng rõ ràng.
Biên tập viên: Trần Tiến Phong
Đánh giá: Trần Trà My, Trần Phương Phương
Yếu hoàn toàn một bên
Đánh giá sức cơ toàn bộ tứ chi và cho điểm theo thang đánh giá của MRC.
Hỏi về sự tồn tại của yếu chi trước đó, yếu chi xuất hiện trước khi có các biểu hiện hiện tại ví dụ như đột quỵ cũ và xét xem sự yếu chi đó gần đây có thay đổi không. Trong trường hợp yếu chi khởi phát nhanh, thực hiện test Stix đánh giá đường máu; nếu < 3.0 mmol/L thì lấy máu gửi phòng xét nghiệm định lượng đường máu nhưng phải ngay lập tức điều trị dextrose truyền tĩnh mạch sau đó đánh giá lại.
Nếu biểu hiện hiện tại của yếu chi chỉ giới hạn ở một bên của cơ thể thì đánh giá như yếu chi một bên (điều này bao gồm liệt mặt đối bên). Mặt khác, tiếp tục theo các cách thức chẩn đoán hiện tại thậm chí nếu các triệu chứng không đối xứng rõ ràng.
Liệt hai chi dưới khởi phát cấp tính hoặc tiến triển nhanh
Đối với bất kỳ bệnh nhân nào liệt hai chi dưới/ liệt tứ chi khởi phát đột ngột hoặc tiến triển nhanh:
Cố định cột sống cổ trong khi chụp phim nếu nghi ngờ mới chấn thương gần đây.
Hội chẩn ngay với bác sĩ phẫu thuật mạch máu nếu yếu có kèm theo các đặc điểm thiếu máu chi cấp tính như đau, da lạnh/ nhợt nhạt/lốm đốm, mất mạch.
Mặt khác, chụp hình ảnh cột sống khẩn trương, thường chụp MRI, để loại trừ chèn ép tủy hoặc chẩn thương.
Nếu MRI xác định có tổn thương chèn ép thì hội chẩn bác sĩ ngoại thần kinh hoặc bác sĩ ung thư, dựa vào biểu hiện lâm sàng và nguyên nhân.
Nếu MRI loại trừ chèn ép tủy (và không hướng đến một chẩn đoán xác định nào khác), thì xem xét "đột quỵ tủy" nếu khởi phát yếu chi đột ngột, và đặc biệt nếu kèm theo đau lưng cấp nặng. Khám cảm giác bản thể và cảm giác rung, đặc biệt tìm kiếm sự thay đổi trên MRI của nhồi máu tủy. Mặt khác, khẩn trương tìm kiếm các báo cáo thần kinh để đánh giá như miêu tả bên dưới.
Dấu chứng neuron vận động trên, rối loạn cảm giác hoặc 3 cơ tròn
Yếu chi hai bên kèm theo các dấu chứng neuron vận động trên (tăng trương lực, tăng phản xạ, đáp ứng cơ duỗi bàn chân), mức độ cảm giác, rối loạn chức năng ruột/ bàng quang gợi ý bênh lý tủy.
Chụp MRI cột sống để loại trừ chèn ép tủy và bệnh lý bất thường cấu trúc tủy bên trong như bệnh rỗng tủy, u thần kinh đệm, áp xe.
Nếu không có, kiểm tra xem bệnh nhân đã từng xạ trị trước đó chưa (bệnh tủy sau xạ trị) và định lượng B12 để loại trừ thoái hóa tủy kết hợp bán cấp.
Nghi ngờ viêm tủy cắt ngang nếu có bằng chứng viêm trên MRI và thời gian từ khi khởi phát triệu chứng đầu tiên đến khi yếu chi khoảng từ 4h đến 21ngày- Mời bác sĩ thần kinh đánh giá thêm ví dụ như phân tích dịch não tủy, sàng lọc nhiễm trùng và bệnh lý tự miễn.
Nghi ngờ bệnh lý neuron vận động (xơ cứng cột bên teo cơ) nếu yếu chi tiến triển chậm và không có rối loạn cảm giác, đặc biệt nếu có các dấu chứng neuron vận động dưới kèm theo như rung giật bó cơ, tổn thương hành não.
Cân nhắc chụp hình ảnh não để loại trừ các tổn thương nội sọ hai bên như: Thuyên tắc mạch não/ di căn não, huyết khối tĩnh mạch, hủy myeline, ở tất cả bệnh nhân với yếu chi yếu neuron vận động trên hai bên và:
Không có bằng chứng bệnh lý tủy như MRI tủy sống bình thường, không có rối loạn cảm giác/ cơ tròn, hoặc
Kèm theo các dấu chứng võ não, đặc điểm của tăng áp lực nội sọ (ICP), tổn thương thần kinh sọ hoặc tổn thương tiểu não.
Nhập viện chuyên khoa thần kinh nếu nghi ngờ bệnh lý thần kinh vận động hoặc xơ cứng rải rác hoặc nếu nguyên nhân chưa rõ ràng.
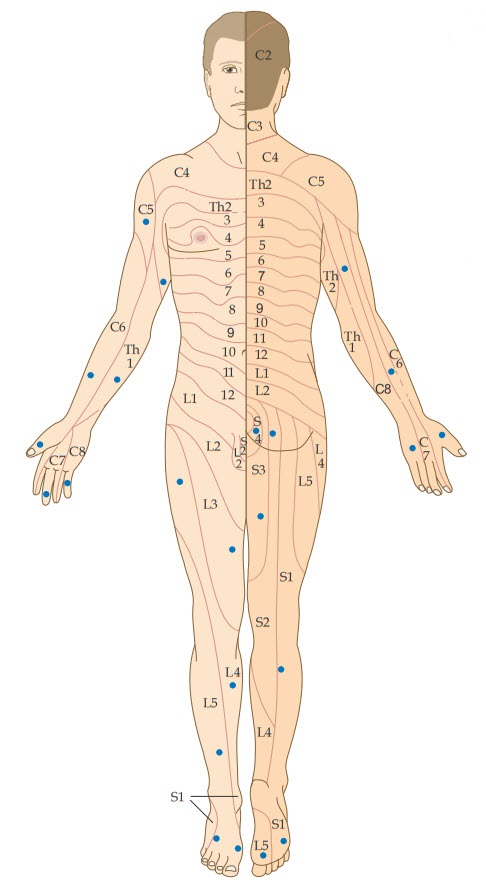
Hình. Khúc bì.
Chấm xanh cho thấy vị trí được đề xuất để kiểm tra mỗi khúc bì. Đe đánh giá mức cảm giác, kiểm tra cảm giác sờ nông và cảm giác kim châm trên mỗi khúc bì ở cả hai bên. Nếu b ấ t th ườ ng c ả m giác ở các khúc bì chi dưới thì di chuyển dần lên trên đến các khúc bì thân mình/chi trên cho đến khi cảm giác bình thường.
Triệu chứng hoặc dấu chứng cảm giác
Trong trường hợp không có dấu chứng neuron vận động trên, rối loạn cơ tròn hoặc rối loạn cảm giác, sự phối hợp của liệt hai bên hoặc liệt toàn thể hóa với rối loạn cảm giác thường do bệnh thần kinh ngoại vi.
Cân nhắc hội chứng GuiUain-Barré nếu cảm giác tê rần hoặc kiến bò ở ngọn chi dưới được theo sau bởi yếu dần lên trên nhanh chóng và không có phản xạ gân xương.
Định lượng porphyrins nước tiểu để loại trừ hội chứng rối loạn chuyển hóa porphyrin cấp từng cơn.
Xác định chẩn đoán bằng test đánh giá dẫn truyền thần kinh (NCS) và chọc dịch não tủy (tăng protein dịch não tủy với tế bào và glucose bình thường).
Kiểm tra và theo dõi dung tích sống để tìm bằng chứng suy hô hấp.
Chuyển chuyên khoa thần kinh sớm để đánh giá thêm.
Yếu chi tiến triển chậm với dấu hiệu mất cảm giác kiểu "bít tất- đi găng" ở ngọn chi gợi ý nhiều bệnh lý thần kinh ngoại biên rối loạn vận động- cảm giác, ví dụ như bệnh đa dây thần kinh hủy myelin do viêm mạn tính, bệnh lý thần kinh rối loạn vận động- cảm giác di truyền.
Chuẩn bị test đánh giá dẫn truyền thần kinh (NCS) để xác định bệnh lý thần kinh ngoại biên và là dấu hiệu để phân biệt hủy myelin với thoái hóa sợi trục.
Tìm nguyên nhân nền ví dụ như điện di protein huyết tương, test HIV, porphyrin niệu, đường máu nhanh.
Cân nhắc chụp hình ảnh cột sống để loại trừ bệnh lý rễ thần kinh hai bên nếu co mất cảm giác và dấu chứng vận động theo sự phân bo rễ thần kinh.
Mỏi cơ
Cân nhắc bệnh nhược cơ nếu tiền sử hoặc thăm khám có các dấu hiệu gợi ý yếu cơ do mỏi: Khởi đầu với cơ lực bình thường sau đó nhanh chóng yếu đi với hành động lặp lại hoặc liên tục. Cơ mắt và cơ thuộc hành não có xu hướng bị ảnh hưởng trước các cơ ở chi.
Hỏi về ảnh hưởng của việc tập thể dục hoặc các hoạt động khác lên yếu chi.
Đặc biệt hỏi về triệu chứng nhìn đôi khi đang đọc, nói yếu và nhai khó/nuốt khó sau khi ngậm ít thức ăn đầu tiên trong miệng.
Khám sụp mi.
Quan sát bệnh nhân khi họ giữ cánh tay của họ trên đầu và duy trì trong một thời gian.
Lắng nghe trong khi bệnh nhân đếm đến 50.
Trong các trường hợp nghi ngờ, cân nhắc thực hiện test Tensilon nếu yêu cầu phải xác định nhanh chóng ví dụ cơn nhược cơ, hoặc yếu cơ toàn thể nặng; mặt khác, kiểm tra kháng thể kháng thụ thể acetylcholine, chụp CT ngực để loại trừ u tuyến ức và gửi đến chuyên khoa thần kinh.
Phản xạ gân xương bình thường trong bệnh nhược cơ. Nếu mỏi cơ kèm theo không có phản xạ gân xương điều mà có thể được suy ra từ sự co cơ liên tục thì cân nhắc hội chứng nhược cơ Lambert- Eaton, hội chứng cận u- Kiểm tra tự kháng thể với kênh canxi đóng mở bằng điện thế trong huyết thanh, test điện sinh học (EPS) và sàng lọc bệnh lý ác tính ẩn bên dưới.
Yếu cơ gốc chi với sự mềm cơ hoặc tăng CK
Nghi ngờ viêm cơ nếu có yếu cơ gốc chi đối xứng kèm theo tăng CK. Nếu bệnh nhân đang sử dụng statin thì đánh giá lại sau một thời gian ngừng thuốc. Mặt khác, sàng lọc tự kháng thể, bao gồm kháng thể kháng enzym tổng hợp, ví dụ: anti Jo-1 (liên quan đến viêm đa cơ); loại trừ các nguyên nhân độc chất khác, ví dụ: cocaine; và chỉ định sinh thiết cơ.
Thậm chí nếu CK bình thường, tìm hiểu thêm bằng sinh thiết cơ ở tất cả bệnh nhân có yếu cơ gốc chi đối xứng kèm theo đau nhức cơ, mềm cơ, sốt hoặc máu lắng tăng.
Cân nhắc các nguyên nhân khác
Bệnh cơ tiến triển có thể gây ra một mức độ hủy cơ và giảm phản xạ gân xương nhưng nghi ngờ một tổn thương neurone vận động dưới khi có mềm cơ, mất phản xạ và/hoặc rung giật bó cơ.
Cân nhắc hội chứng Guillain-Barré nếu có yếu chi mới khởi phát, tiến triển. Các đặc điểm sẽ giúp phân biệt với các nguyên nhân khác. Nếu nghi ngờ, xác định bằng chọc dịch não tủy và test đánh giá dẫn truyền thần kinh (NCS).
Nghi ngờ bệnh lý đám rối thắt lưng cùng nếu đau lưng nhiều và yếu cơ tiến triển/ hủy cơ tứ đầu đùi và mất phản xạ xương bánh chè- chỉ định xét nghiệm hình ảnh để loại trừ bệnh lý thâm nhiễm ác tính đám rối và kiểm tra đường máu nhanh để loại trừ bệnh đái tháo đường (teo cơ do đái tháo đường).
Loại trừ các nguyên nhân khác của bệnh lý thần kinh vận động- kiểm tra chì trong huyết thanh, porphyrin nước tiểu và chỉ định test đánh giá dẫn truyền thần kinh (NCS).
Nếu test đánh giá dẫn truyền thần kinh (NCS) bình thường thì có khả năng cao chẩn đoán bệnh lý thần kinh vận động (teo cơ tiến triển)- chỉ định điện cơ đồ và chuyển đến chuyên khoa thần kinh.
Nếu bệnh nhân yếu chi không đều (yếu chi kiểu "chắp vá" ), khám để loại trừ tổn thương thần kinh ngoại biên đa ổ riêng lẻ, ví dụ viêm đơn dây thần kinh đa ổ; nếu nghi ngờ, chỉ định xét nghiệm đánh giá sinh lý học thần kinh và tìm thêm các nguyên nhân ác tính ẩn bên dưới, các rối loạn mạch máu và rối loạn thâm nhiễm Với các bệnh nhân có yếu cơ gốc chi ± hủy cơ và không kèm theo bất thường thần kinh, sàng lọc các nguyên nhân liên quan đến chuyển hóa, dinh dưỡng, nội tiết và thuốc:
Hỏi về sử dụng rượu.
Cân nhắc thử ngưng thuốc nếu nghi ngờ bất kỳ nguyên nhân do thuốc nào đó ví dụ statin, fibrate.
Kiểm tra các rối loạn sinh hóa ví dụ giảm K+, tăng Ca2+.
Tìm các đặc điểm lâm sàng/sinh hóa của hội chứng Cushing, bệnh Addison, các bệnh lý tuyến giáp và bệnh to đầu chi.
Kiểm tra 25 (OH) cholecalciferol để loại trừ bệnh nhuyễn xương, xơ gan hoặc suy dinh dưỡng.
Đánh giá các bệnh nhân già, yếu với yếu chi toàn thể hóa.
Cân nhắc một nguyên nhân chức năng nếu không có các đặc điểm khách quan của bệnh lý ở cơ quan và mức độ nặng hoặc kiểu yếu chi không phù hợp - đặc biệt nếu bệnh nhân có một bệnh lý nền của rối loạn chức năng ví dụ hội chứng ruột kích thích, hội chứng đau cơ xơ hóa (fibromyalgia).
Chuyển đến chuyên khoa thần kinh đánh giá thêm nếu nguyên nhân chưa rõ ràng.
Triêu chứng và dấu chứng gợi ý tăng áp lực nôi sọ
Đau đầu nặng.
Giảm điểm glasgow.
Liệt dây VI hoặc giản đồng tử một bên.
Nôn.
Nhịp tim chậm/ tăng huyết áp tâm thu.
Phù gai thị.
Đặc điếm lâm sàng của hội chứng Guillain-Barré
Ghi nhớ 5 chữ "A":
Acute course: Thời gian từ khi khởi phát cho đến yếu cơ tối đa = hàng giờ đến 4 tuần.
Ascending weakness: Khởi đầu ở chân, tiến triển lên tay ± cơ hô hấp/hành não/ cơ mặt. Sự hiện diện 60% với yếu tứ chi; 50% yếu mặt.
Areflexia: Không có phản xạ gân xương giúp phân biệt hội chứng Guillain- Barré với bệnh lý cơ.
Associated sensory symptoms: Cảm giác tê rần, kiến bò hoặc đau ở ngọn chi thường xuất hiện trước khi yếu chi. Mất cảm giác bản thể thường gặp hơn cảm giác đau và nhiệt.
Autonomic involvement: Thường gặp nhịp nhanh xoang, hạ huyết áp tư thế, giảm tiết mồ hôi. Bí tiểu và táo bón là các đặc điểm xuất hiện sau đó.
Bài viết cùng chuyên mục
Chóng mặt và choáng váng: phân tích các đặc điểm lâm sàng
Muốn xỉu ở bệnh nhân miêu tả cảm giác váng đầu như thể là tôi sắp xỉu mất hoặc cảm giác tương tự cảm giác sau khi đứng dậy nhanh đột ngột. Nếu có bất kỳ cơn nào kèm theo tối sầm thì đánh giá thêm mất ý thức thoáng qua.
Đau bụng cấp: vàng da đáp ứng viêm và tính chất của đau quặn mật
Giả định nhiễm trùng đường mật ít nhất là lúc đầu, nếu bệnh nhân không khỏe với sốt cao ± rét run hoặc vàng da tắc mật; cho kháng sinh tĩnh mạch, và nếu siêu âm xác nhận giãn đường mật, chuyển phẫu thuật ngay lập tức để giảm áp lực đường mật.
Đột quỵ: phân tích triệu chứng
Đột quỵ được định nghĩa là tình trạng thiếu hụt thần kinh cấp tính kéo dài hơn 24 giờ. Các vấn đề kéo dài dưới 24 giờ được gọi là cơn thiếu máu não thoáng qua.
Phòng chống lạm dụng rượu và ma túy bất hợp pháp
Phòng chống lạm dụng rượu và ma túy bất hợp pháp! Tỷ lệ lạm dụng có vẻ cao hơn ở nam giới, người da trắng, thanh niên chưa lập gia đình và cá nhân...
Đánh giá tình trạng dinh dưỡng qua tiền sử bệnh lý
Sau khi yêu cầu bệnh nhân mô tả các triệu chứng hoặc vấn đề y tế khiến họ phải tìm kiếm sự chăm sóc y tế, hãy bắt đầu khám phá mối quan hệ giữa chế độ ăn uống và bệnh có thể tồn tại.
Định hướng chẩn đoán khó nuốt
Bệnh nhân với khó nuốt cần loại trừ các bệnh lý nghiêm trọng, trừ khi tiền sử chỉ ra vấn đề miệng hầu, kiểm tra thực quản để loại trừ tắc nghẽn cơ học.
Khó nuốt thực quản (cấu trúc): các nguyên nhân thường gặp
Cả bệnh cấu trúc và rối loạn vận động đều có thể gây khó nuốt. Nguyên nhân cấu trúc thường gây khó nuốt với thức ăn rắn; rối loạn vận động có thể gây khó nuốt với cả thức ăn rắn và chất lỏng.
Khó thở mạn tính: thang điểm khó thở và nguyên nhân thường gặp
Khó thở mạn tính được định nghĩa khi tình trạng khó thở kéo dài hơn 2 tuần. Sử dụng thang điểm khó thở MRC (hội đồng nghiên cứu y tế - Medical Research Council) để đánh giá độ nặng của khó thở.
Chứng hôi miệng: phân tích triệu chứng
Chứng hôi miệng đã bị kỳ thị, bệnh nhân hiếm khi tìm kiếm sự giúp đỡ và thường không nhận thức được vấn đề, mặc dù nó có thể ảnh hưởng nghiêm trọng đến quan hệ và sự tự tin.
Chóng mặt: phân tích triệu chứng
Chóng mặt thực sự được đặc trưng bởi ảo giác chuyển động, cảm giác cơ thể hoặc môi trường đang chuyển động, bệnh nhân thấy xoay hoặc quay.
Đau bắp chân: phân tích triệu chứng
Thông tin thích hợp bao gồm vị trí chính xác của cơn đau, cũng như chất lượng, mức độ nghiêm trọng, thời gian kéo dài và các yếu tố làm trầm trọng thêm hoặc giảm nhẹ.
Mất thính lực: phân tích triệu chứng
Mất thính lực có thể được chia thành ba loại nguyên nhân: mất thính lực dẫn truyền, mất thính lực thần kinh tiếp nhận và mất thính lực hỗn hợp.
Mục tiêu của việc thăm khám lâm sàng
Hiệu lực của một phát hiện vật lý phụ thuộc vào nhiều yếu tố, kinh nghiệm lâm sàng và độ tin cậy của các kỹ thuật khám là quan trọng nhất.
Khó thở mãn tính: đánh giá triệu chứng của các bệnh lý thực thể
Tìm kiếm bằng chứng khách quan của phục hồi hoặc biến đổi đường thở để khẳng định chấn đoán: Thực hiện bởi phế dung kế sau đó yêu cầu bệnh nhân ghi lại nhật ký lưu lượng thở đỉnh. Xem xét đánh giá chuyên khoa nếu như chẩn đoán không chắc chắn.
Đau đầu: chọc dịch não tủy và phân tích dịch não tủy đánh giá
Viêm màng nào do vi khuẩn sớm có thể nhầm lẫn với viêm màng não do virus bởi tăng bạch cầu lympho là chủ yếu trong dịch não tủy. Nếu có bất kỳ khả năng nào của viêm màng não do vi khuẩn, điều trị kháng sinh trong lúc đợi xét nghiệm bổ sung.
Sốt và tăng thân nhiệt
Sốt là một triệu chứng cung cấp thông tin quan trọng về sự hiện diện của bệnh, đặc biệt là nhiễm trùng và những thay đổi trong tình trạng lâm sàng của bệnh nhân
Lú lẫn: mê sảng và mất trí
Chẩn đoán phân biệt mê sảng thường rộng và gặp trong bệnh nhân có não dễ bị tổn thương, bao gồm hầu hết các bệnh lý cơ thể cấp tính, sang chấn tinh thần hay các chấn thương do môi trường bên ngoài gây ra.
Đi tiểu ra máu: đánh giá các triệu chứng lâm sàng
Tiểu máu vi thể đơn độc thường phổ biến và do bệnh lý lành tính như hội chứng màng đáy cầu thận mỏng. Cần đảm bảo rằng các nguyên nhân ở trên đã được loại trừ; làm cho bệnh nhân yên tâm rằng xét nghiệm thêm là không cần thiết.
Tiết dịch âm đạo (khí hư): phân tích triệu chứng
Tiết dịch âm đạo có thể là sinh lý hoặc bệnh lý. Khi giải phẫu bệnh, người ta báo cáo rằng 90% phụ nữ bị ảnh hưởng mắc bệnh viêm âm đạo do vi khuẩn, bệnh nấm candida âm hộ-âm đạo hoặc bệnh trichomonas.
Tăng huyết áp: phân tích triệu chứng
Không xác định được nguyên nhân được cho là mắc tăng huyết áp nguyên phát, có một cơ quan hoặc khiếm khuyết gen cho là tăng huyết áp thứ phát.
Đau ngực từng cơn: những lưu ý lâm sàng trong chẩn đoán
Phải loại trừ thuyên tắc phổi ở bất kỳ bệnh nhân nào có đau kiểu màng phổi cấp tính và không có nguyên nhân nào khác rõ ràng. D-dimer âm tính cùng Wells score < 4 (đủ khả năng loại trừ chẩn đoán này).
Định hướng chẩn đoán mệt mỏi
Mệt mỏi là tình trạng kiệt quệ về thể chất và hoặc tinh thần, điều này rất phổ biến và không đặc hiệu, do vậy mà việc xác định tình trạng bệnh nền gặp nhiều khó khăn.
Chảy máu sau mãn kinh: phân tích triệu chứng
Chảy máu âm đạo bất thường là một vấn đề ngoại trú phổ biến, xảy ra ở 10% phụ nữ trên 55 tuổi và chiếm 70% số lần khám phụ khoa trong những năm tiền mãn kinh và sau mãn kinh.
Bệnh tiểu đường: phân tích triệu chứng
Phân loại lâm sàng của bệnh tiểu đường là týp 1, týp 2, thai kỳ và các týp cụ thể khác thứ phát do nhiều nguyên nhân.
Hạch to khu trú: phân tích triệu chứng
Hạch cổ 2 bên thường do viêm họng, ở cổ phía sau cơ ức đòn chũm là một phát hiện đáng ngại hơn và cần được đánh giá thêm. Sờ hạch thượng đòn bên trái dẫn lưu các vùng trong ổ bụng và bên phải dẫn lưu phổi, trung thất và thực quản.
