- Trang chủ
- Thông tin
- Chẩn đoán và điều trị theo y học hiện đại
- Xét nghiệm Covid-19: hướng dẫn thu thập và xử lý bệnh phẩm
Xét nghiệm Covid-19: hướng dẫn thu thập và xử lý bệnh phẩm
Đối với xét nghiệm chẩn đoán ban đầu với các trường hợp nhiễm SARS-CoV-2 hiện tại, khuyến nghị nên thu thập và xét nghiệm bệnh phẩm đường hô hấp trên.
Biên tập viên: Trần Tiến Phong
Đánh giá: Trần Trà My, Trần Phương Phương
Những điểm chính
Loại mẫu vật thu được khi xét nghiệm tình trạng nhiễm SARS-CoV-2 hiện tại hoặc trong quá khứ dựa trên xét nghiệm đang được thực hiện và hướng dẫn của nhà sản xuất. Một số loại mẫu được liệt kê dưới đây sẽ không thích hợp cho tất cả các xét nghiệm.
Đối với xét nghiệm chẩn đoán ban đầu với các trường hợp nhiễm SARS-CoV-2 hiện tại, khuyến nghị nên thu thập và xét nghiệm bệnh phẩm đường hô hấp trên.
Hướng dẫn này dành cho nhân viên y tế đang thu thập mẫu vật từ những người khác trong cơ sở y tế.
Có hướng dẫn cho ai nên được xét nghiệm, nhưng quyết định về ai nên được xét nghiệm là tùy thuộc vào quyết định cơ sở y tế. Việc kiểm tra các mầm bệnh khác của nhà cung cấp nên được thực hiện như một phần của đánh giá ban đầu, như đã được chỉ định, nhưng không được trì hoãn việc kiểm tra SARS-CoV-2, loại vi rút gây ra COVID-19.
Thu thập và xử lý mẫu một cách an toàn
Đối với nhân viên y tế thu thập mẫu hoặc làm việc trong phạm vi 2 mét xung quanh bệnh nhân nghi ngờ bị nhiễm SARS-CoV-2, hãy duy trì việc kiểm soát nhiễm trùng thích hợp và sử dụng thiết bị bảo vệ cá nhân được khuyến nghị, bao gồm khẩu trang N95 trở lên (hoặc khẩu trang nếu không có mặt nạ phòng độc), kính bảo vệ mắt, găng tay và áo choàng.
Đối với các nhân viên y tế đang xử lý mẫu bệnh phẩm, nhưng không trực tiếp tham gia vào việc thu thập (ví dụ: xử lý mẫu bệnh phẩm tự thu thập) và không làm việc trong vòng 2 mét từ bệnh nhân, hãy tuân theo biện pháp phòng ngừa tiêu chuẩn. Các nhân viên y tế nên đeo khẩu trang mọi lúc khi ở trong cơ sở y tế.
Nhân viên y tế có thể giảm thiểu việc sử dụng thiết bị bảo vệ cá nhân nếu bệnh nhân tự lấy bệnh phẩm của họ trong khi duy trì khoảng cách ít nhất 2 mét.
Mẫu đường hô hấp
Bệnh phẩm hô hấp nên được thu thập ngay sau khi quyết định xét nghiệm một người nào đó, bất kể thời điểm khởi phát triệu chứng. Hướng dẫn dưới đây đề cập đến các tùy chọn để thu thập mẫu.
Lấy mẫu bệnh phẩm thích hợp là bước quan trọng nhất trong phòng xét nghiệm chẩn đoán các bệnh truyền nhiễm. Một mẫu không được thu thập đúng cách có thể dẫn đến kết quả xét nghiệm sai hoặc không kết luận được. Các hướng dẫn lấy mẫu sau đây tuân theo các quy trình tiêu chuẩn được khuyến nghị.
Đối với xét nghiệm chẩn đoán ban đầu đối với các trường hợp nhiễm SARS-CoV-2 hiện tại, khuyến nghị nên thu thập và xét nghiệm bệnh phẩm đường hô hấp trên. Liên hệ với phòng xét nghiệm để xác nhận các loại mẫu được chấp nhận và làm theo hướng dẫn của nhà sản xuất để lấy mẫu. Nên sử dụng gạc vô trùng để lấy mẫu bệnh phẩm đường hô hấp trên. Điều này rất quan trọng để đảm bảo an toàn cho bệnh nhân và bảo vệ tính toàn vẹn của mẫu. Lưu ý rằng bệnh phẩm mũi họng và hầu họng không thích hợp để tự lấy.
Xét nghiệm bệnh phẩm đường hô hấp dưới cũng là một lựa chọn. Đối với bệnh nhân ho có đờm, có thể lấy đờm và xét nghiệm SARS-CoV-2 khi có sẵn. Tuy nhiên, việc kích thích đờm không được khuyến khích do có thể tạo ra giọt bắn trong quá trình làm thủ thuật. Trong một số trường hợp lâm sàng nhất định (ví dụ, đối với những người được thở máy xâm nhập), mẫu dịch hút đường hô hấp dưới hoặc dịch rửa phế quản phế nang có thể được lấy và xét nghiệm như một mẫu bệnh phẩm đường hô hấp dưới.
Mẫu đường hô hấp trên
Lấy mẫu bệnh phẩm mũi họng (NP) / Lấy mẫu bệnh phẩm hầu họng (OP) (họng) (chỉ do nhân viên y tế được đào tạo thực hiện)
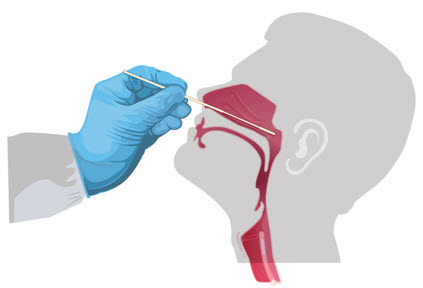
Lấy mẫu mũi họng xét nghiệm Sars-CoV-2
Chỉ sử dụng gạc sợi tổng hợp có trục bằng nhựa hoặc dây đã được thiết kế để lấy mẫu niêm mạc mũi họng. Không sử dụng gạc hoặc gạc có chứa canxi alginat có trục gỗ, vì chúng có thể chứa các chất làm bất hoạt một số vi rút và có thể ức chế các xét nghiệm phân tử. Khuyến nghị chỉ thu thập mẫu vật mũi họng, mặc dù mẫu vật hầu họng là loại mẫu vật được chấp nhận. Nếu cả hai mẫu vật mũi họng và hầu họng đều được thu thập, hãy kết hợp chúng trong một ống duy nhất để tối đa hóa độ nhạy của phép thử và hạn chế việc sử dụng các nguồn lực xét nghiệm.
Hướng dẫn thu thập mẫu vật mũi họng (do nhân viên y tế được đào tạo thực hiện):
Nghiêng đầu bệnh nhân ra sau 70 độ.
Nhẹ nhàng và từ từ đưa tăm bông minitip có trục mềm (dây hoặc nhựa) qua lỗ mũi song song với vòm miệng (không hướng lên trên) cho đến khi gặp lực cản hoặc khoảng cách tương đương với từ tai đến lỗ mũi của bệnh nhân, cho thấy có tiếp xúc với mũi họng.
Nhẹ nhàng xoa và lăn tăm bông.
Để yên miếng gạc trong vài giây để thấm chất tiết.
Từ từ kéo bỏ miếng gạc trong khi xoay nó. Có thể lấy mẫu từ cả hai bên bằng cách sử dụng cùng một miếng gạc, nhưng không cần thiết phải lấy mẫu từ cả hai bên nếu minitip đã bão hòa với chất lỏng từ lần lấy đầu tiên.
Nếu vách ngăn bị lệch hoặc tắc nghẽn gây khó khăn trong việc lấy bệnh phẩm từ một lỗ mũi, hãy sử dụng cùng một miếng gạc để lấy bệnh phẩm từ lỗ mũi còn lại.
Đặt tăm bông, đầu tăm trước, vào ống vận chuyển được cung cấp.
Hướng dẫn lấy mẫu hầu họng (do nhân viên y tế được đào tạo thực hiện):
Đưa tăm bông vào vùng sau họng và vùng amidan.
Chà tăm lên cả trụ amidan và sau hầu họng và tránh chạm vào lưỡi, răng và nướu.
Đặt tăm bông, đầu tăm trước, vào ống vận chuyển được cung cấp.
Mẫu xét nghiệm mũi giữa (NMT) (do nhân viên y tế hoặc bệnh nhân thực hiện sau khi xem xét và làm theo hướng dẫn):
Sử dụng một miếng gạc thuôn nhọn.
Nghiêng đầu bệnh nhân ra sau 70 độ.
Trong khi xoay nhẹ tăm bông, đưa miếng gạc nhỏ hơn khoảng 2 cm vào lỗ mũi song song với vòm miệng (không hướng lên trên) cho đến khi gặp lực cản.
Xoay miếng gạc nhiều lần so với vách mũi và lặp lại ở lỗ mũi khác bằng cách sử dụng cùng một miếng gạc.
Đặt tăm bông, đầu tăm trước, vào ống vận chuyển được cung cấp.
Mẫu mũi trước (do nhân viên y tế hoặc bệnh nhân thực hiện sau khi xem xét và làm theo hướng dẫn):
Đưa toàn bộ đầu thu thập của tăm bông được cung cấp (thường là ½ đến ¾ inch, hoặc 1 đến 1,5 cm) vào bên trong lỗ mũi.
Lấy mẫu chắc chắn thành mũi bằng cách xoay tăm bông theo đường tròn so với thành mũi ít nhất 4 lần.
Mất khoảng 15 giây để lấy mẫu. Đảm bảo thu thập bất kỳ dịch tiết mũi nào có thể có trên miếng gạc.
Lặp lại ở lỗ mũi còn lại bằng cách sử dụng cùng một miếng gạc.
Đặt tăm bông, đầu tăm trước, vào ống vận chuyển được cung cấp.
Rửa / hút / hút mũi họng hoặc rửa / hút mũi (do nhân viên y tế được đào tạo thực hiện):
Gắn ống thông vào thiết bị hút.
Nghiêng đầu bệnh nhân ra sau 70 độ.
Nhỏ 1 mL-1,5 mL nước muối không kìm khuẩn (pH 7,0) vào một lỗ mũi.
Đưa ống vào lỗ mũi song song với vòm miệng (không hướng lên trên). Ống thông phải đạt độ sâu bằng khoảng cách từ lỗ mũi đến lỗ ngoài của tai.
Bắt đầu hút / hút nhẹ nhàng và rút ống thông trong khi xoay nhẹ.
Đặt bệnh phẩm vào ống môi trường vận chuyển virus vô trùng.
Nước bọt (được thu thập bởi bệnh nhân có hoặc không có sự giám sát):
Lấy 1-5 mL nước bọt vào hộp đựng có nắp vặn vô trùng, không rò rỉ. Không cần chất bảo quản. Thực hiện theo các hướng dẫn bổ sung từ nhân viên y tế hoặc nhà sản xuất.
Mẫu đường hô hấp dưới
Rửa phế quản phế nang, hút khí quản, dịch màng phổi, sinh thiết phổi (thường do bác sĩ ở bệnh viện thực hiện):
Lấy 2-3 mL vào cốc lấy đờm vô trùng, không rò rỉ, có nắp vặn hoặc hộp đựng khô vô trùng.
Do nhu cầu về kỹ thuật và trang thiết bị ngày càng cao, việc thu thập các bệnh phẩm không phải là đờm từ đường hô hấp dưới có thể được giới hạn cho những bệnh nhân có biểu hiện bệnh nặng hơn, bao gồm cả những người nhập viện và / hoặc các trường hợp tử vong.
Đờm (lấy theo hướng dẫn của nhân viên y tế được đào tạo):
Đối với những bệnh nhân bị ho có đờm, có thể lấy và xét nghiệm đờm khi có SARS-CoV-2. Tuy nhiên, việc kích thích đờm không được khuyến khích. Giáo dục bệnh nhân về sự khác biệt giữa đờm (ho sâu) và dịch tiết miệng (nước bọt / khạc nhổ). Cho bệnh nhân súc miệng bằng nước và sau đó khạc đờm ho sâu trực tiếp vào cốc thu gom vô trùng, không rò rỉ, có nắp vặn hoặc hộp đựng khô vô trùng.
Lưu ý: Đây là quy trình tạo giọt bắn và có khả năng tạo ra nồng độ giọt bắn hô hấp truyền nhiễm cao hơn. Các quy trình tạo giọt bắn có khả năng khiến các nhân viên y tế và những người khác tăng nguy cơ tiếp xúc với mầm bệnh và nhiễm trùng. Các nhân viên y tế phải duy trì việc kiểm soát nhiễm trùng thích hợp, bao gồm các biện pháp phòng ngừa tiêu chuẩn và đeo khẩu trang N95 hoặc tương đương hoặc cao hơn, kính bảo vệ mắt, găng tay và áo choàng khi lấy mẫu bệnh phẩm.
Xử lý miếng gạc vô trùng đóng gói số lượng lớn đúng cách để lấy mẫu bệnh phẩm đường hô hấp trên
Gạc vô trùng để lấy mẫu bệnh phẩm đường hô hấp trên có thể được đóng gói theo một trong hai cách:
Được bọc riêng (ưu tiên khi có thể).
Đóng gói số lượng lớn.
Khi không có sẵn gạc quấn riêng, có thể sử dụng gạc đóng gói số lượng lớn để lấy mẫu; tuy nhiên, phải cẩn thận để tránh nhiễm SARS-CoV-2 cho bất kỳ miếng gạc nào trong hộp đựng được đóng gói lớn.
Trước khi tiếp xúc với bệnh nhân và trong khi đeo bộ găng tay bảo vệ sạch sẽ, hãy phân phát từng miếng gạc từ hộp đựng số lượng lớn vào từng túi nhựa vô trùng dùng một lần.
Nếu bông gạc được đóng gói số lượng lớn không thể được đóng gói riêng lẻ:
Chỉ sử dụng găng tay sạch và mới để lấy một miếng gạc mới từ thùng chứa số lượng lớn.
Đóng hộp đựng tăm bông số lượng lớn sau mỗi lần lấy tăm bông và đậy nắp lại khi không sử dụng để tránh nhiễm bẩn ngẫu nhiên.
Bảo quản các gói đã mở trong bao bì kín, kín khí để giảm thiểu ô nhiễm.
Giữ tất cả các miếng gạc đã sử dụng cách xa hộp đựng tăm bông số lượng lớn để tránh nhiễm bẩn.
Như với tất cả các miếng gạc, chỉ nắm miếng gạc ở đầu xa của miếng gạc, chỉ sử dụng tay có đeo găng.
Khi bệnh nhân tự lấy gạc dưới sự giám sát lâm sàng:
Chỉ đưa một miếng gạc cho bệnh nhân khi đeo bộ găng tay bảo hộ sạch.
Sau đó bệnh nhân có thể tự lấy gạc và đặt gạc vào phương tiện vận chuyển hoặc dụng cụ vận chuyển vô trùng và niêm phong.
Nếu bệnh nhân cần hỗ trợ, có thể giúp bệnh nhân đặt miếng gạc vào phương tiện vận chuyển hoặc thiết bị vận chuyển và niêm phong.
Lưu trữ và vận chuyển mẫu bệnh phẩm đường hô hấp
Bảo quản bệnh phẩm hô hấp ở 2-8°C trong vòng 72 giờ sau khi lấy. Nếu dự kiến có sự chậm trễ trong quá trình xét nghiệm hoặc vận chuyển, hãy bảo quản mẫu ở nhiệt độ -70°C trở xuống.
Đóng gói và vận chuyển các mẫu bệnh phẩm, nuôi cấy hoặc phân lập bệnh nhân nghi ngờ SARS-CoV-2 và được xác nhận là chất sinh học UN 3373, Loại B. Nhân viên phải được đào tạo để đóng gói và vận chuyển theo quy định và theo cách tương ứng với chức năng cụ thể của họ.
Nếu cần thiết và với sự chấp thuận trước, các mẫu vật có thể được chuyển đến trung tâm phòng ngừa dịch bệnh nếu kết quả xét nghiệm lặp lại vẫn không thể kết luận hoặc nếu thu được các kết quả bất thường khác.
Mẫu bằng mao mạch ngón tay
Các mẫu máu được sử dụng cho các xét nghiệm kháng thể (hoặc huyết thanh) và, đối với một số xét nghiệm được cơ quan y tế cho phép, được sử dụng tại điểm chăm sóc, mẫu được thu thập bằng cách chọc vào da ngón tay bằng thiết bị.
Bất kỳ ai thực hiện thủ thuật lấy mẫu ngón tay nên xem xét các khuyến nghị sau đây để đảm bảo rằng chúng không đặt nhân viên y tế vào nguy cơ nhiễm trùng. Thiết bị lấy mẫu bằng ngón tay không bao giờ được sử dụng cho nhiều người do có nguy cơ lây truyền các bệnh truyền nhiễm qua đường máu khác.
Những khuyến nghị này không chỉ áp dụng cho các cơ sở y tế mà còn cho bất kỳ cơ sở nào nơi thực hiện các thủ thuật lấy mẫu ngón tay.
Hướng dẫn lấy mẫu máu mao mạch ngón tay:
Rửa tay bằng nước xà phòng ấm và lau khô tay hoàn toàn hoặc thực hiện vệ sinh tay bằng chất khử trùng tay có cồn.
Đeo găng tay để lấy mẫu máu đầu ngón tay.
Giữ bàn tay của người được xét nghiệm ở tư thế hướng xuống và xoa bóp bàn tay để cải thiện lưu lượng máu vào các ngón tay.
Sử dụng ngón giữa hoặc ngón đeo nhẫn để lấy mẫu. Xác định vị trí đâm kim - nó phải hơi lệch giữa (bên cạnh) trên phần thịt của đầu ngón tay.
Làm sạch vết kim bằng miếng cồn isopropyl 70% và để khô trong không khí.
Sử dụng thiết bị thu gom do nhà sản xuất cung cấp hoặc một lưỡi dao dùng một lần. Làm theo hướng dẫn của nhà sản xuất nếu sử dụng thiết bị thu thập mẫu.
Nhấn chặt thiết bị thu thập hoặc lưỡi dao vào một bên của ngón tay và kích hoạt để thực hiện chọc thủng. Nếu sử dụng một lưỡi trích, hãy tạo một vết kim duy nhất.
Bóp nhẹ phần gốc ngón tay để tạo thành giọt máu tại chỗ chọc thủng. Tránh bóp ngón tay nhiều lần hoặc quá chặt. Lau sạch giọt máu đầu tiên và làm theo hướng dẫn của nhà sản xuất để đổ đầy ống thu thập mẫu hoặc nhỏ giọt máu thứ hai vào thiết bị xét nghiệm.
Vứt bỏ thiết bị thu thập ngón tay và lưỡi trích đã qua sử dụng ngay lập tức tại điểm sử dụng trong một hộp đựng vật nhọn. Không bao giờ sử dụng lại lần sau.
Dùng gạc sạch ấn mạnh vào vị trí đâm thủng trong 5 đến 10 giây sau khi lấy mẫu để đảm bảo máu đã ngừng chảy. Nếu cần, hãy dán dải keo tự dính lên vị trí đó.
Tháo găng tay đúng cách và bỏ vào hộp đựng thích hợp. Thay đổi găng tay giữa các lần tiếp xúc với từng người được kiểm tra. Thay găng tay đã chạm vào các vật có khả năng bị dính máu hoặc vết thương do ngón tay dính vào trước khi chạm vào bề mặt sạch.
Rửa và lau khô tay kỹ lưỡng hoặc thực hiện vệ sinh tay ngay lập tức sau khi tháo găng tay và trước khi chạm vào các dụng cụ y tế dùng cho người khác.
Bài viết cùng chuyên mục
Phân tích triệu chứng mất ngủ để chẩn đoán và điều trị
Mất ngủ nguyên phát không phổ biến và là do rối loạn nội tại của chu kỳ ngủ thức, chứng mất ngủ thứ phát phổ biến hơn nhiều.
Quang tuyến vú bất thường: phân tích triệu chứng
Sàng lọc rộng rãi bằng chụp nhũ ảnh và những tiến bộ trong điều trị đã dẫn đến giảm tỷ lệ tử vong do ung thư vú.
Triệu chứng và dấu hiệu bệnh tim
Các triệu chứng khó thở, đau ngực, hồi hộp, choáng và ngất, phù, các dấu hiệu tím, xanh tái, khó thở nhanh, ran hai đáy phổi, mạch đập vùng trước tim.
Dị vật và trầy xước giác mạc: phân tích triệu chứng
Các vật dẫn đến dị vật giác mạc và hoặc trầy xước bao gồm cát, bụi bẩn, lá cây và các vật liệu hữu cơ cũng như tiếp xúc với các vật liệu như phoi kim loại hoặc hạt thủy tinh.
Sức khoẻ và phòng ngừa dịch bệnh
Tại Hoa Kỳ, tiêm chủng trẻ em đã dẫn đến loại bỏ gần hết bệnh sởi, quai bị, rubella, bệnh bại liệt, bạch hầu, ho gà và uốn ván
Mê sảng ở người cao tuổi
Mặc dù các bệnh nhân lớn tuổi bị kích động sâu sắc thường nói đến cái tâm khi xem xét tình trạng mê sảng, nhiều cơn mê sảng tinh tế hơn.
Giảm sút cân không chủ đích
Giảm cân không tự nguyện được coi là có ý nghĩa về mặt lâm sàng khi nó vượt quá 5 phần trăm hoặc hơn trọng lượng cơ thể bình thường trong khoảng thời gian từ 6 đến 12 tháng
Ngã và rối loạn dáng đi ở người cao tuổi
Những thay đổi này, người lớn tuổi dễ mắc ngã khi bị thách thức bởi một sự vi phạm bổ sung cho bất kỳ hệ thống này
Nhịp tim nhanh: phân tích triệu chứng
Triệu chứng nhịp tim nhanh gồm khó chịu ở ngực, khó thở, mệt mỏi, choáng váng, tiền ngất, ngất và đánh trống ngực, cần tìm kiếm trong tiền sử bệnh lý.
Ngứa da: phân tích triệu chứng
Nhiều bệnh ngoài da có biểu hiện ngứa cục bộ hoặc toàn thân, bao gồm viêm da tiếp xúc, viêm da dạng herpes, viêm da dị ứng, bệnh móng chân, pemphigoid bọng nước, nấm mycosis và bệnh vẩy nến.
Viêm thận bể thận trong chẩn đoán và điều trị
Beta lactam tĩnh mạch và một thuốc nhóm Aminoglycosid là lực chọn ban đầu khi chưa có kháng sinh đồ, Ở cơ sở ngoại trú có thể điều trị bằng Trimethoprim sulfamethoxazol
Rong kinh: phân tích triệu chứng
Rong kinh được định nghĩa là lượng máu kinh nguyệt bị mất nhiều hơn 80 ml, xảy ra đều đặn hoặc kéo dài ≥7 ngày. việc đánh giá lượng máu mất có tiện ích hạn chế.
Tăng huyết áp: phân tích triệu chứng
Không xác định được nguyên nhân được cho là mắc tăng huyết áp nguyên phát, có một cơ quan hoặc khiếm khuyết gen cho là tăng huyết áp thứ phát.
Phòng chống thương tích và bạo lực
Giết người và tai nạn xe cơ giới là một nguyên nhân chính gây tử vong liên quan đến thương tích ở người trưởng thành trẻ tuổi
Tràn dịch màng phổi: phân tích triệu chứng
Tràn dịch màng phổi do tăng áp suất thủy tĩnh trong tuần hoàn vi mạch, giảm áp suất keo trong tuần hoàn vi mạch như giảm albumin máu và tăng áp suất âm trong khoang màng phổi.
Sưng khớp: đánh giá bệnh cảnh lâm sàng
Nếu nguyên nhân tại khớp thường gây sưng, nóng, đau nhiều hơn và giới hạn vận động khớp cả các động tác chủ động và thụ động. Viêm bao hoạt dịch là nguyên nhân thường gặp nhất gây ra bởi các hoạt động lặp đi lặp lại.
Giai đoạn cuối đời của bệnh nhân
Trải nghiệm của bệnh nhân vào cuối của cuộc sống bị ảnh hưởng bởi những kỳ vọng của họ về cách họ sẽ chết và ý nghĩa của cái chết.
Phòng chống thừa cân béo phì
Béo phì rõ ràng liên quan đến đái tháo đường type 2, cao huyết áp, tăng lipid máu, ung thư, viêm xương khớp, bệnh tim mạch, ngưng thở khi ngủ tắc nghẽn và hen suyễn
Hôn mê: phân tích để chẩn đoán và điều trị
Hôn mê là tình trạng bất tỉnh một khoảng thời gian kéo dài được phân biệt với giấc ngủ bởi không có khả năng đánh thức bệnh nhân.
Phù gai thị: phân tích triệu chứng
Phù gai thị thực sự luôn đi kèm với tăng áp lực nội sọ, chẩn đoán phân biệt đối với phù gai thị gồm chấn thương, khối u nội sọ, hẹp cống não, giả u não (tăng áp lực nội sọ vô căn.
Thăm khám chẩn đoán bệnh nhân nặng
Nếu hệ thống thần kinh trung ương hoạt động tốt, khả năng đáp ứng các câu hỏi một cách thích hợp, thì các chức năng quan trọng không chắc đã bị rối loạn đến mức cần phải can thiệp ngay lập tức.
Đau thắt lưng: phân tích bệnh cảnh lâm sàng
Thông qua tiền sử và thăm khám lâm sàng kèm theo chụp hình ảnh cột sống rất quan trọng để xác định xem bệnh nhân đau thắt lưng có bệnh học nghiêm trọng và/ hoặc có thể chữa trị được hay không.
Phân tích tình trạng té ngã để chẩn đoán và điều trị
Hầu hết xét nghiệm máu đều có giá trị thấp và nên được thực hiện để xác nhận nghi ngờ, điện tâm đồ rất hữu ích ở người cao tuổi để loại trừ bệnh tim.
Đái máu với những điều thiết yếu
Khi không có triệu chứng nào khác, đái máu đại thể có thể có thể chỉ điểm nhiều hơn về khối u, nhưng cũng cần phân biệt với sỏi, các bệnh lý thận tiểu cầu và bệnh thận đa nang.
Định hướng chẩn đoán đau bụng cấp
Nhiều nguyên nhân nghiêm trọng của đau bụng cấp hoặc có nguồn gốc hoặc thúc đẩy bởi một qúa trình viêm trong ổ bụng.
