- Trang chủ
- Thông tin
- Chẩn đoán và điều trị theo y học hiện đại
- Khó thở cấp: đánh giá lâm sàng và chỉ định can thiệp
Khó thở cấp: đánh giá lâm sàng và chỉ định can thiệp
Đánh giá hô hấp gắng sức bởi quan sát lặp lại các yếu tố lâm sàng tần số, biên độ và dạng hô hấp; tìm kiếm dấu hiệu sử dụng cơ hô hấp phụ và những đặc điểm của suy kiệt hô hấp.
Biên tập viên: Trần Tiến Phong
Đánh giá: Trần Trà My, Trần Phương Phương
Cần phải điều chỉnh lại ngay
Như trong phần quá trình đánh giá ABCDE, xác định và điều trị để điều chỉnh lại ngay lập tức khi có:
Tắc nghẽn đường thở.
Tràn khí màng phổi áp lực.
Phản vệ
Loạn nhịp kèm với thương tổn tim.
Chuyển chuyên khoa nếu như cần thiết và lặp lại đánh giá lại sau khi can thiệp.
Đánh giá sự gắng sức và sự cân bằng giữa thông khí và khí máu
Đây là vấn đề cơ bản để đánh giá tổn thương hô hấp cấp và cần được đánh giá lại thường xuyên để theo dõi tiến triển và đánh giá hiệu quả của các can thiệp.
Đánh giá hô hấp gắng sức bởi quan sát lặp lại các yếu tố lâm sàng tần số, biên độ và dạng hô hấp; tìm kiếm dấu hiệu sử dụng cơ hô hấp phụ và những đặc điểm của suy kiệt hô hấp. Theo dõi SpO2 trong tất cả các bệnh nhân và tiến hành phân tích khí máu nếu như có bất kì đặc điểm nào sau đây xuất hiện:
Cần thiết hỗ trợ đường thở và thông khí.
SpO2 <92% (hoặc không đáng tin cậy), xanh tím trung ương hoặc đòi hỏi thở O2 liều cao.
Các đặc điểm tăng CO2 máu: lơ mơ, lú lẫn hoặc rung vỗ cánh.
Suy hô hấp nặng hoặc kéo dài.
Bệnh cảnh COPD và/hoặc suy hô hấp type 2 mạn tính.
Hít khói thuốc lá (carboxyhaemoglobin)
Nhiễm toan chuyển hóa hoặc tăng thông khí tự phát được nghĩ đến.
Sử dụng SpO2 ± PaO2 để đánh giá sự cân bằng trong oxy hóa máu.
Điều chỉnh lại giảm oxy máu qua cung cấp O2. Hiệu chinh lại nồng độ O2 thở vào (FiO2) nhỏ nhất đảm bảo được SpO2 mục tiêu:
94-98% ở những bệnh nhân trước đó khỏe mạnh.
SpO2 ở mức cơ bản bình thường ở những bệnh nhân giảm oxy máu mạn tính. Theo dõi sát FiO2 để duy trì SpO2 mục tiêu.
Sử dụng PaCO2 để đánh giá cân bằng trong thông khí.
Phân biệt suy hô hấp cấp và cấp trên nền mạn ở những trường hợp tăng CO2 máu còn bù mạn.
Tìm kiếm các yếu tố thuận nghịch góp phần vào tình trạng suy hô hấp, ví dụ co thắt phế quản, giảm đau, an thần, các chất ức chế hô hấp. Cảnh giác đến mất trung tâm nhận cảm hạ oxy máu ở những bệnh nhân bị suy hô hấp type 2 mạn tính đã được cung cấp O2, nhưng cần nghĩ đến nguyên nhân thay thế, ví dụ suy kiệt hô hấp, tắc nghẽn đường thở, nếu bệnh nhân có biểu hiện khó thở hoặc gia tăng gắng sức hô hấp đáng kể.
Chuyển đơn vị chăm sóc tích cực và cân nhắc đến hỗ trợ hô hấp, ví dụ thông khí không xâm nhập hoặc đặt nội khí quản và thông khí cơ học nếu như có bất kỳ đặc điểm sau:
Suy kiệt hô hấp đe dọa.
Suy hô hấp cấp hoặc cấp/mạn không cải thiện với những phương pháp trên.
Tăng PaCO2 tiến triển.
SpO2 < 90% hoặc PaO2 < 8kPa mặc dù có sự hỗ trợ hô hấp tối đa.
Tăng FiO2 tiến triển đòi hỏi phải duy trì SpO2 mục tiêu.
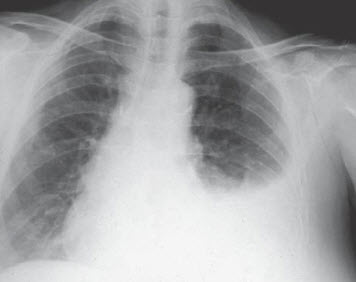
Đặc điểm lâm sàng/XQ ngực của phù phổi
Chẩn đoán phù phổi nếu như có hình ảnh trên XQ ngực đặc trưng kèm theo ran ẩm nổ ± ran rít 2 pha.
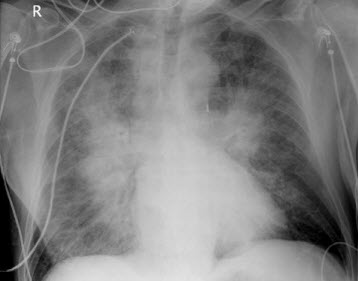
Hình. Suy thất trái. Chú ý đến bóng mờ quanh rốn phổi (đôi cánh dơi), các tĩnh mạch thùy trên giãn và nổi rõ các đường kerley B ở đáy phổi, tất cả các đặc trưng của phù phổi. Cũng có hình ảnh bóng tim lớn.
Khó khăn có thể xuất hiện khi XQ ngực không thể chẩn đoán (ví dụ trong giai đoạn sớm hoặc ở những trường hợp nhẹ) và các dấu hiệu khi nghe tương tự với những bệnh cảnh khác (ví dụ xơ hóa phổi, viêm phổi 2 bên). Trong những trường hợp đó, tìm kiếm bằng chứng hỗ trợ cho chẩn đoán suy tim bao gồm:
Phù mắt cá chân tiến triển/khó thở khi gắng sức, khó thở phải ngồi.
Dấu hiệu của quá tải dịch: Phù ngoại vi, tăng JVP.
Bệnh tim trước đó, ví dụ suy thất trái, bệnh lý van tim, rối loạn nhịp cấp.
Có bệnh lý COPD nền
Xem thêm đánh giá bổ sung khó thở cấp ở bệnh nhân COPD nếu như bệnh nhân có COPD đã được biết hoặc nghi ngờ.
Khi chưa được chấn đoán trước đó, nghĩ đến COPD ở bất kỳ bệnh nhân nào có tiền sử hút thuốc lá và có dấu hiệu:
Đặc điểm lâm sàng hoặc XQ ngực của tình trạng tăng ứ khí, hoặc,
Khó thở khi gắng sức mạn tính kèm theo khò khè và/hoặc ho đờm kéo dài.
Ran rít toàn bộ với giảm cung lượng đỉnh
Xem thêm đánh giá cơn hen cấp chi tiết ở những bệnh nhân hen đã biết hoặc có biểu hiện:
Ran rít toàn bộ 2 phế trường, hoặc,
Giảm lưu lượng dòng thở đỉnh (PEFR).
Cân nhắc đến những nguyên nhân gây khó thở cấp khác, ví dụ tràn khí màng phổi hoặc thuyên tắc phổi, nếu như không có biểu hiện nào ở trên.
Nghĩ đến bệnh cảnh hen đầu tiên (và chuyển đến phần đánh giá chi tiết đợt cấp hen phế quản) nếu như có ran rít lan tỏa 2 phế trường mà không có bằng chứng COPD, phản vệ hoặc phù phổi. Đánh giá với test nhật ký chức năng phổi (PFTs) ± PEFR sau khi ổn định được đợt cấp.
Nguyên nhân gây toan và kiềm chuyền hóa
Toan chuyển hóa (HCO3- thấp)
Có tăng khoảng trống anion:
Toan lactic, ví dụ giảm oxy máu, shock, nhiễm trùng huyết, nhồi máu.
Toan cetone (đái tháo đường, đói ăn kéo dài, sử dụng rượu quá mức).
Suy thận.
Ngộ độc (aspirin, methanol, ethylene glycol).
Có khoảng trống anion bình thường:
Toan ống thận.
Tiêu chảy.
Nuốt Ammonium chloride.
Suy thượng thận.
Kiềm chuyển hóa (HCO3- cao)
Nôn.
Thải kali, ví dụ các thuốc lợi tiểu.
Hội chứng Cushing’s.
Hội chứng Conn’s (Cường aldosterone nguyên phát).
Bằng chứng nhiễm trùng hô hấp (RTI)
Khi không nghĩ đến tình trạng nào ở trên, đến mục đánh giá chi tiết nhiễm trùng hô hấp nếu như có bất kỳ đặc điểm nào sau đây:
Ho đờm mủ mới xuất hiện hoặc gia tăng lường đờm mủ.
Nhiệt độ > 38°C hoặc < 35°C.
Bệnh cảnh cấp tính với vã mồ hôi, run và đau mỏi cơ.
Dấu hiệu lâm sàng/XQ ngực của đông đặc phổi với tăng WBC/CRP.
Bất thường chẩn đoán trên XQ ngực
XQ ngực có thể nhạy hơn thăm khám lâm sàng trong việc phát hiện một số bất thường phổi, ví dụ tràn khí màng phổi, tràn dịch màng phổi hoặc xẹp thùy phổi.
Nếu như bệnh nhân có xẹp thùy phổi, cân nhắc làm những xét nghiệm chuyên sâu, ví dụ nội soi phế quản để loại trừ nguyên nhân tắc nghẽn ở đoạn gần.
Nếu như hình ảnh trên phim XQuang ngực không đặc hiệu hoặc không chắc chắn, tiếp tục quá trình chẩn đoán và xâu chuỗi các dấu hiệu lâm sàng. Cân nhắc các xét nghiệm hình ảnh khác, ví dụ CT ngực, hoặc chuyển chuyên khoa hô hấp nếu chẩn đoán không chắc chắn.
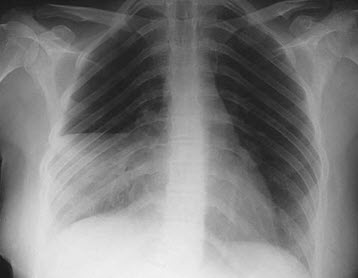
Hình. Viêm thùy giữa phổi phải.
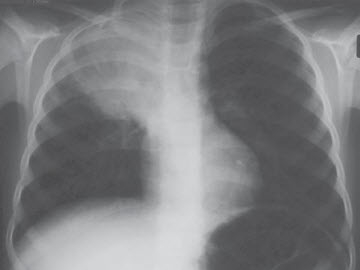
Hình. Viêm thùy trên phổi phải với hình ảnh khí nội phế quản.
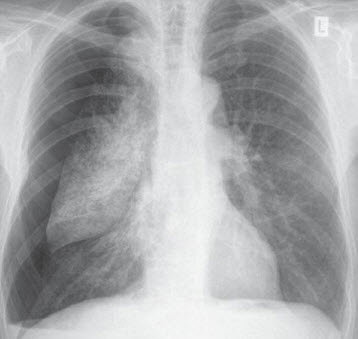
Hình. Tràn khí màng phổi phải.
Hình. Tràn dịch màng phổi trái.
Thay đổi thiếu máu trên ECG
Khó thở có thể là bệnh cảnh chủ yếu của thiếu máu/nhồi máu cơ tim. Nếu như có bằng chứng thiếu máu cục bộ rõ ràng trên ECG và không có nguyên nhân nào rõ ràng thay thế cho tình trạng khó thở.
Kết qủa khí máu cho thấy nhiễm toan chuyển hóa nguyên phát với PaO2 bình thường
Xác định nhiễm toan chuyển hóa bằng phân tích khí máu. Nếu có, tìm kiếm nguyên nhân nền:
Thăm khám tìm bằng chứng của sốc hoặc nhồi máu mạc treo.
Xét nghiệm nước tiểu tìm glucose và ketones.
Kiểm tra Urê và điện giải.
Đo nồng độ glucose tĩnh mạch, lactate và salicylate.
Tính khoảng trống anion.
Không chỉ góp phần vào khó thở một cách đơn độc đối với nhiễm toan chuyển hóa nếu như có bằng chứng thiếu oxy máu.
Lâm sàng nghĩ đến thuyên tắc phổi hoặc giảm oxy máu không giải thích được
Thuyên tắc phổi là một chấn đoán khó khăn. Thăm khám thực thể, XQ ngực, khí máu và ECG đều không hoàn toàn đáng tin cậy. Đánh giá thuyên tắc phổi ở bất kỳ bệnh nhân nào có khó thở cấp và bất kỳ dấu hiệu nào sau đây:
Yếu tố nguy cơ có liên quan, ví dụ bệnh lý ác tính hoạt động, phẫu thuật gần đây hoặc bất động kéo dài.
Dấu hiệu hoặc triệu chứng huyết khối tĩnh mạch sâu (DVT).
Ho ra máu.
Không có giải thích thay thế rõ ràng nào khác.
Ở những bệnh nhân cần tiến hành xét nghiệm hình ảnh để loại trừ thuyên tắc mạch phổi thì chụp mạch phổi với CT cho độ nhạy cao hơn là quét thông khí/tưới máu và có thể phát hiện được một chấn đoán thay thế nào khác.
Thang điểm Wells (PE) (biến đổi lâm sàng và điểm)
Triệu chứng và dấu chứng của DVT*: 3
Không có chẩn đoán nào thích hợp hơn PE: 3
Nhịp tim >100 lần/phút: 1.5
Bất động hoặc phẫu thuật trong vòng 4 tuần trước đó: 1.5
Tiền sử DVT/PE: 1.5
Ho ra máu: 1
Bệnh lý ác tính hoạt động (điều trị trong 6 tháng cuối hoặc chăm sóc giảm nhẹ): 1
Điểm > 4: khả năng PE; < 4: ít khả năng PE
*ít nhất có phù chân và đau khi ấn tĩnh mạch sâu; (dấu chứng trên lâm sàng).
Bài viết cùng chuyên mục
Hạch to khu trú: phân tích triệu chứng
Hạch cổ 2 bên thường do viêm họng, ở cổ phía sau cơ ức đòn chũm là một phát hiện đáng ngại hơn và cần được đánh giá thêm. Sờ hạch thượng đòn bên trái dẫn lưu các vùng trong ổ bụng và bên phải dẫn lưu phổi, trung thất và thực quản.
Phát ban dát sẩn: phân tích triệu chứng
Khi phát ban dát sẩn có liên quan đến sốt, nên nghi ngờ nguyên nhân nhiễm trùng. Nếu không có sốt, phản ứng dị ứng thường là nguyên nhân.
Đau thắt lưng: khám cột sống thắt lưng
Việc khám nên bắt đầu khi gặp bệnh nhân lần đầu và tiếp tục theo dõi, quan sát dáng đi và tư thế, không nhất quán giữa chức năng và hoạt động có thể phân biệt giữa nguyên nhân thực thể và chức năng đối với các triệu chứng.
Loãng xương: phân tích triệu chứng
Sự mất cân bằng hoạt động của nguyên bào xương và nguyên bào xương có thể do một số tình trạng liên quan đến tuổi tác và bệnh tật gây ra, thường được phân loại là loãng xương nguyên phát và thứ phát.
Sốt và tăng thân nhiệt
Sốt là một triệu chứng cung cấp thông tin quan trọng về sự hiện diện của bệnh, đặc biệt là nhiễm trùng và những thay đổi trong tình trạng lâm sàng của bệnh nhân
Đánh giá tình trạng dinh dưỡng qua tiền sử bệnh lý
Sau khi yêu cầu bệnh nhân mô tả các triệu chứng hoặc vấn đề y tế khiến họ phải tìm kiếm sự chăm sóc y tế, hãy bắt đầu khám phá mối quan hệ giữa chế độ ăn uống và bệnh có thể tồn tại.
Lú lẫn mạn tính: đánh giá về tình trạng lâm sàng
Thực hiện CT sọ não ở mỗi bệnh nhân biểu hiện lú lẫn mãn tính. Nó có thể giúp phát hiện được các nguyên nhân hồi phục được như xuất huyết dưới nhện, hoặc não úng thủy áp lực bình thường hoặc gợi ý các yếu tố nguyên nhân gây bệnh như bệnh mạch máu.
Đau thắt lưng: phân tích bệnh cảnh lâm sàng
Thông qua tiền sử và thăm khám lâm sàng kèm theo chụp hình ảnh cột sống rất quan trọng để xác định xem bệnh nhân đau thắt lưng có bệnh học nghiêm trọng và/ hoặc có thể chữa trị được hay không.
Nôn ra máu: đánh giá nguyên nhân xuất huyết tiêu hóa trên
Với phần lớn các trường hợp chảy máu ở đường tiêu hóa trên, cấp cứu cứu sống bệnh nhân song song với lượng giá tình trạng bệnh là ưu tiên hàng đầu. Sau đó vấn đề chẩn đoán mới được đặt ra.
Tăng huyết áp: phân tích triệu chứng
Không xác định được nguyên nhân được cho là mắc tăng huyết áp nguyên phát, có một cơ quan hoặc khiếm khuyết gen cho là tăng huyết áp thứ phát.
Yếu chi: đánh giá triệu chứng trên bệnh cảnh lâm sàng
Yếu chi một bên có thể do nhiều nguyên nhân không đột quỵ gây ra và không nên vội vàng lờ đi các nguyên nhân này để có thể kiểm soát thích hợp.
Các xét nghiệm ghi hình và sinh thiết thận
Khi kích thước thận có chiều dài lớn hơn 9 cm thì chỉ ra bệnh thận không hồi phục, Trong bệnh thận một bên có thể có sự chênh lệch kích thước thận đến 1,5 cm
Khó nuốt thực quản (cấu trúc): các nguyên nhân thường gặp
Cả bệnh cấu trúc và rối loạn vận động đều có thể gây khó nuốt. Nguyên nhân cấu trúc thường gây khó nuốt với thức ăn rắn; rối loạn vận động có thể gây khó nuốt với cả thức ăn rắn và chất lỏng.
Khó thở mãn tính: đánh giá triệu chứng của các bệnh lý thực thể
Tìm kiếm bằng chứng khách quan của phục hồi hoặc biến đổi đường thở để khẳng định chấn đoán: Thực hiện bởi phế dung kế sau đó yêu cầu bệnh nhân ghi lại nhật ký lưu lượng thở đỉnh. Xem xét đánh giá chuyên khoa nếu như chẩn đoán không chắc chắn.
Giảm vận động ở người cao tuổi
Tránh, hạn chế và ngưng các thiết bị xâm lấn, đường tĩnh mạch, ống thông tiểu) có thể làm tăng triển vọng bệnh nhân cao tuổi cho chuyển động sớm
Bệnh học chứng khó tiêu
Điêu trị chứng khó tiêu hướng về nguyên nhân cơ bản, ở những bệnh nhân khó tiêu không do loét, cần xem xét:
Liệu pháp insulin trong điều trị đái tháo đường: tuýp 1 và tuýp 2
Liệu pháp insulin nền và liệu pháp insulin tích cực, cho bệnh nhân đái tháo đường không đạt mục tiêu đường huyết
Khám lão khoa: điểm đặc biệt trong đánh giá người già yếu suy kiệt
Khi có thể, xem xét các yếu tố trong tiền sử bệnh nhân có tương tự với những thông tin của người chứng kiến, người chăm sóc, người thân, ghi chú của bệnh nhân hoặc các nhân viên y tế khác không.
Điện tâm đồ trong nhồi máu cơ tim có ST chênh lên
ST chênh lên ở các chuyển đạo V2-V5 có thể là dấu hiệu bình thường của tái cực sớm lành tính (‘high take-off’) và, nếu không có điện tâm đồ trước đó có thể gây ra chẩn đoán nhầm.
Phân tích triệu chứng sốt để chẩn đoán và điều trị
Sốt được định nghĩa là sự gia tăng nhiệt độ trung tâm của cơ thể trên mức bình thường hàng ngày đối với một cá nhân.
Hồng ban đa dạng: phân tích triệu chứng
Hồng ban đa dạng thường bao gồm các hội chứng hồng ban đa dạng nhỏ (EM), hồng ban đa dạng lớn (EMM), hội chứng Stevens-Johnson (SJS) và hoại tử biểu bì nhiễm độc (TEN).
Chóng mặt: phân tích triệu chứng
Chóng mặt thực sự được đặc trưng bởi ảo giác chuyển động, cảm giác cơ thể hoặc môi trường đang chuyển động, bệnh nhân thấy xoay hoặc quay.
Men gan tăng cao: phân tích triệu chứng
Các men gan (aminotransferase) là các enzym tế bào được tìm thấy trong tế bào gan; chúng được giải phóng vào huyết thanh do tổn thương tế bào gan, do đó làm tăng nồng độ trong huyết thanh từ mức cơ bản thấp.
Phòng ngừa ung thư
Hút thuốc lá là nguyên nhân quan trọng nhất của ung thư, khám sức khỏe và khám phụ khoa phòng ngừa là một trong những lý do phổ biến nhất cho các chuyến thăm chăm sóc ngoại chẩn
Rối loạn sắc tố da (nốt ruồi, bớt, tàn nhang) lành tính
Tàn nhang và nốt ruồi son là các đốm nâu phẳng. Tàn nhang đầu tiên xuất hiện ở trẻ nhỏ, khi tiếp xúc với tia cực tím, và mờ dần với sự chấm dứt của ánh nắng mặt trời
