- Trang chủ
- Sách y học
- Thực hành chẩn đoán điện tâm đồ bệnh lý
- Giải thích về trục điện tâm đồ
Giải thích về trục điện tâm đồ
Phương pháp đơn giản nhất xác định độ lệch trục là nhìn vào phức hợp QRS của Dl và aVF. DI dẫn trái chiều, và aVF như vuông góc với DI, có thể được coi là trục phải.
Biên tập viên: Trần Tiến Phong
Đánh giá: Trần Trà My, Trần Phương Phương
Hướng trung bình của lực điện trong mặt phẳng phía trước (đạo trình chi) được đo từ điểm tham chiếu không (DI).
Giá trị bình thường
P sóng: 0 đến 75 độ.
QRS: - 30 đến 90 degress.
Sóng T: QRS - T góc < 45 độ phía trước hoặc < 60 độ trước tim.
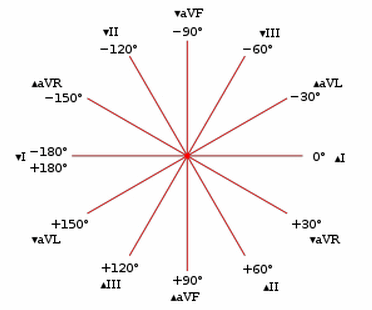
Đo lường
Kiểm tra nhanh:
Phương pháp đơn giản nhất xác định độ lệch trục là nhìn vào phức hợp QRS của Dl và aVF. DI dẫn trái chiều, và aVF như vuông góc với DI, có thể được coi là trục phải.
Cả hai DI và aVF có phức hợp QRS chủ yếu tích cực = trục bình thường.
DI tích cực và aVF là tiêu cực = độ lệch trục trái (LAD).
DI tiêu cực và aVF là tích cực = trục lệch phải (RAD).
Cả hai tiêu cực = RAD hoặc trục "Tây Bắc" - vô định.
Kiểm tra xem nhanh – chuyển đạo chi:
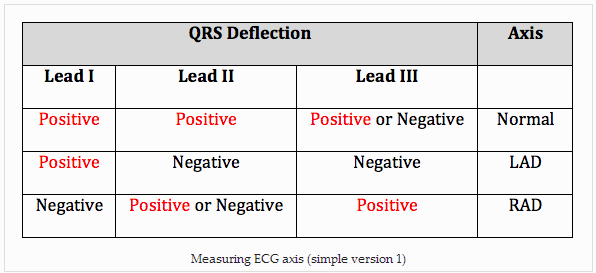
Kiểm tra nhanh - DI và aVF:
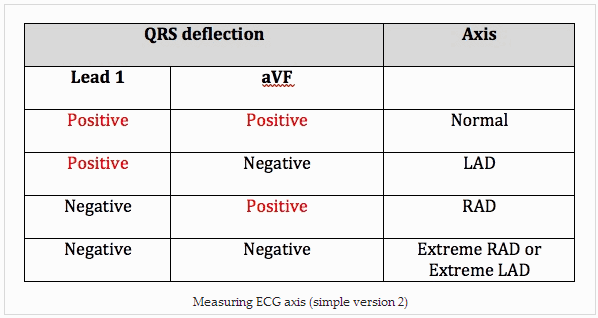
Giải thích trục QRS
Bình thường:
0 đến 90 độ.
Lệch trục phải (RAD):
> 90 độ.
RAD trung bình: 90 đến 120 độ.
RAD mạnh: 120 đến 180 độ.
Chẩn đoán phân biệt:
Phì đại tâm thất phải (RVH) - phổ biến nhất.
Block nhánh trái sau (LPFB) - chẩn đoán loại trừ.
MI vùng bên và đỉnh.
Tăng tải tim phải quá mức, ví dụ như bệnh phổi cấp tính như thuyên tắc phổi.
Bệnh phổi mãn tính, ví dụ như COPD.
Dextrocardia.
Hội chứng tiền kích thích (WPW) - LV đường dẫn phụ.
Thất lạc chỗ.
Tăng kali máu.
Phong tỏa kênh Natri, ví dụ như độc tính ba vòng.
ASD thứ phát - mẫu rSR'.
Trẻ sơ sinh và trẻ em bình thường.
Thanh thiếu niên hoặc người gầy bình thường với một trái tim được đặt nằm ngang cũng có thể thấy trục QRS sang phải trên điện tâm đồ.
Trục trái (LAD):
< - 30 độ.
LAD vừa: - 30 đến - 45 độ.
LAD mạnh: - 45 đến - 90 độ.
Chẩn đoán phân biệt:
Phì đại thất trái (LVH).
Block nhánh trái trước (LAFB) - chẩn đoán loại trừ.
LBBB.
MI thành dưới.
Thất lạc chỗ.
Nhịp tim nhanh,
Hội chứng tiền kích thich (WPW).
ASD thứ nhất - mẫu rSR'.
Trục vô định (hiếm):
180 đến - 90 độ.
Chẩn đoán phân biệt:
Phì đại tâm thất phải (RVH).
MI đỉnh.
VT.
Tăng kali máu.
Sự xoay trục:
Có thể được coi là trục trung tâm ở trên trục ngang (các đạo trình trước tim)
Bình thường:
QRS đẳng điện trong V3 và V4, chỉ ra các điểm chuyển tiếp giữa các lực điện tâm thất phải và trái.
Xoay chiều kim đồng hồ:
QRS đẳng điện ở V5, V6.
Luân chuyển chống chiều kim đồng hồ:
QRS đẳng điện trong V1, V2.
Bài viết cùng chuyên mục
Điện tâm đồ block ba nhánh dẫn truyền điện tim
Đối với bệnh nhân với sự kết hợp của block hai nhánh, cộng với block AV độ 1, hoặc 2, thường không thể biết được từ ECG.
Sóng Delta của hội chứng WPW điện tâm đồ
Khoảng thời gian PR ngắn dưới 120ms, phức bộ QRS rộng trên 100ms, một nét nhỏ chắp nối đến phức bộ QRS là sóng delta.
Điện tâm đồ chẩn đoán phì đại tâm thất phải (RVH)
Không có tiêu chuẩn được chấp nhận cho việc chẩn đoán RVH, trong sự hiện diện của RBBB, các tiêu chuẩn điện áp.
Điện tâm đồ chẩn đoán điện thế so le (tràn dịch màng ngoài tim lớn)
Nguyên nhân quan trọng nhất là tràn dịch màng ngoài tim lớn, trong đó điện áp QRS xen kẽ là sản phẩm của tim đu đưa trong màng ngoài tim chứa đầy dịch lớn.
Điện tâm đồ chẩn đoán block nhĩ thất (AV) cấp 2 Mobitz II
Trong khi Mobitz I thường là do ức chế của chức năng dẫn AV (ví dụ như do thuốc, thiếu máu cục bộ có đảo chiều), Mobitz II có nhiều khả năng là do cấu trúc bị thiệt hại của hệ thống dẫn (ví dụ như nhồi máu, xơ, hoại tử).
Điện tâm đồ chẩn đoán ngoại tâm thu bộ nối (PJC)
Co thắt sớm được phân loại theo nguồn gốc của nó, nhĩ, bộ nối, hoặc tâm thất, những phát sinh từ khu vực của nút nhĩ thất.
Điện tâm đồ chẩn đoán phì đại tâm thất trái (LVH)
Thường được sử dụng nhất là tiêu chí Sokolov Lyon, độ sâu sóng S ở V1 và chiều cao sóng R cao nhất trong V5 và V6 lớn hơn 35 mm.
Điện tâm đồ hội chứng nút xoang bệnh lý (suy nút xoang)
Bất thường ECG có thể thay đổi, và liên tục, nhiều bất thường ECG có thể được nhìn thấy trong rối loạn chức năng nút xoang.
Điện tâm đồ xác định tiêu chuẩn Sgarbossa (chẩn đoán AMI trong LBBB)
Nghịch hợp ST chênh lên hơn 5 mm trong đạo trình và QRS âm, điều này là nhạy cảm, nhưng không cụ thể đối với thiếu máu cục bộ.
Điện tâm đồ nhồi máu cơ tim vùng thành dưới
Nhồi máu cơ tim vùng thành dưới, cũng có thể được kết hợp với nhồi máu cơ tim thành sau, tiên lượng ban đầu xấu hơn.
Điện tâm đồ chẩn đoán nhịp nhanh nhĩ (PAT)
Nhịp tim nhanh nhĩ là một hình thức của nhịp tim nhanh trên thất, có nguồn gốc trong tâm nhĩ nhưng bên ngoài nút xoang. Cả hai rung tâm nhĩ và nhịp tim nhanh nhĩ đa ổ là loại hình cụ thể của nhịp tim nhanh nhĩ.
Điện tâm đồ chẩn đoán tắc động mạch vành chính trái (LMCA) (ST chênh lên ở AVR)
Điện thế đạo trình aVR đối diện với chuyển đạo bên trái I, II, aVL và V4 đến 6, do đó ST chênh xuống trong những chuyển đạo này.
Các dạng điểm J của điện tâm đồ
(Trà My - Phương Phương) Điểm J cao hoặc giảm xuống được nhìn thấy với những nguyên nhân khác nhau của đoạn ST bất thường.
Điện tâm đồ chẩn đoán trục điện tim lệch phải
Nhận ra trục điện tim lệch phải, QRS dương trong DIII, và aVF, QRS âm, sóng S chiếm ưu thế, trong DI và aVL.
Điện tâm đồ chẩn đoán điện thế QRS thấp
Hiệu ứng điện thế giảm dần của các lớp chất lỏng, chất béo hoặc không khí tăng giữa tim, và các điện cực ghi.
Điện tâm đồ chẩn đoán mắc sai điện cực đổi chiều chuyển đạo chi (ECG)
Sự hiểu biết của tam giác Einthoven, và từ nguồn gốc chính xác của các chuyển đạo, sẽ giúp trong việc tìm hiểu các hình điện tâm đồ.
Điện tâm đồ chẩn đoán nhịp bộ nối gia tốc (nhanh bộ nối)
Nhịp tim nhanh bộ nối tự động tthường không đáp ứng với thao tác phế vị - có thể một số chậm lại tạm thời của tần số thất nhưng đổi trở lại nhịp xoang sẽ không xảy ra.
Điều hòa tạo nhịp tim trục trặc
Điều hòa nhịp tim giảm hiệu xuất, không hiệu xuất có thể được nhìn thấy khi theo dõi điện tâm đồ, nếu bệnh nhân kích thích cơ thẳng bụng.
Điện tâm đồ chẩn đoán ngộ độc Quetiapine (thuốc chống loạn thần)
Chính xác hơn, nguy cơ TDP được xác định bằng cách xem xét cả khoảng QT tuyệt đối, và đồng thời nhịp tim.
Điện tâm đồ xác định thời gian tới đỉnh sóng R (RWPT)
Thời gian từ khi bắt đầu của sóng Q, hoặc R đến đỉnh cao của sóng R, trong đạo trinh bên aVL, V5, V6.
Giải thích điện tâm đồ (ECG) nhi khoa (trẻ em)
Sự thống trị tâm thất phải của trẻ sơ sinh, và trẻ nhỏ được dần dần thay thế bởi sự thống trị thất trái, để đến 3 đến 4 tuổi điện tâm đồ ở trẻ em tương tự như của người lớn.
Chẩn đoán phân biệt dạng điện tâm đồ
Điện thế thấp Áp Thấp Phù niêm. Tràn dịch màng tim lớn. Tràn dịch màng phổi lớn. Giai đoạn cuối bệnh cơ tim giãn. Bệnh phổi tắc nghẽn mãn tính nghiêm trọng. Béo phì. Bệnh cơ tim hạn chế..
Điện tâm đồ chẩn đoán block nhĩ thất (AV) cấp 3 (hoàn toàn)
Bệnh nhân có block AV cấp ba có nguy cơ cao ngừng thất và đột tử do tim. Yêu cầu nhập viện khẩn cấp để theo dõi tim, tạo nhịp tạm thời và thường chèn máy tạo nhịp tim vĩnh viễn.
Điện tâm đồ chẩn đoán block nhánh trái trước (LAFB)
Sự lan truyền xung đến các đạo trình bên trái chậm hơn bình thường, dẫn đến tăng thời gian đỉnh sóng R, thời gian từ khi khởi phát của QRS đến đỉnh cao của sóng R trong aVL.
Điện tâm đồ chẩn đoán loạn sản thất phải Arrhythmogenic (AVRD)
Thường do di truyền nhiễm sắc thể thường chi phối đặc điểm, với độ thâm nhập và biểu hiện đa dạng (có một hình thức lặn nhiễm sắc thể thường được gọi là bệnh Naxos, liên kết với tóc len và thay đổi da).
