- Trang chủ
- Sách y học
- Thực hành chẩn đoán điện tâm đồ bệnh lý
- Điện tâm đồ chẩn đoán thiếu máu cục bộ cơ tim
Điện tâm đồ chẩn đoán thiếu máu cục bộ cơ tim
Biên tập viên: Trần Tiến Phong
Đánh giá: Trần Trà My, Trần Phương Phương
Bài này bao gồm các dấu hiệu điện tâm đồ của thiếu máu cơ tim không có ST chênh lên trong hội chứng mạch vành cấp tính. (không bao gồm ST chênh lên / sóng Q nhồi máu)
Giới thiệu
Hội chứng mạch vành cấp không ST chênh lên (NSTEACS) bao gồm hai thực thể chính:
Nhồi máu cơ tim không ST chênh lên (NSTEMI).
Đau thắt ngực không ổn định (UA).
Sự khác biệt giữa hai điều kiện thường là hồi cứu, dựa trên sự có mặt / vắng mặt của men tim tăng ở 8 - 12 giờ sau khi xuất hiện đau ngực. Cả hai tạo ra phạm vi thay đổi điện tâm đồ và các triệu chứng và được quản lý giống nhau trong các khoa cấp cứu.
Hình của thiếu máu cục bộ cơ tim
Có hai bất thường ECG chính nhìn thấy với NSTEACS:
Đoạn ST chênh xuống.
Sóng T dẹt hoặc đảo ngược.
Trong khi có rất nhiều điều kiện có thể mô phỏng thiếu máu cục bộ cơ tim (ví dụ như phì đại thất trái, ảnh hưởng digoxin), đoạn ST nổi trội và thay đổi sóng T (tức là khác nhau từ đường cơ sở ECG hoặc thay đổi theo thời gian) mạnh mẽ gợi ý của thiếu máu cục bộ cơ tim.
Hình điện tâm đồ khác của thiếu máu cục bộ:
Sóng T đỉnh cấp hoặc giả bình thường của đảo ngược trước sóng T (tức là trở thành thẳng đứng) chỉ ra STEMI tối cấp.
Khác, ít được biết đến với tính năng của điện tâm đồ thiếu máu cục bộ cơ tim là sóng U đảo ngược.
Hình thái của đoạn ST chênh xuống
ST chênh xuống có thể là upsloping, downsloping, hoặc horizontal (ngang).
ST chệnh xuống đi ngang hoặc downsloping ≥ 0,5 mm tại điểm J trong ≥ 2 đạo trình tiếp giáp chỉ ra thiếu máu cục bộ cơ tim.
ST chênh xuống ≥ 1 mm là đặc biệt hơn và truyền tải một tiên lượng xấu hơn.
ST chệnh xuống ≥ 2 mm trong ≥ 3 chuyển đạo có liên quan đến một xác suất cao của NSTEMI và dự đoán tỷ lệ tử vong đáng kể (35% tỷ lệ tử vong trong 30 ngày).
ST chênh xuống Upsloping là không cụ thể đối với thiếu máu cục bộ cơ tim.
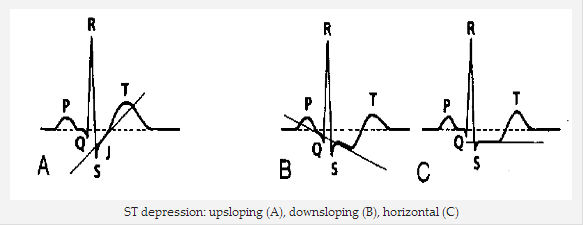
ST chênh xuống: upsloping (A), downsloping (B), ngang (C)
Đoạn ST trong hình thái thiếu máu cục bộ cơ tim
Phân bố của đoạn ST chênh xuống
ST chênh xuống do thiếu máu cục bộ cơ tim có thể có mặt trong một số đạo trình thay đổi và có hình thái biến đổi:
ST chênh xuống do thiếu máu cục bộ dưới màng trong tim thường phổ biến rộng rãi - thường xuất hiện trong đạo trình I, II, V4 - 6 và một số đạo trình bổ xung thay đổi.
ST chênh xuống phổ biến cộng với ST chênh lên trong aVR > 1 mm là gợi ý của tắc động mạch vành chính trái.
ST chênh xuống ở một vùng đặc biệt (đặc biệt đạo trình vùng dưới hoặc bên cao) có nhiều khả năng đại diện cho sự thay đổi đối ứng do STEMI. Độ cao ST tương ứng có thể không rõ ràng và khó nhìn thấy, nhưng nên được tìm kiếm.
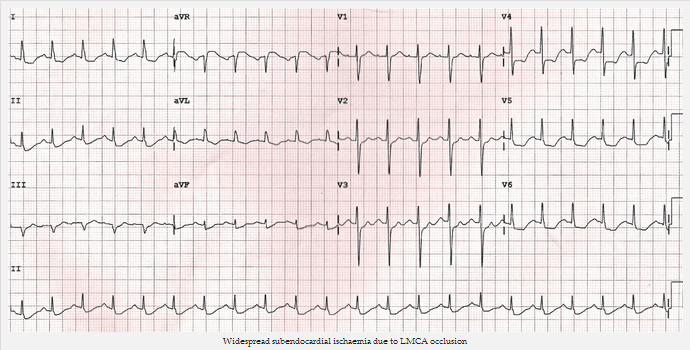
Thiếu máu cục bộ dưới màng trong tim phổ biến do tắc LMCA:
Sóng T đảo ngược
Sóng T đảo ngược có thể được coi là bằng chứng của thiếu máu cục bộ cơ tim nếu:
Ít nhất 1 mm chiều sâu.
Hiện diện trong ≥ 2 đạo trình kế tiếp có sóng R chiếm ưu thế (tỷ lệ R / S > 1).
Biến đổi - không có mặt trên điện tâm đồ cũ hoặc thay đổi theo thời gian.
Chú ý. Đảo ngược sóng T chỉ có ý nghĩa nếu nhìn thấy trong đạo trình với phức bộ QRS thẳng đứng (sóng R trội). Sóng T đảo ngược là một biến thể bình thường trong DIII, aVR và V1.
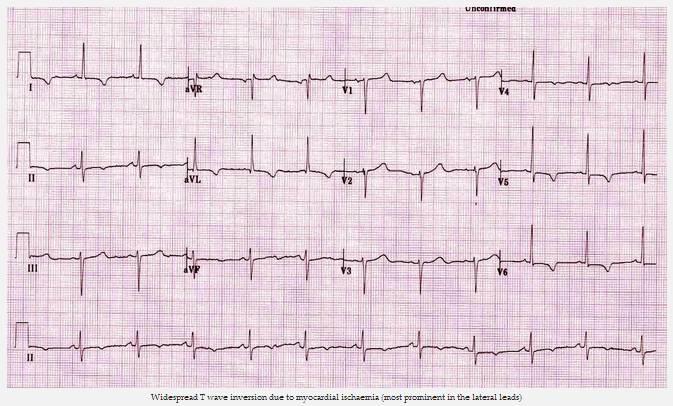
Đảo ngược sóng T phổ biến do thiếu máu cục bộ cơ tim (nổi bật nhất của các đường dẫn bên)
Hội chứng Wellens
Hội chứng Wellens là một hình sóng T đảo ngược hoặc hai pha trong V2 - 4 (ở những bệnh nhân có biểu hiện đau ngực thiếu máu cục bộ) rất đặc biệt cho hẹp quan trọng của động mạch xuống trước trái .
Bệnh nhân sẽ hết đau vào thời điểm điện tâm đồ được thực hiện và có men tim bình thường tăng cao ít, tuy nhiên, có nguy cơ rất cao MI thành trước rộng trong 2 - 3 tuần tới.
Có hai hình của sóng T bất thường trong hội chứng Wellens:
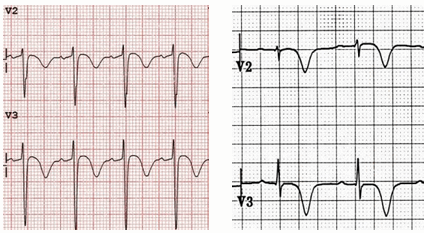
Loại 1 Wellens - Sóng T sâu đối xứng và đảo ngược.
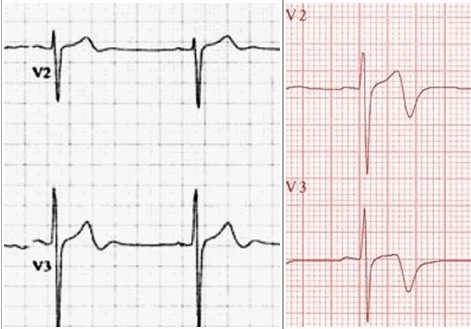
Loại 2 Wellens - Sóng T hai pha, với độ lệch ban đầu dương và độ lệch cuối âm.
Loại 1 Wellens
Loại 2 Wellens
Thay đổi đoan ST và sóng T không đặc hiệu
Những thay đổi sau đây có thể xảy ra với thiếu máu cục bộ cơ tim nhưng không đặc hiệu:
ST chênh xuống < 0,5 mm.
Sóng T đảo ngược < 1 mm.
Sóng T phẳng.
ST chênh xuống Upsloping.
Ví dụ ECG
Ví dụ 1
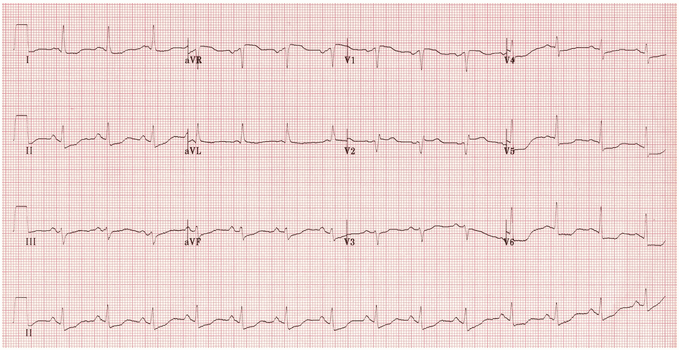
Thiếu máu cục bộ dưới màng trong tim:
Bất thường nổi bật nhất là ST chênh xuống phổ biến, nhìn thấy trong DI, II và V5 - 6. Điều này phù hợp với thiếu máu cục bộ dưới màng trong tim phổ biến.
Ngoài ra còn có một số ST chênh lên không rõ ràng trong V1 - 2 và aVR với sóng Q nhỏ trong V1 - 2, cho thấy nguyên nhân gây ra thiếu máu cục bộ phổ biến là tắc gần LAD.
Ví dụ 2
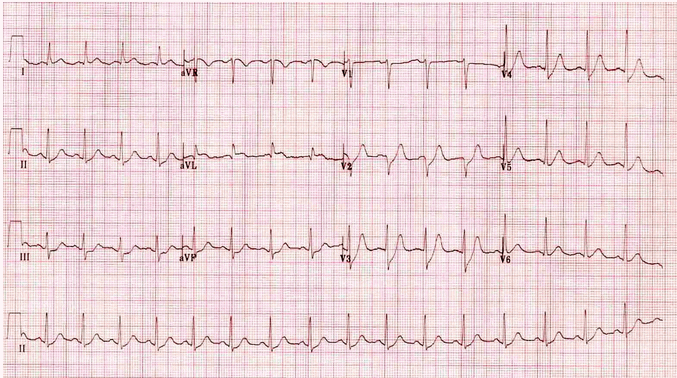
Thay đổi đối ứng:
Sự bất thường rõ ràng nhất là ST chênh xuống đi ngang trong III và aVF.
Điều này có thể bị hiểu sai là "thiếu máu thành dưới" - tuy nhiên, thiếu máu cục bộ dưới màng trong tim không có mặt tại vị trí này.
Vùng có ST chênh xuống sẽ nhắc rà soát điện tâm đồ cho dấu hiệu của đối ứng ST cao... Trong trường hợp này có ST chênh lên ít trong aVL.
Ví dụ 3
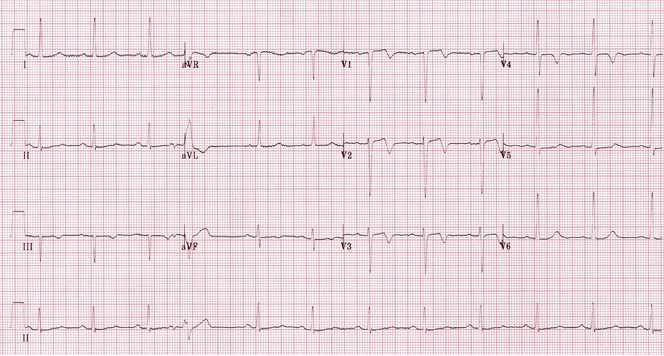
Hội chứng Wellens:
Có sóng T bất thường trong V1 - 4 - hai pha trong V1 - 3 và đảo ngược trong V4.
Hình này được gọi là hội chứng loại 2 Wellens và rất cụ thể cho hẹp quan trọng của động mạch LAD đoạn gần.
Ví dụ 4a
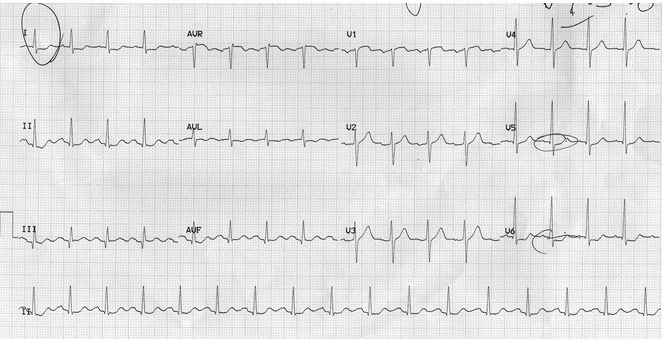
ST chênh xuống trong một bệnh nhân bị đau ngực:
ST chênh xuống phổ biến (DI, DII, V5 - 6) cho thấy thiếu máu cục bộ dưới màng trong tim.
Sóng Q trong DIII với đoạn ST hơi cao cho thấy khả năng là khởi đầu của STEMI thành dưới.
Ví dụ 4b
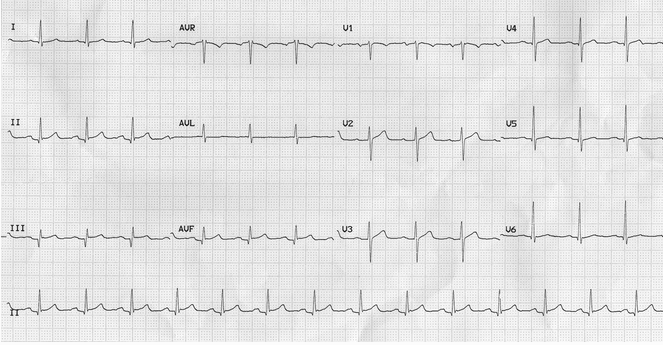
ECG của cùng một bệnh nhân sau khi điều trị bằng oxy, nitrat, heparin và antiplatelets:
Những thay đổi ST đã được giải quyết.
Đoạn ST thành dưới và sóng Q ổn định - bệnh nhân có một lịch sử MI thành dưới từ trước.
Troponin tăng, xác nhận ST chênh xuống ban đầu là do NSTEMI.
Ví dụ 5
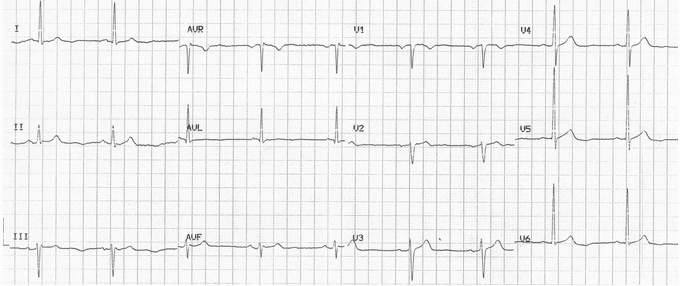
NSTEMI xuất hiện với sóng U độc lạp và đảo ngược:
Có sóng U đảo ngược, nổi bật nhất trong dẫn V5 - 6.
Đây là một dấu hiệu không thường xuyên được công nhận nhưng rất cụ thể của thiếu máu cục bộ cơ tim - bệnh nhân này đã có một troponin 12 giờ là 4,0 ng / ml.
Bài viết cùng chuyên mục
Điện tâm đồ chẩn đoán tái cực sớm lành tính (BER) (điển J cao)
Tái cực sớm lành tính (BER) là hình điện tâm đồ thường thấy người trẻ, bệnh nhân khỏe mạnh < 50 tuổi. Nó tạo ra ST chênh lên rộng có thể giống MI cấp hoặc viêm màng ngoài tim.
Điện tâm đồ chẩn đoán hội chứng Brugada
Hội chứng Brugada là do đột biến ở gene kênh natri tim. Điều này thường được gọi là channelopathy natri. Hơn 60 đột biến khác nhau đã được mô tả cho đến nay và ít nhất 50% là đột biến tự phát.
Điện tâm đồ chẩn đoán nhồi máu cơ tim thất phải (RVMI)
Đạo trình hữu ích nhất là V4R, thu được bằng cách đặt các điện cực V4, trong khoang liên sườn phải thứ 5 trên đường giữa đòn phải.
Điện tâm đồ chẩn đoán bệnh cơ tim hạn chế
Xâm nhập các hệ thống dẫn truyền tim (ví dụ như do sự hình thành u hạt vách ngăn trong sarcoidosis) có thể dẫn đến rối loạn dẫn truyền - ví dụ như block nhánh và block AV.
Điện tâm đồ chẩn đoán nhịp thoát vùng bộ nối
Các tế bào điều hòa nhịp tim được tìm thấy tại các địa điểm khác nhau trên toàn hệ thống dẫn truyền, với mỗi nơi có khả năng độc lập duy trì nhịp tim. Tần số khử cực tự phát của các tế bào điều hòa nhịp tim giảm xuống theo hệ thống dẫn:
Các dạng sóng Q của điện tâm đồ
Trường hợp không có sóng nhỏ Q vách ngăn trong chuyển đạo V5, 6 cần được xem xét là bất thường, Sóng Q vắng mặt trong V5, 6 phổ biến nhất do LBBB.
Điện tâm đồ chẩn đoán bệnh cơ tim giãn (DCM)
Các bất thường điện tâm đồ phổ biến nhất là những liên quan với tâm nhĩ và tâm thất phì đại - thông thường, thay đổi được nhìn thấy nhưng có thể là dấu hiệu của phì đại hai nhĩ hoặc hai thất.
Các dạng sóng P của điện tâm đồ
Bất thường tâm nhĩ có thể dễ dàng thấy nhất trong các chuyển đạo và chuyển đạo V1, sóng P là nổi bật nhất trong những chuyển đạo này.
Mẫu kiểm tra điện tâm đồ (ECG)
Tấn sô Bình thường 60 - 100 nhịp mỗi phút; nhanh, chậm. Nút xoang so với loạn nhịp tim không xoang. Phương pháp: khoảng 300/RR (ô lớn) hoặc số QRS x 6 (nếu 25mm / s).
Các hội chứng điện tâm đồ trong tim mạch
Chủ yếu sóng delta và phức bộ QRS âm trong V1 và V2 và trở nên dương trong quá trình chuyển đổi đến các đạo trình thành bên giống như LBBB.
Điện tâm đồ chẩn đoán phì đại (dày) tâm nhĩ phải
Nguyên nhân chính là tăng áp động mạch phổi do: Bệnh phổi mãn tính (cor pulmonale). Hẹp van ba lá. Bệnh tim bẩm sinh (hẹp động mạch phổi, tứ chứng Fallot). Tăng huyết áp phổi tiểu học.
Điện tâm đồ chẩn đoán block nhĩ thất (AV) cấp 2 tỷ lệ cố định
Block nhĩ thất (AV) cấp 2 với một tỷ lệ cố định của sóng P / phức bộ QRS (ví dụ như 2:1, 3:1, 4:1). Block tỷ lệ nhất định có thể là hậu quả của một trong hai Mobitz I hoặc Mobitz II.
Các khoảng thời gian PR của điện tâm đồ
PR khoảng nhỏ hơn 120 ms cho thấy tiền kích thích, sự hiện diện của con đường phụ giữa tâm nhĩ và tâm thất, hoặc nhịp nút AV.
Điện tâm đồ chẩn đoán hội chứng QT ngắn
Các triệu chứng xuất hiện ban đầu, thường gặp nhất là tim ngừng đập, bệnh nhân khác có thể xuất hiện đánh trống ngực.
Điện tâm đồ chẩn đoán tăng Kali máu
Tăng kali máu dần dần xấu đi dẫn đến ức chế xung của nút xoang và giảm dẫn truyền nút nhĩ thất và His-Purkinje hệ thống, dẫn đến chậm nhịp tim và block dẫn truyền và cuối cùng là ngừng tim.
Điện tâm đồ chẩn đoán nhịp tim nhanh trên thất (SVT)
SVT kịch phát (pSVT) mô tả một SVT với khởi phát và kết thúc đột ngột - đặc trưng với loạn nhịp nhanh vòng vào lại liên quan đến nút nhĩ thất như AVNRT hoặc nhịp tim nhanh vào lại nhĩ thất (AVRT).
Điều hòa tạo nhịp tim trục trặc
Điều hòa nhịp tim giảm hiệu xuất, không hiệu xuất có thể được nhìn thấy khi theo dõi điện tâm đồ, nếu bệnh nhân kích thích cơ thẳng bụng.
Điện tâm đồ chẩn đoán nhịp nhanh thất
Nhịp nhanh thất, có thể làm giảm cung lượng tim, với hậu quả là huyết áp thấp, sự suy sụp, và suy tim cấp tính.
Các dạng block trong điện tâm đồ (ECG)
Block theo tỷ lệ nhất định (ví dụ 2:1, 3:1) - mối quan hệ liên tục giữa P và QRS (ví dụ: 2:1 = 2 sóng P cho mỗi phức hợp QRS).
Điện tâm đồ bệnh cơ tim Tako Tsubo
Sự đột biến bất ngờ cathecholamines, là nguyên nhân thống nhất, nhưng lý do tại sao điều này gây ra sự đột biến bất thường vận động thành tim.
Giải thích điện tâm đồ (ECG) nhi khoa (trẻ em)
Sự thống trị tâm thất phải của trẻ sơ sinh, và trẻ nhỏ được dần dần thay thế bởi sự thống trị thất trái, để đến 3 đến 4 tuổi điện tâm đồ ở trẻ em tương tự như của người lớn.
Các khoảng thời gian QT của điện tâm đồ
Phương pháp đánh chặn độ dốc tối đa xác định sự kết thúc của sóng T như đánh chặn giữa đường đẳng điện với các ốp thông qua xuống độ dốc tối đa của sóng T (trái).
Điện tâm đồ chẩn đoán hạ thân nhiệt
Nhịp tim chậm, sóng Osborne, kéo dài khoảng PR, QRS và QT, hình giả run rẩy, nhịp thất lạc chỗ, ngừng tim do VT, VF hoặc suy tâm thu.
Điện tâm đồ chẩn đoán hình giả chuyển động rung cơ (ECG)
Nguyên nhân của rung, run lành tính cần thiết, bệnh Parkinson run nghỉ ngơi, bệnh tiểu não run mục đích.
Điện tâm đồ loạn nhịp xoang
Tỷ lệ rối loạn nhịp xoang giảm dần theo tuổi, có lẽ do giảm liên quan tính căng xoang cảnh đến tuổi, và nhận cảm áp nhạy phản xạ.
