- Trang chủ
- Sách y học
- Thực hành chẩn đoán điện tâm đồ bệnh lý
- Điện tâm đồ chẩn đoán nhịp tim nhanh trên thất (SVT)
Điện tâm đồ chẩn đoán nhịp tim nhanh trên thất (SVT)
SVT kịch phát (pSVT) mô tả một SVT với khởi phát và kết thúc đột ngột - đặc trưng với loạn nhịp nhanh vòng vào lại liên quan đến nút nhĩ thất như AVNRT hoặc nhịp tim nhanh vào lại nhĩ thất (AVRT).
Biên tập viên: Trần Tiến Phong
Đánh giá: Trần Trà My, Trần Phương Phương
Giới thiệu
Nhịp tim nhanh trên thất (SVT) thường xuyên sử dụng đồng nghĩa với nhịp nhanh nút AV vòng vào lại. Có thể được sử dụng để mô tả bất kỳ loạn nhịp nhanh phát sinh từ trên mức của nhánh bó his.
Loại khác nhau của SVT phát sinh từ hoặc được truyền lại bởi nút tâm nhĩ hoặc AV, thường tạo ra nhịp tim nhanh phức bộ hẹp (trừ khi dẫn khác thường).
SVT kịch phát (pSVT) mô tả một SVT với khởi phát và kết thúc đột ngột - đặc trưng với loạn nhịp nhanh vòng vào lại liên quan đến nút nhĩ thất như AVNRT hoặc nhịp tim nhanh vào lại nhĩ thất (AVRT).
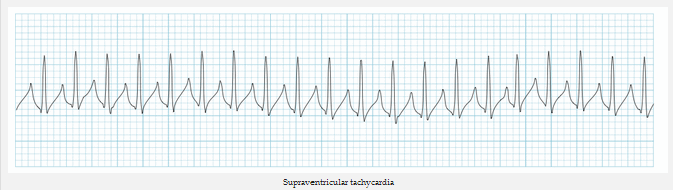
Nhịp tim nhanh trên thất
Phân loại
SVTs có thể được phân loại dựa trên nơi có nguồn gốc (tâm nhĩ hoặc nút nhĩ) hoặc đều đặn (thường xuyên hoặc đột xuất).
Phân loại dựa trên QRS rộng là vô ích bởi chúng cũng bị ảnh hưởng bởi sự hiện diện của block nhánh từ trước, tỷ lệ dẫn khác thường liên quan đến hoặc sự hiện diện của con đường phụ.
Phân loại SVT nơi có nguồn gốc và sự đều đặn
|
|
Thường xuyên |
Không thường xuyên |
|
Nhĩ |
Nhịp tim nhanh xoang Nhịp tim nhanh nhĩ Rung tâm nhĩ Nhịp nhanh xoang không thích hợp Nút xoang tái đăng ký dự thi nhịp tim nhanh |
Rung nhĩ Rung tâm nhĩ với block biến đổi Nhịp tim nhanh nhĩ đa ổ |
|
Nhĩ thất |
Nhịp tim nhanh vào lại nhĩ thất (AVRT) Nhịp tim nhanh vào lại nút AV (AVNRT) Nhịp bộ nối gia tốc |
|
Nhịp tim nhanh vào lại nút AV (AVNRT)
Đây là nguyên nhân phổ biến nhất của nhịp tim nhanh ở những bệnh nhân với cấu trúc tim bình thường.
AVNRT thường là kịch phát và có thể xảy ra một cách tự nhiên hoặc khi có hành động kích hoạt khi gắng sức, cà phê, rượu, beta-agonists (salbutamol) hoặc thần kinh giao cảm (thuốc kích thích).
Nó phổ biến hơn ở phụ nữ so với nam giới (75% các trường hợp xảy ra ở phụ nữ) và có thể xảy ra ở những bệnh nhân trẻ và khỏe mạnh cũng như những người bị bệnh tim mãn tính.
Bệnh nhân thường sẽ phàn nàn về sự xuất hiện đột ngột nhịp tim nhanh, đánh trống ngực thường xuyên. Bệnh nhân có thể trải nghiệm hạ huyết áp ngắn gây ra xỉu hoặc thỉnh thoảng ngất.
Nếu bệnh nhân có bệnh cơ bản như bệnh động mạch vành, bệnh nhân có thể bị đau ngực tương tự như đau thắt ngực (đau bóp chặt xung quanh ngực tỏa ra cánh tay trái hoặc hàm bên trái).
Bệnh nhân có thể phàn nàn về khó thở, lo lắng và đôi khi do áp lực tâm nhĩ cao gây phát hành atrial natriuretic peptide.
Nhịp tim nhanh thường dao động trong khoảng 140 - 280 bpm và thường xuyên tự nhiên. Nó có thể chấm dứt một cách tự nhiên (và đột ngột) hoặc tiếp tục vô thời hạn cho đến khi điều trị y tế.
Điều kiện thường được dung nạp tốt và hiếm khi đe dọa tính mạng ở bệnh nhân bị bệnh tim từ trước.
Sinh lý bệnh
So với AVRT, trong đó bao gồm giải phẫu vòng vào lại (nhánh của Kent), trong AVNRT có một chức năng vào lại trong nút nhĩ thất.
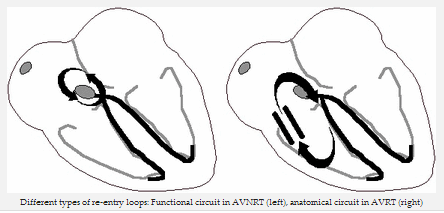
Các loại khác nhau của các vòng vào lại: vòng vào lại chức năng trong AVNRT (trái), vào lại trong AVRT (bên phải)
Chức năng đường dẫn trong nút AV
Trong AVNRT, có hai con đường trong nút nhĩ thất:
Các con đường chậm (alpha): một con đường từ từ tiến hành với thời gian kháng lại ngắn.
Các con đường nhanh (beta): một con đường tiến hành nhanh với thời gian kháng lại dài.
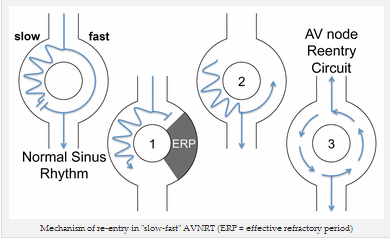
Cơ chế vào lại trong "chậm-nhanh" AVNRT (ERP = thời gian kháng lại hiệu quả)
Khởi đầu của vòng vào lại
Trong nhịp xoang, xung điện đi xuống hai con đường cùng một lúc. Sự thúc đẩy truyền xuống con đường nhanh vào đầu xa của con đường chậm và hai xung lực triệt tiêu lẫn nhau.
Tuy nhiên, nếu co tâm nhĩ sớm (PAC) đến khi con đường nhanh vẫn còn kháng lại, các xung điện sẽ chỉ dẫn xuống con đường chậm (1).
Do thời gian xung sớm đạt đến kết thúc của con đường chậm, con đường nhanh không còn kháng lại (2) - do đó thúc đẩy được phép đi ngược con đường nhanh.
Điều này tạo ra một vòng di chuyển, theo đó các chu kỳ xung liên tục xung quanh hai con đường, kích hoạt nhánh trước của bó his và ngược tâm nhĩ (3). Độ dài chu kỳ ngắn chịu trách nhiệm về nhịp tim nhanh.
Đây là loại phổ biến nhất của mạch vào lại và được gọi là AVNRT chậm-nhanh .
Cơ chế tương tự tồn tại cho các loại khác của AVNRT.
Các tính năng điện tâm đồ
Các tính năng chung của AVNRT
Nhịp tim nhanh thường xuyên ~ 140 - 280 bpm.
Phức bộ QRS thường hẹp (< 120 ms) trừ khi block nhánh từ trước, đường phụ, hoặc tốc độ dẫn truyền bất thường có liên quan.
Có thể được nhìn thấy ST chênh xuống hoặc không.
QRS so le - sự thay đổi pha trong biên độ QRS liên kết với AVNRT và AVRT, phân biệt so le điện thế bởi một biên độ QRS bình thường.
Sóng P nếu có thể nhìn thấy với sóng P đảo ngược trong các đạo trình II, III, aVF.
Sóng P có thể ẩn lẫn trong QRS, có thể nhìn thấy sau phức bộ, hoặc rất hiếm khi có thể nhìn thấy trước QRS.
Phân nhóm AVNRT
Phân nhóm khác nhau, khác nhau về con đường trội và khoảng RP. Khoảng RP đại diện cho thời gian từ lúc kích hoạt thất dịch chuyển (sóng R) và kích hoạt nhĩ ngược dòng (sóng P).
1. AVNRT chậm nhanh (loại thông thường)
Chiếm 80 - 90% AVNRT.
Liên quan đến đường dẫn nút AV chậm cho sự di chuyển ra trước và nút AV nhanh cho đường dẫn ngược.
Sóng P ngược dòng bị che khuất trong QRS tương ứng hoặc xảy ra vào cuối phức bộ như giả r' hoặc sóng S
Các tính năng ECG:
Sóng P thường ẩn - được nhúng vào trong các khu phức bộ QRS.
Sóng giả R' có thể được nhìn thấy trong V1 hay V2.
Sóng giả S có thể được nhìn thấy trong chuyển đạo DII, DIII, aVF.
Trong hầu hết các trường hợp này 'điển hình' SVT xuất hiện với sóng P vắng mặt và nhịp tim nhanh.
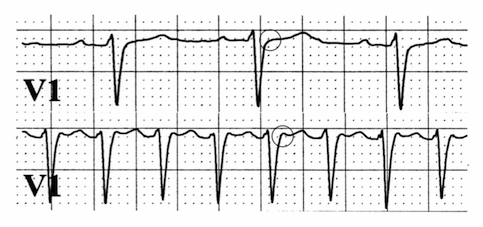
Dải nhịp tim thể hiện nhịp xoang (trên) và SVT kịch phát (dưới). Các sóng P được xem như giả sóng R (vòng tròn trong dải dưới) trong V1 trong nhịp tim nhanh. Ngược lại, sóng giả R không nhìn thấy trong nhịp xoang (nó không có mặt tại khu vực vòng tròn dải đầu). Thời gian thất - nhĩ rất ngắn này thường được nhìn thấy trong AVNRT chậm-nhanh điển hình.
2. AVNRT nhanh - chậm (AVNRT không phổ biến)
Chiếm khoảng 10% của AVNRT.
Liên quan đến đường dẫn nhanh nút AV cho sự di chuyển ra trước và đường cho dẫn ngược nút AV chậm.
Do khoảng thời gian thất - nhĩ tương đối dài, sóng P ngược có nhiều khả năng được nhìn thấy sau QRS tương ứng.
Các tính năng ECG:
Phức bộ QRS-P-T.
Sóng P ngược có thể nhìn thấy giữa sóng QRS và T.
3. AVNRT chậm chậm (AVNRT không điển hình)
1 - 5% AVNRT.
Liên quan đến đường dẫn nút Av chậm cho sự di chuyển ra trước và đường dẫn ngược chậm nhĩ trái.
Các tính năng ECG:
Nhịp tim nhanh với một sóng P nhìn thấy giữa tâm trương ... xuất hiện hiệu quả "trước" QRS.
Khó phân biệt sóng P xuất hiện trước phức bộ QRS khi nhịp tim nhanh có thể được coi là một nhịp nhanh xoang.
Tóm tắt phân nhóm AVNRT
Không có sóng P => Chậm - nhanh.
Sóng P có thể nhìn thấy sau phức bộ QRS => Nhanh - chậm.
Sóng P có thể nhìn thấy trước phức bộ QRS => Chậm - chậm.
Quản lý AVNRT
Có thể đáp ứng với thao tác phế vị và trở lại nhịp xoang.
Phương pháp điều trị là adenosine.
Tác nhân khác có thể được sử dụng bao gồm thuốc chẹn kênh calci, thuốc chẹn bêta và amiodarone.
Sốc DC hiếm khi được yêu cầu.
Ống thông cắt bỏ có thể được xem xét khi cơn thường xuyên không tuân theo điều trị bằng thuốc hoặc thủ thuật.
Các loại SVT
Hầu hết các loại SVT được thảo luận ở bài khác. Hai loại ít thông dụng được thảo luận dưới đây.
Nhịp tim nhanh không phù hợp xoang
Thường thấy ở phụ nữ trẻ lớn khỏe mạnh.
Tốc độ xoang liên tục nâng lên trên 100 bpm trong trường hợp không có căng thẳng sinh lý.
Đáp ứng tỷ lệ để tập thể dục tối thiểu.
Điện tâm đồ không thể phân biệt xoang từ nhịp tim nhanh.
Nhịp tim nhanh xoang vào lại (SNRT)
Do mạch vào lại gần hoặc trong nút xoang.
Khởi phát đột ngột và chấm dứt cũng vậy.
Sóng P hình thái bình thường.
Tần số thường 100 - 150 bpm.
Có thể chấm dứt với thao tác phế vị.
Ví dụ ECG
Ví dụ 1a
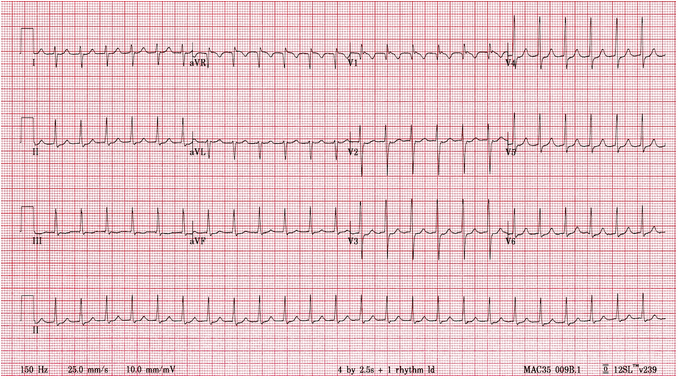
AVNRT chậm-nhanh (điển hình):
Nhịp tim nhanh phức bộ hẹp ~ 150 bpm.
Không có sóng P.
Có sóng R' giả trong V1 - 2.
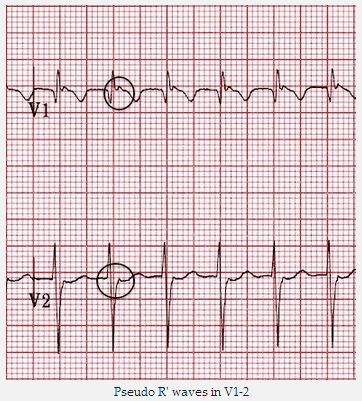
Sóng giả R' trong V1 - 2
Ví dụ 1b
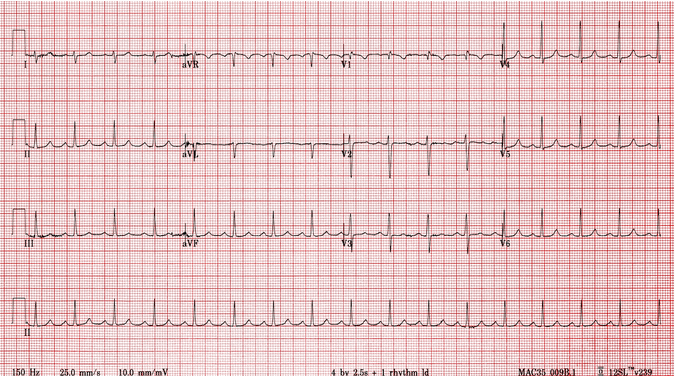
Cùng một bệnh nhân AVNRT:
Nhịp xoang.
Sóng giả R' đã biến mất.
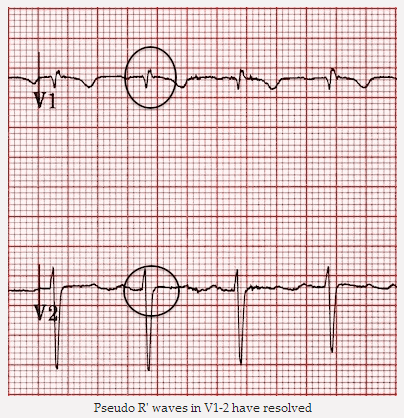
Sóng giả R' trong V1 - 2 đã được giải quyết
Ví dụ 2a
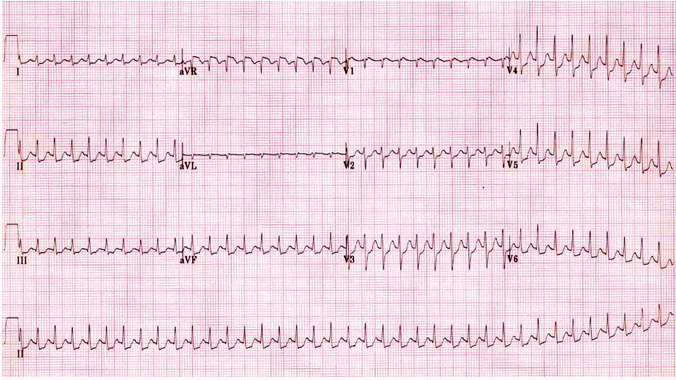
AVNRT Chậm - nhanh:
Nhịp tim nhanh phức bộ hẹp ~ 220 bpm.
Không có sóng P.
Khuyết lõm đầu cuối QRS trong V1 (sóng = giả R').
St chên xuống nhiều chuyển đạo - đây là đặc điểm AVNRT thường được nhìn thấy và không nhất thiết chỉ ra thiếu máu cục bộ cơ tim, những thay đổi sẽ được giải quyết khi bệnh nhân trở về nhịp xoang.
Ví dụ 2b
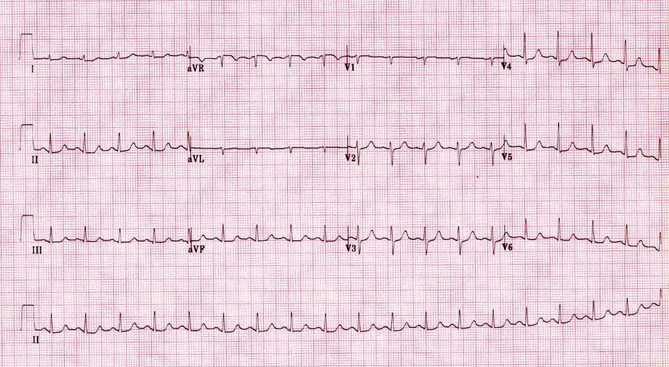
Cùng một bệnh nhân AVNRT:
Nhịp xoang.
Sóng giả R' đã biến mất.
Có ST chênh xuống trong chuyển đạo dưới và bên (rõ nhất trong V4 - 6), chỉ ra bệnh nhân thực sự có liên quan đến thiếu máu cục bộ cơ tim (± NSTEMI).
Ví dụ 3
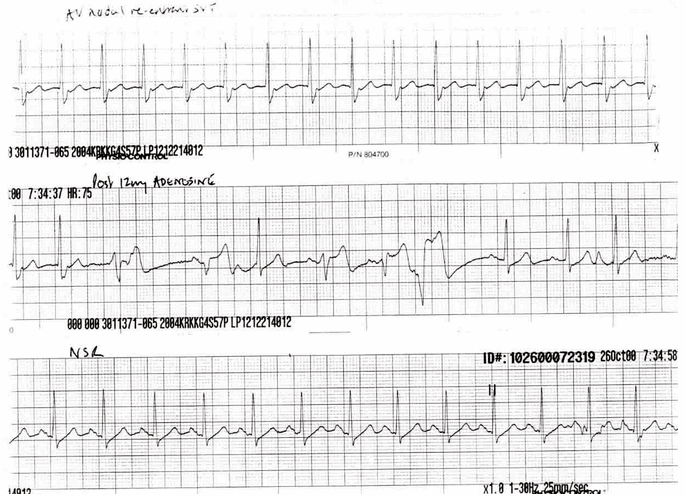
Bệnh nhân AVNRT chậm - nhanh điều trị với adenosine:
Dải nhịp trên cho AVNRT với sóng P vắng mặt và sóng giả R' rõ ràng.
Dải giữa thấy tác dụng của adenosine trên nút nhĩ thất để ngăn chặn dẫn truyền AV - có một số nhịp đập phức bộ rộng có thể được dẫn dị thường nhịp trên thất hoặc nhịp thoát thất (điều này là rất phổ biến trong điều trị adenosine cho AVNRT).
Phần dưới cùng trở lại nhịp xoang; sóng giả R' đã được giải quyết.
Ví dụ 4a
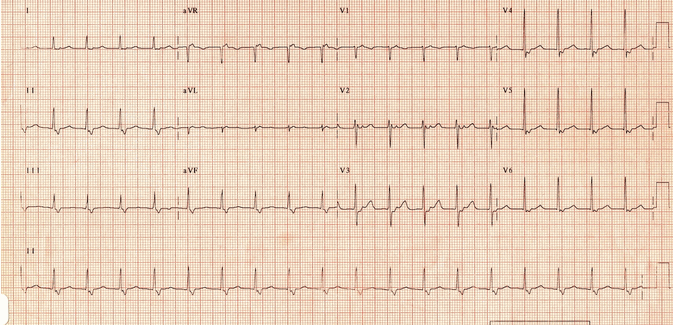
AVNRT nhanh-chậm (không phổ biến):
Nhịp tim nhanh phức bộ hẹp ~ 120 bpm.
Sóng P ngược dòng có thể nhìn thấy sau mỗi QRS - rõ nhất trong V2 - 3.
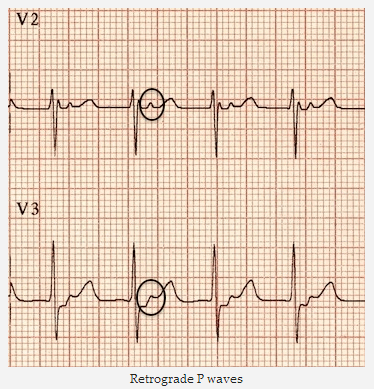
Sóng P ngược
Ví dụ 4b
Cùng một bệnh nhân AVNRT:
Nhịp xoang.
Sóng P ngược đã biến mất.
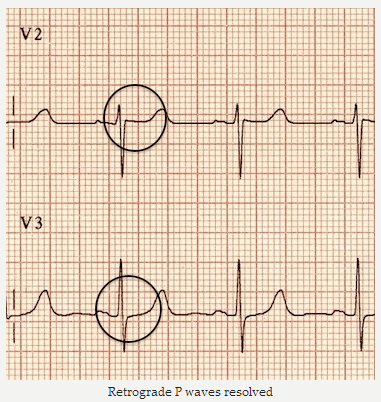
Sóng P ngược đã được giải quyết
Ví dụ 5a
AVNRT nhanh-chậm:
Nhịp tim nhanh phức bộ hẹp ~ 135 bpm.
Sóng P ngược dòng sau mỗi QRS - thẳng đứng trong aVR và V1; đảo ngược trong II, III và aVL.
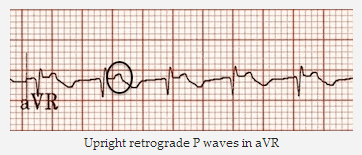
Sóng P thẳng ngược dòng trong aVR
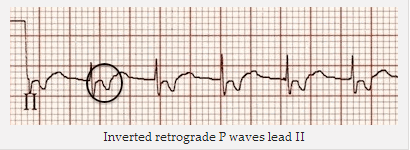
Sóng P ngược trong DII
Ví dụ 5b
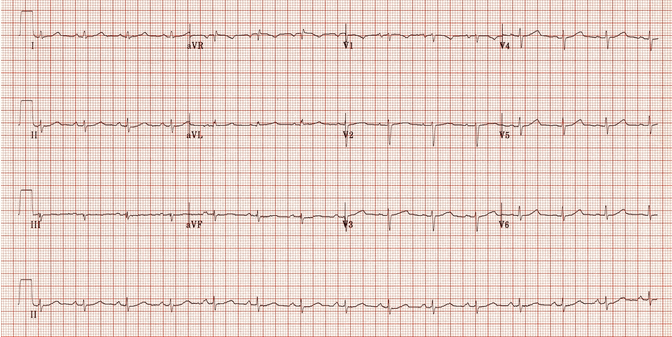
Cùng một bệnh nhân AVNRT:
Nhịp xoang.
Sóng P ngược đã biến mất.
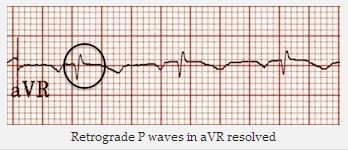
Sóng P ngược trong aVR đã được giải quyết
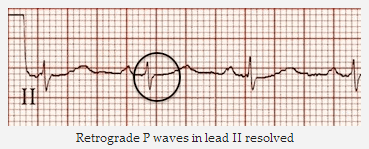
Sóng P ngược trong DII đã được giải quyết
Ví dụ 6a
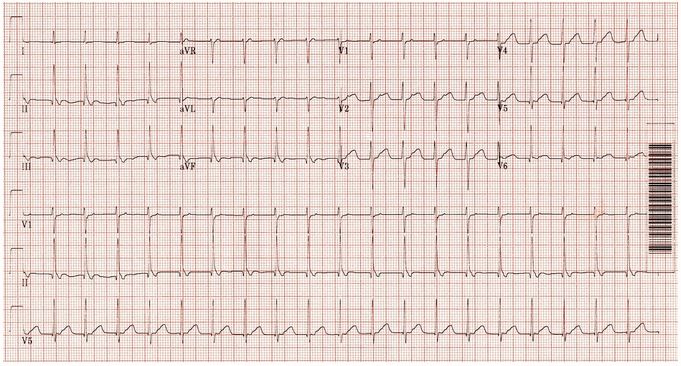
AVNRT nhanh-chậm:
Nhịp tim nhanh phức bộ hẹp ~ 125 bpm.
Sóng P ngược theo từng QRS: thẳng đứng trong V1 - 3; đảo ngược trong II, III, aVF.
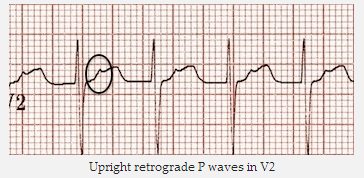
Sóng P thẳng ngược dòng trong V2
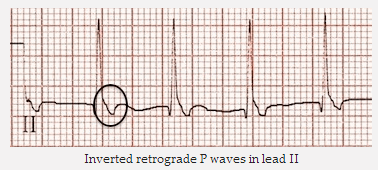
Sóng P ngược ngược trong DII
Ví dụ 6b
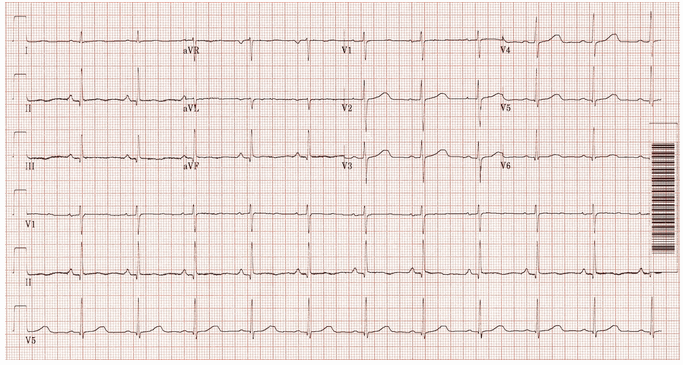
Cùng một bệnh nhân AVNRT:
Nhịp xoang.
Sóng P ngược đã biến mất.
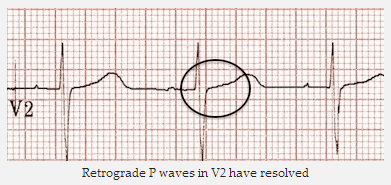
Sóng P ngược trong V2 đã được giải quyết
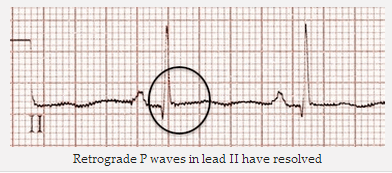
Sóng P ngược trong DII đã được giải quyết
Ví dụ 7
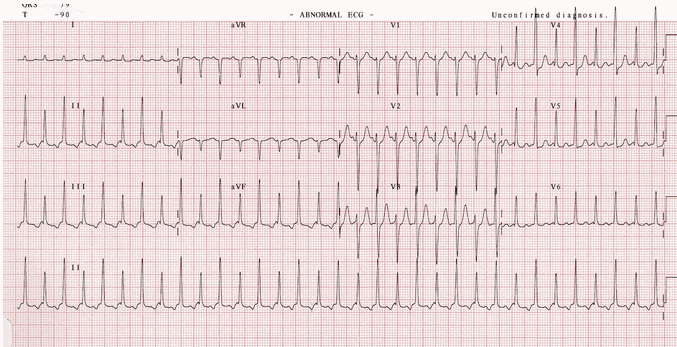
SVT với QRS so le:
Nhịp tim nhanh phức bộ hẹp ~ 215 bpm.
Sóng P ngược dòng có thể nhìn thấy trước mỗi QRS (thẳng đứng trong V1, đảo ngược trong DII).
Có một nhịp đến làm thay đổi biên độ QRS mà không có bằng chứng về điện thế thấp (= QRS alternans).
Khoảng PR là ~ 120 mili giây, vì vậy đây có thể là một trong nhịp tim nhanh nhĩ mức thấp hoặc có thể là một AVNRT với một khoảng thời gian RP dài (tức là hoặc giống nhanh chậm hoặc chậm-chậm).
Bài viết cùng chuyên mục
Điện tâm đồ chẩn đoán vùng chuyển tiếp lệch trái (sóng R tiến triển kém) (PRWP)
Nguyên nhân MI trước vách từ trước, phì đại thất trái, vị trí đạo trình không chính xác, bệnh cơ tim giãn.
Điện tâm đồ bệnh cơ tim Tako Tsubo
Sự đột biến bất ngờ cathecholamines, là nguyên nhân thống nhất, nhưng lý do tại sao điều này gây ra sự đột biến bất thường vận động thành tim.
Điện tâm đồ chẩn đoán phì đại giãn to tâm thất phải
Các đạo trình thành dưới, DII, DIII, aVF, thường rõ rệt nhất trong DIII, vì nó sang phải, và đối diện nhất.
Điện tâm đồ chẩn đoán hiệu lực của digoxin
Rút ngắn thời gian trơ tâm nhĩ, và tâm thất, tạo ra khoảng QT ngắn, với những bất thường tái cực thứ phát, ảnh hưởng đến các phân đoạn ST, sóng T và sóng U.
Điện tâm đồ chẩn đoán quá liều Carbamazepine (TCA)
Có bằng chứng điện tâm đồ phong tỏa kênh natri nhanh: Lưu ý việc mở rộng QRS (135 ms), block AV cấp 1 (PR 240ms) và sóng R nhỏ trong aVR.
Điện tâm đồ chẩn đoán ngoại tâm thu bộ nối (PJC)
Co thắt sớm được phân loại theo nguồn gốc của nó, nhĩ, bộ nối, hoặc tâm thất, những phát sinh từ khu vực của nút nhĩ thất.
Điện tâm đồ chẩn đoán tăng Kali máu
Tăng kali máu dần dần xấu đi dẫn đến ức chế xung của nút xoang và giảm dẫn truyền nút nhĩ thất và His-Purkinje hệ thống, dẫn đến chậm nhịp tim và block dẫn truyền và cuối cùng là ngừng tim.
Điện tâm đồ chẩn đoán nhịp tổng hợp
Nó chỉ ra có hai tiêu điểm của các tế bào tạo nhịp phát xung cùng một lúc, một xung nhịp trên thất, và xung nhịp tim thất cạnh tranh.
Phân biệt nhịp tim nhanh thất (VT) và nhịp nhanh kịch phát trên thất (SVT) dẫn truyền lệch hướng
Sự khác biệt quan trọng nhất là liệu các nhịp điệu là tâm thất (VT) hoặc trên thất, SVT với dị thường dẫn truyền, vì điều này sẽ ảnh hưởng đáng kể cách quản lý bệnh nhân.
Điện tâm đồ rung thất
Kết quả rung thất giảm biên độ sóng kéo dài, từ VF thô ban đầu đến cuối cùng là bị tiến triển thành vô tâm thu do sự cạn kiệt dần năng lượng cơ tim.
Điện tâm đồ chẩn đoán nhịp thoát thất
Các tế bào điều hòa nhịp tim được tìm thấy tại các điểm khác nhau trên toàn hệ thống dẫn truyền, với mỗi nơi có khả năng độc lập duy trì nhịp tim. Tỷ lệ khử cực tự phát của các tế bào điều hòa nhịp tim giảm xuống.
Điện tâm đồ nhịp nhanh thất tự phát nhánh thất trái
Thường xảy ra ở những bệnh nhân khỏe mạnh trẻ, hầu hết các cơn nhịp nhanh xảy ra khi nghỉ ngơi, nhưng có thể được kích hoạt bởi tập thể dục.
Điện tâm đồ xác định tiêu chuẩn Sgarbossa (chẩn đoán AMI trong LBBB)
Nghịch hợp ST chênh lên hơn 5 mm trong đạo trình và QRS âm, điều này là nhạy cảm, nhưng không cụ thể đối với thiếu máu cục bộ.
Điện tâm đồ chẩn đoán block nhĩ thất (AV) cấp 1
Block nhĩ thất rõ ràng khoảng PR trên 300 ms, sóng P được ẩn trong các sóng T trước, không gây rối loạn huyết động, không có điều trị cụ thể cần thiết.
Sóng Delta của hội chứng WPW điện tâm đồ
Khoảng thời gian PR ngắn dưới 120ms, phức bộ QRS rộng trên 100ms, một nét nhỏ chắp nối đến phức bộ QRS là sóng delta.
Các khoảng thời gian QT của điện tâm đồ
Phương pháp đánh chặn độ dốc tối đa xác định sự kết thúc của sóng T như đánh chặn giữa đường đẳng điện với các ốp thông qua xuống độ dốc tối đa của sóng T (trái).
Điện tâm đồ chẩn đoán hạ thân nhiệt
Nhịp tim chậm, sóng Osborne, kéo dài khoảng PR, QRS và QT, hình giả run rẩy, nhịp thất lạc chỗ, ngừng tim do VT, VF hoặc suy tâm thu.
Điện tâm đồ chẩn đoán bệnh cơ tim giãn (DCM)
Các bất thường điện tâm đồ phổ biến nhất là những liên quan với tâm nhĩ và tâm thất phì đại - thông thường, thay đổi được nhìn thấy nhưng có thể là dấu hiệu của phì đại hai nhĩ hoặc hai thất.
Điện tâm đồ xác định thời gian tới đỉnh sóng R (RWPT)
Thời gian từ khi bắt đầu của sóng Q, hoặc R đến đỉnh cao của sóng R, trong đạo trinh bên aVL, V5, V6.
Điện tâm đồ chẩn đoán nhịp nhanh nhĩ (PAT)
Nhịp tim nhanh nhĩ là một hình thức của nhịp tim nhanh trên thất, có nguồn gốc trong tâm nhĩ nhưng bên ngoài nút xoang. Cả hai rung tâm nhĩ và nhịp tim nhanh nhĩ đa ổ là loại hình cụ thể của nhịp tim nhanh nhĩ.
Điện tâm đồ chẩn đoán nhồi máu cơ tim thành bên (STEMI)
MI thành bên mở rộng ra phía trước, bên dưới hoặc sau cho thấy một vùng lớn hơn của cơ tim, có nguy cơ với tiên lượng xấu.
Hình ảnh chuyển động giả trên điện tâm đồ
Hình ảnh chuyển động giả do rung hoặc run có thể che khuất các dạng sóng của điện tâm đồ hoặc mô phỏng bệnh lý, làm cho việc giải thích ECG khó khăn.
Các khoảng thời gian PR của điện tâm đồ
PR khoảng nhỏ hơn 120 ms cho thấy tiền kích thích, sự hiện diện của con đường phụ giữa tâm nhĩ và tâm thất, hoặc nhịp nút AV.
Điện tâm đồ chẩn đoán bệnh phổi tắc nghẽn mãn tinh (COPD)
Do cấu trúc cố định của tim với các mạch máu lớn, tim xoay chiều kim đồng hồ trong mặt phẳng ngang, với chuyển động tâm thất phải ra trước.
Điện tâm đồ chẩn đoán kéo dài thời gian đỉnh sóng R (RWPT)
Đại diện cho thời gian thực hiện kích thích dẫn truyền, từ trong tim với bề mặt màng ngoài tim, của tâm thất trái.
