- Trang chủ
- Sách y học
- Thực hành chẩn đoán điện tâm đồ bệnh lý
- Điện tâm đồ chẩn đoán cuồng động nhĩ (flutter)
Điện tâm đồ chẩn đoán cuồng động nhĩ (flutter)
Cuồng động nhĩ với dẫn 1:01 có thể xảy ra do kích thích giao cảm hoặc sự hiện diện của một con đường phụ (đặc biệt là nếu tác nhân block nút AV được quản lý cho bệnh nhân WPW).
Biên tập viên: Trần Tiến Phong
Đánh giá: Trần Trà My, Trần Phương Phương
Cuồng động nhĩ là một loại nhịp tim nhanh trên thất gây ra bởi một vòng tái nhập trong tâm nhĩ phải.
Kết quả vòng tái nhập trong một tần số nhĩ 200 - 400 bpm (thường là 300/phút).
Tần số thất được xác định bởi khả năng dẫn AV - thường được gọi là "mức độ block AV" (chú ý: điều này là hơi gây nhầm lẫn khi block AV là một phản ứng sinh lý với tần số nhĩ nhanh, những bệnh nhân này thường không có bằng chứng về block AV khi nhịp tim bình thường).
Khả năng dẫn AV phổ biến là 2:1 - tức là tỷ lệ thất bằng một nửa tỷ lệ nhĩ (= 150 phút).
Block AV mức độ cao hơn có thể xảy ra - thường là do thuốc hoặc bệnh tim tiềm ẩn - kết quả là tỷ lệ tâm thất thấp, ví dụ như block 3:01 hoặc 4:01.
Cuồng động nhĩ với dẫn 1:01 có thể xảy ra do kích thích giao cảm hoặc sự hiện diện của một con đường phụ (đặc biệt là nếu tác nhân block nút AV được quản lý cho bệnh nhân WPW).
Cuồng động nhĩ với dẫn 1:01 có liên quan đến sự mất ổn định huyết động nặng và tiến triển đến rung thất.
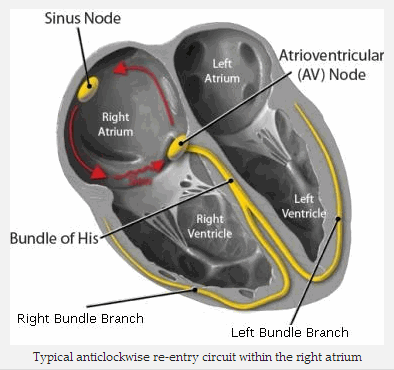
Vòng vào lại ngược chiều kim đồng hồ trong tâm nhĩ phải
Phân loại
Phân loại mới nhất của cuồng động nhĩ, được dựa trên nhận dạng giải phẫu và hướng của vòng vào lại, như mô tả dưới đây.
Flutter nhĩ điển hình (thông thường, hoặc Flutter nhĩ loại 1)
Liên quan đến tĩnh mạch chủ dưới - eo ba lá trong vòng vào lại. Có thể được tiếp tục phân loại dựa trên sự điều khiển vòng vào lại:
Vào lại ngược chiều kim đồng
Hình thức phổ biến nhất của tâm nhĩ rung 90% trường hợp điển hình.
Sóng rung động dương trong V1.
Sóng rung động âm trong đạo trình II, III, aVF.
Vào lại cùng chiều kim đồng hồ (Flutter nhĩ đảo ngược điển hình)
Sóng rung động âm rộng trong V1.
Sóng rung động dương trong đạo trình II, III, aVF.
Tâm nhĩ rung không điển hình (không phổ biến, hoặc Flutter nhĩ loại II)
Không thực hiện đầy đủ các tiêu chí cho một trong hai loại rung tâm nhĩ điển hình.
Thường gắn liền với tần số tâm nhĩ cao hơn và nhịp điệu ổn định.
Ít tuân theo điều trị bằng cắt bỏ.
Các tính năng điện tâm đồ
Nhịp điệu thường xuyên trong sự hiện diện của khối AV cố định.
Tần số thất ~ 150 bpm trong sự hiện diện của block AV 2:01.
Các sóng rung / 'hình răng cưa’ nhìn thấy tốt nhất trong đạo trình II, III, aVF và V1.
Hình thái sóng rung động tùy thuộc vào loại rung tâm nhĩ.
QRS < 120 mili giây trừ khi block nhánh, đường phụ, hoặc tốc độ dẫn truyền bất thường có liên quan.
Block AV rộng sẽ gây ra một nhịp điệu bất thường.
Vắng mặt đường đẳng điện.
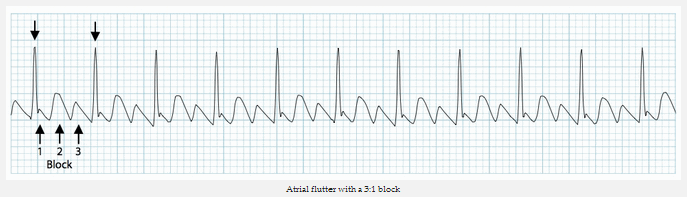
Rung tâm nhĩ với block AV 03:01
Ý nghĩa lâm sàng
Cuồng động nhĩ có liên quan chặt chẽ với rung tâm nhĩ ở cả hai nguyên nhân và triệu chứng.
Cuồng động nhĩ thường là kịch phát nhưng có thể là mãn tính (trong trường hợp này có thể dẫn đến bệnh cơ tim phụ thuộc nhịp nhanh).
Triệu chứng của cuồng nhĩ có thể bao gồm chóng mặt, đánh trống ngực, khó thở và đau ngực.
Điều trị cấp cứu cuồng động nhĩ bao gồm liên quan đến tốc độ hoặc kiểm soát nhịp (kiểm soát nhịp điệu có nhiều khả năng thành công).
Chữa bệnh lâu dài đòi hỏi phải cắt bỏ eo ba lá để làm gián đoạn vòng vào lại.
Thủ thuật Handy
Cuồng động nhĩ cần được xem xét trong tất cả nhịp tim nhanh phức bộ hẹp thường xuyên với tần số thất ~ 150 bpm.
Thao tác phế vị có thể giúp phân biệt nhịp tim nhanh xoang từ cuồng động nhĩ. Trong cuồng động nhĩ, thao tác phế vị có thể không có hiệu quả hoặc kết quả là giảm nhanh chóng tần số cuồng nhĩ (sóng rung) cho phép nhìn thấy dễ dàng hơn.
Trong rung nhĩ với block biến khoảng cách RR sẽ là bội số của nhau không giống như rung nhĩ trong đó không có mối quan hệ tồn tại, ví dụ như giả định tần số nhĩ 300bpm khoảng cách RR trong block 2:1 là 400ms, trong block 3:1 là 600ms, trong block 4: 1 là 800ms.
Sóng rung động có thể dễ dàng đánh giá bằng cách chuyển ngược điện tâm đồ.
Ví dụ ECG
Ví dụ 1
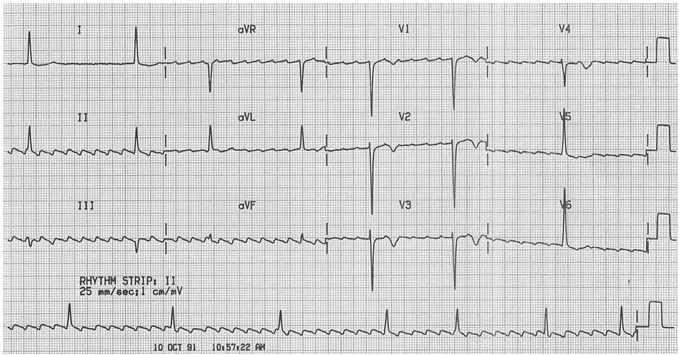
Cuồng động nhĩ với block thay đổi:
Sóng rung rõ ràng - đó là "răng cưa" rõ ràng nhất trong II, III, aVF và V1.
Hình thái học là điển hình cho vòa lại ngược chiều kim đồng - những con sóng rung động đi lên trong V1, đi xuống trong DII.
Có một mối quan hệ khác nhau giữa các sóng rung động và QRS (block AV thay đổi).
Tần số thất tương đối chậm cho thấy điều trị với thuốc chặn nút AV.
Ví dụ 2
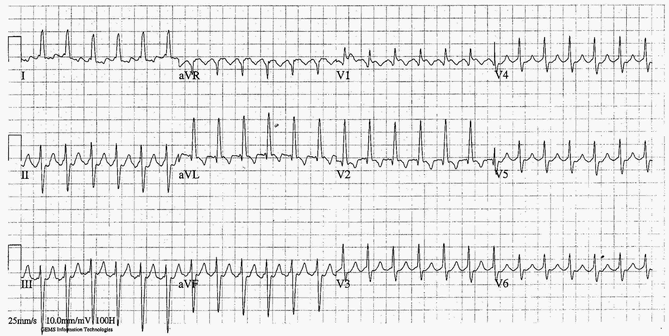
Cuồng động nhĩ với block 2:01:
Nhịp tim nhanh phức bộ hẹp 150 bpm.
Không có sóng P.
Đường cơ sở răng cưa trong V1 với sóng rung động có thể nhìn thấy 300 bpm.
Ở những nơi khác, sóng rung động được giấu trong những sóng T và QRS.
Nhịp thất là 150 bpm với rung động này là block 2:1.
Chú ý. Sóng chập chờn thường rất khó nhìn thấy khi block AV 2:01 có mặt.
Ghi nhớ
Nghi ngờ cuồng nhĩ với block AV 2:1 bất cứ khi nào có một nhịp tim nhanh phức bộ hẹp thường xuyên ở mức 150 bpm - đặc biệt khi tỷ lệ này rất phù hợp.
Ngược lại, tỷ lệ trong nhịp tim nhanh xoang thường thay đổi chút ít từ nhịp đến nhịp, trong khi trong AVNRT / AVRT tỷ lệ thường nhanh hơn (170 - 250 bpm).
Để biết sự khác biệt giữa các nhịp điệu, hãy thử một số thao tác phế vị hoặc cho một liều thử nghiệm của adenosine - AVNRT / AVRT thường sẽ trở lại nhịp xoang, trong khi hạn chế tốc độ thất sẽ chỉ ra nhịp nhĩ cơ bản trong nhịp nhanh xoang và rung tâm nhĩ.
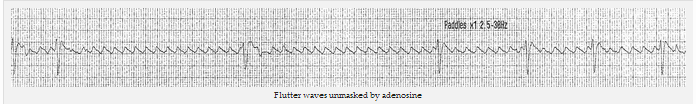
Sóng rung được chỉ ra bởi adenosine
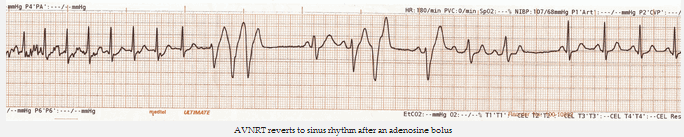
AVNRT trở về với nhịp xoang sau một liều bolus adenosine
Ví dụ 3
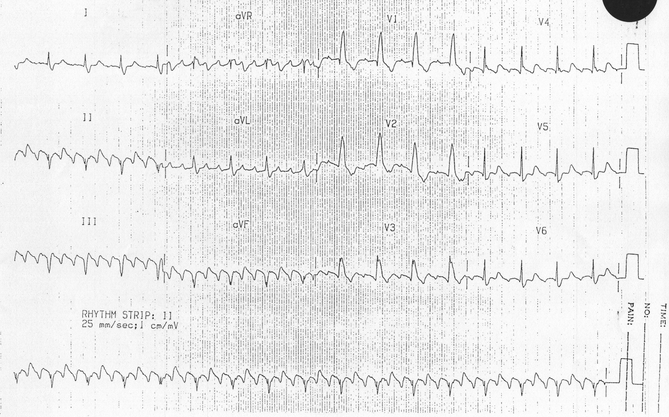
Cuồng động nhĩ với block AV 03:01:
Sóng rung động âm xuống ~ 300bpm nhìn thấy tốt nhất trong các chuyển đạo thành dưới DII, III, aVF (= ngược chiều kim đồng hồ).
Có một mối quan hệ 03:01 giữa các sóng rung động và các phức bộ QRS, dẫn đến tỷ lệ thất 100 bpm.
Ví dụ 4
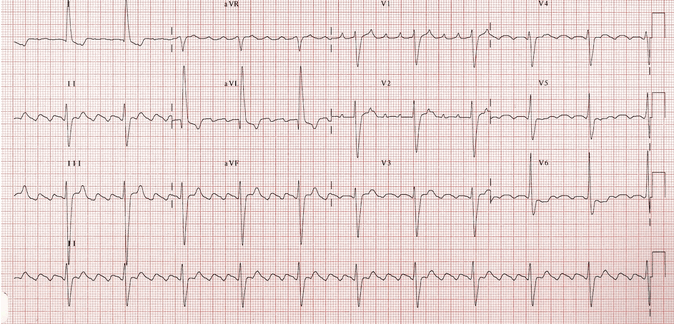
Cuồng động nhĩ với block AV 04:01
Sóng rung động có thể nhìn thấy với tốc độ ~ 260 bpm.
Thẳng đứng trong V1 - 2, đảo ngược trong II, III, aVF (= ngược chiều kim đồng hồ).
Có một mối quan hệ 04:01 giữa các sóng rung động và QRS, dẫn đến tỷ lệ thất ~ 65 bpm.
Ví dụ 5
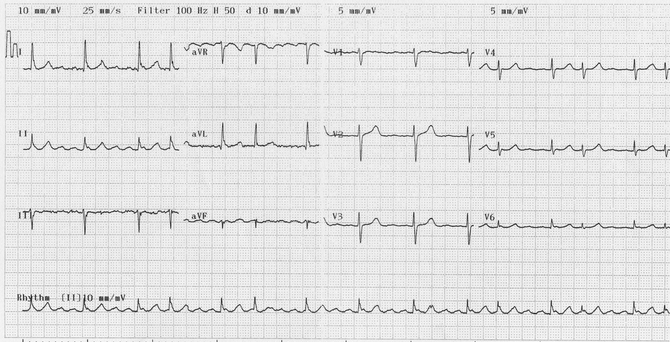
Cuồng động nhĩ với block thay đổi (chiều kim đồng hồ):
Sóng rung động dương trong DII cho thấy sự hiện diện của vào lại cùng chiều kim đồng hồ (= biến thể phổ biến).
Ví dụ 6
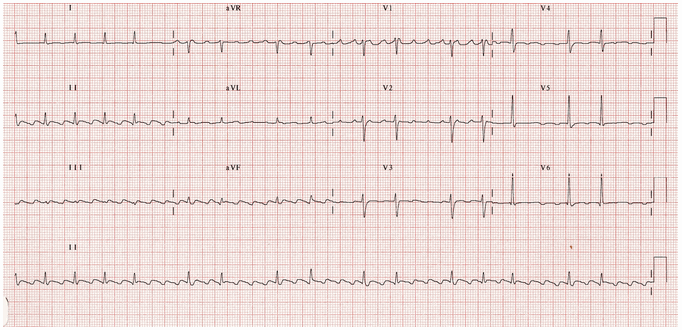
Cuồng động nhĩ với block AV thay đổi:
Điện tâm đồ rung động với block thay đổi và hình thái ngược chiều kim đồng điển hình.
Bài viết cùng chuyên mục
Điện tâm đồ chẩn đoán phì đại giãn to tâm thất phải
Các đạo trình thành dưới, DII, DIII, aVF, thường rõ rệt nhất trong DIII, vì nó sang phải, và đối diện nhất.
Điện tâm đồ chẩn đoán nhồi máu cơ tim thất phải (RVMI)
Đạo trình hữu ích nhất là V4R, thu được bằng cách đặt các điện cực V4, trong khoang liên sườn phải thứ 5 trên đường giữa đòn phải.
Các hội chứng điện tâm đồ trong tim mạch
Chủ yếu sóng delta và phức bộ QRS âm trong V1 và V2 và trở nên dương trong quá trình chuyển đổi đến các đạo trình thành bên giống như LBBB.
Điện tâm đồ chẩn đoán ngộ độc ức chế beta và chặn kênh calci
Độc tính propranolol, có liên quan với QRS rộng, và sóng R dương, trong aVR, báo trước sự khởi đầu của tình trạng hôn mê, co giật, tụt huyết áp và loạn nhịp thất.
Hình ảnh chuyển động giả trên điện tâm đồ
Hình ảnh chuyển động giả do rung hoặc run có thể che khuất các dạng sóng của điện tâm đồ hoặc mô phỏng bệnh lý, làm cho việc giải thích ECG khó khăn.
Điện tâm đồ chẩn đoán phì đại tâm thất trái (LVH)
Thường được sử dụng nhất là tiêu chí Sokolov Lyon, độ sâu sóng S ở V1 và chiều cao sóng R cao nhất trong V5 và V6 lớn hơn 35 mm.
Điện tâm đồ nhịp nhanh xoang
Với nhịp tim rất nhanh các sóng P có thể ẩn trong sóng T, tạo ra một diện mạo cái bướu,, nguyên nhân do tập thể dục, đau, lo âu
Điện tâm đồ chẩn đoán block nhánh trái sau (LPFB)
Xung động lan truyền đạo trình dưới, chậm hơn bình thường, dẫn đến tăng thời gian đỉnh sóng R trong aVF.
Điện tâm đồ chẩn đoán nhịp nhanh đường ra thất phải (RVOT)
Nhịp tim hơn 100 lần mỗi phút, QRS lớn hơn 120 mili giây, hình thái học LBBB, trục điện tim sang phải, xuống dưới.
Điện tâm đồ loạn nhịp xoang
Tỷ lệ rối loạn nhịp xoang giảm dần theo tuổi, có lẽ do giảm liên quan tính căng xoang cảnh đến tuổi, và nhận cảm áp nhạy phản xạ.
Điện tâm đồ chẩn đoán hạ Kali máu
Sóng U nổi bật, nhìn thấy tốt nhất trong các đạo trình trước tim, rõ ràng khoảng QT kéo dài do sự kết hợp giữa T và U, bằng khoảng thời gian dài QU.
Điện tâm đồ chẩn đoán thiếu máu cục bộ cơ tim
ST chệnh xuống đi ngang hoặc downsloping lớn hơn 0,5 mm tại điểm J trong lớn hơn 2 đạo trình tiếp giáp chỉ ra thiếu máu cục bộ cơ tim.
Điện tâm đồ chẩn đoán nhịp nhanh thất đa hình (PVT) và xoắn đỉnh (TDP)
Xoắn đỉnh là một hình thức cụ thể của nhịp nhanh thất đa hình, xảy ra trong bối cảnh QT kéo dài, phức bộ QRS xoắn.
Điện tâm đồ chẩn đoán nhịp bộ nối gia tốc (nhanh bộ nối)
Nhịp tim nhanh bộ nối tự động tthường không đáp ứng với thao tác phế vị - có thể một số chậm lại tạm thời của tần số thất nhưng đổi trở lại nhịp xoang sẽ không xảy ra.
Điện tâm đồ chẩn đoán phì đại (dày) tâm nhĩ phải
Nguyên nhân chính là tăng áp động mạch phổi do: Bệnh phổi mãn tính (cor pulmonale). Hẹp van ba lá. Bệnh tim bẩm sinh (hẹp động mạch phổi, tứ chứng Fallot). Tăng huyết áp phổi tiểu học.
Điện tâm đồ chẩn đoán tăng Kali máu
Tăng kali máu dần dần xấu đi dẫn đến ức chế xung của nút xoang và giảm dẫn truyền nút nhĩ thất và His-Purkinje hệ thống, dẫn đến chậm nhịp tim và block dẫn truyền và cuối cùng là ngừng tim.
Các dạng hình thái phức bộ QRS của điện tâm đồ
(Trà My - Phương Phương) Phức hợp rộng (QRS > 100 ms) có thể nguồn gốc là thất, hoặc có thể là do dẫn truyền sai của phức bộ trên thất (ví dụ như do block nhánh, tăng kali máu hoặc phong tỏa kênh natri).
Điện tâm đồ chẩn đoán tim bên phải (Dextrocardia)
Trong DI: đảo ngược tất cả các sóng và phức bộ, hay còn gọi là 'đảo ngược toàn bộ" (đảo ngược sóng P, QRS âm, đảo ngược sóng T) Vắng mặt tiến triển sóng R trong các chuyển đạo ngực (sóng S chiếm ưu thế trong suốt các chuyển đạo).
Điện tâm đồ chẩn đoán nhồi máu cơ tim thành bên (STEMI)
MI thành bên mở rộng ra phía trước, bên dưới hoặc sau cho thấy một vùng lớn hơn của cơ tim, có nguy cơ với tiên lượng xấu.
Các dạng sóng T của điện tâm đồ
Sóng T rộng, không đối xứng có đỉnh, hay hyperacute được nhìn thấy ST cao, trong giai đoạn đầu của MI, và thường đi trước sự xuất hiện của ST chênh lên.
Điện tâm đồ chẩn đoán bệnh cơ tim giãn (DCM)
Các bất thường điện tâm đồ phổ biến nhất là những liên quan với tâm nhĩ và tâm thất phì đại - thông thường, thay đổi được nhìn thấy nhưng có thể là dấu hiệu của phì đại hai nhĩ hoặc hai thất.
Điều hòa tạo nhịp tim: bản mẫu bình thường
Code máy tạo nhịp tim đã được sửa đổi vào năm 2002, mặc dù nhiều sách giáo khoa vẫn sử dụng phiên bản trước đó từ năm 1987.
Điện tâm đồ chẩn đoán phình vách thất trái
Hình ảnh ST chênh lên ở thành trước, cộng với sóng Q bệnh lý có độ nhạy, và độ đặc hiệu để chẩn đoán phình tâm thất.
Điện tâm đồ chẩn đoán vùng chuyển tiếp lệch trái (sóng R tiến triển kém) (PRWP)
Nguyên nhân MI trước vách từ trước, phì đại thất trái, vị trí đạo trình không chính xác, bệnh cơ tim giãn.
Điện tâm đồ chẩn đoán hạ Calci máu
Hạ calci máu gây QTc kéo dài chủ yếu là do kéo dài đoạn ST, sóng T thường không thay đổi, loạn nhịp không phổ biến.
