- Trang chủ
- Sách y học
- Thực hành chẩn đoán điện tâm đồ bệnh lý
- Điện tâm đồ chẩn đoán bệnh cơ tim phì đại (HCM)
Điện tâm đồ chẩn đoán bệnh cơ tim phì đại (HCM)
Bất thường chủ yếu liên quan với HCM là phì đại thất trái (LVH), xảy ra trong trường hợp không có bất kỳ kích thích kích động như cao huyết áp hoặc hẹp động mạch chủ.
Biên tập viên: Trần Tiến Phong
Đánh giá: Trần Trà My, Trần Phương Phương
Giới thiệu
Bệnh cơ tim phì đại (HCM) là một trong những rối loạn tim mạch di truyền thường gặp nhất (ảnh hưởng đến ~ 1 trong 500 người) và là một trong số nguyên nhân gây ra cái chết tim đột ngột trong vận động viên trẻ. Tỷ lệ tử vong hàng năm ước tính ở mức 1 - 2%.
Nó là một rối loạn không đồng nhất, được tạo ra bởi những đột biến trong nhiều gen mã hóa cho protein sarcomeric (ví dụ như beta-myosin chuỗi nặng, troponin T). Thừa kế chủ yếu là tính trạng trội, với thâm nhập biến đổi. Hơn 150 đột biến đã được xác định, điều này giải thích sự thay đổi trong các kiểu hình lâm sàng.
Bất thường chủ yếu liên quan với HCM là phì đại thất trái (LVH), xảy ra trong trường hợp không có bất kỳ kích thích kích động như cao huyết áp hoặc hẹp động mạch chủ. Mức độ và phân bố LVH có thể thay đổi: phì đại nhẹ (13 - 15 mm) hoặc dày cơ tim nhiều (30 - 60 mm) có thể được nhìn thấy.
Mô hình thường gặp nhất là dày không đối xứng của vách ngăn phía trước (= phì đại vách ngăn không đối xứng). Mô hình này là cổ điển kết hợp với di chuyển ra trước kỳ tâm thu (SAM) của van hai lá và tắc nghẽn đường ra thất trái (LVOT). Tuy nhiên, trong đa số trường hợp (75%), HCM không liên quan đến tắc nghẽn LVOT (vì thế mà thay đổi tên từ HOCM thành HCM).
Mô hình ít phổ biến khác của LVH bao gồm phì đại đồng tâm (20% các trường hợp) và phì đại đỉnh (10%).
Sinh lý bệnh và tính năng lâm sàng
Các quy trình sau đây phải chịu trách nhiệm về những biểu hiện lâm sàng của HCM:
Tắc nghẽn động của LVOT.
Rối loạn chức năng tâm trương thất trái do suy thư giãn và làm đầy cứng và nở to tâm thất trái (thường gắn liền với tăng áp lực đổ đầy).
Bất thường thành trong động mạch vành với những bức thành dày và lòng ống thu hẹp.
Kiến trúc tâm thất trái hỗn loạn vô tổ chức ("tình trạng hỗn loạn di động") khuynh hướng dẫn truyền bất thường của các xung điện và do đó phục vụ như một chất nền cho arrhythmogenesis.
Những biểu hiện trong các triệu chứng lâm sàng:
Ngất gắng sức hoặc tiền ngất - đây là triệu chứng đáng lo ngại nhất, cho thấy tắc nghẽn LVOT động ± loạn nhịp thất, với khả năng đột tử do tim.
Các triệu chứng của tắc nghẽn phổi (ví dụ như khó thở gắng sức, mệt mỏi, khó thở khi nằm, khó thở kịch phát về đêm) do rối loạn chức năng thất trái.
Đau ngực - có thể là đau thắt ngực điển hình do nhu cầu tăng (thành cơ tim dày hơn) và giảm cung cấp (động mạch vành bất thường).
Đánh trống ngực do loạn nhịp trên thất hoặc tâm thất.
Các bất thường điện tâm đồ
Thất trái phì làm tăng điện áp đạo trình trước tim và đoạn ST không đặc hiệu và các bất thường sóng T.
Phì đại vách ngăn không đối xứng tạo ra sóng Q sâu, hẹp ("giống như dao găm ") trong các đạo trình bên (V5 - 6, I, aVL) và dưới (II, III, aVF). Đây có thể giả nhồi máu cơ tim từ trước, mặc dù hình thái soáng Q khác nhau: sóng Q nhồi máu thường > 40 ms trong khi sóng Q vách ngăn trong HCM < 40 ms. Sóng Q thành bên phổ biến hơn sóng Q thành dưới trong HCM.
Rối loạn chức năng tâm trương thất trái có thể dẫn đến phì đại tâm nhĩ, có dấu hiệu phì đại tâm nhĩ trái ("P mitrale") trên điện tâm đồ.
Có một mối liên hệ giữa HCM và hội chứng Wolff-Parkinson-White (WPW): tính năng ECG của WPW đã được nhìn thấy trong 33% bệnh nhân HCM trong một nghiên cứu. Ít nhất một đột biến di truyền đã được xác định liên kết với cả hai điều kiện.
Rung tâm nhĩ và loạn nhịp nhanh trên thất là phổ biến. Loạn nhịp thất (ví dụ VT) cũng xảy ra và có thể là một nguyên nhân gây ra cái chết đột ngột.
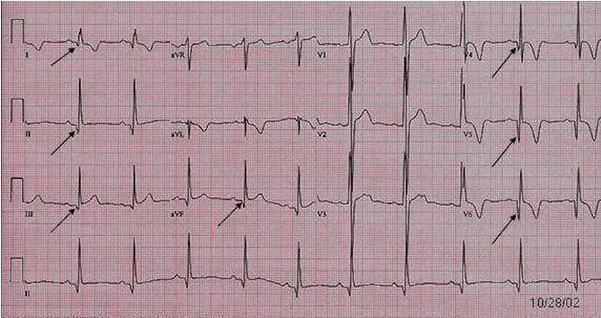
Sóng Q giống như hình dao găm
HCM mỏm tim
Hình thức này tương đối phổ biến của HCM được thấy thường xuyên nhất ở bệnh nhân Nhật Bản (13 - 25% của tất cả các trường hợp HCM tại Nhật Bản).
Phì đại mỏm tim của LV, gây ra cấu hình giống hình “pích” trong bài của khoang LV.
Điện tâm đồ cổ điển trong việc tìm kiếm đỉnh HCM là sóng T đảo ngược khổng lồ trong các đạo trình trước tim.
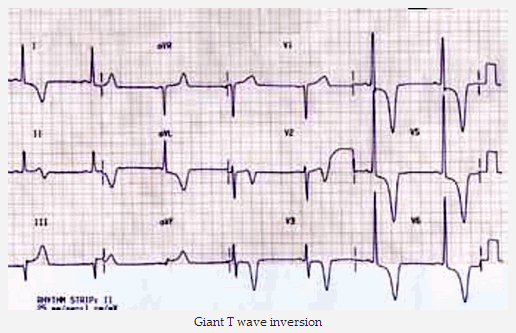
Sóng T đảo ngược khổng lồ
Tóm tắt tính năng của điện tâm đồ
Phì đại tâm nhĩ trái.
Phì đại thất trái có liên kết với đoạn ST / bất thường sóng T.
Sóng Q sâu, hẹp ("giống như dao găm ") của các chuyển đạo bên > chuyển đạo dưới.
Sóng T khổng lồ đảo ngược trong đạo trình trước tim trong đỉnh HCM.
Dấu hiệu WPW (PR ngắn, sóng delta).
Loạn nhịp: rung nhĩ, loạn nhịp nhanh trên thất, PAC, PVC, VT.
Ví dụ ECG
Ví dụ 1 - Phì đại vách ngăn không đối xứng
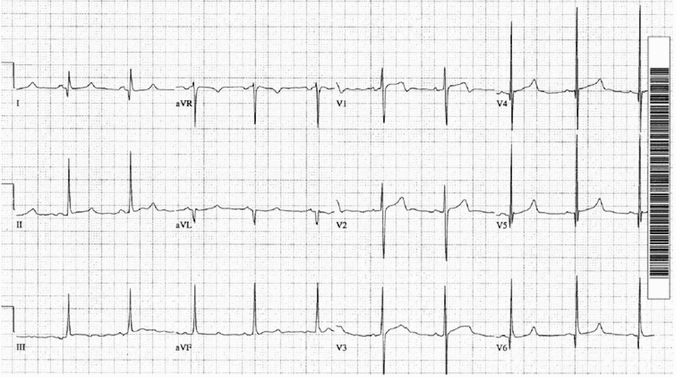
Hình cổ điển với bằng chứng phì đại vách HCM:
Tiêu chuẩn điện áp cho phì đại thất trái.
Sóng Q sâu hẹp < 40 ms, rộng trong các chuyển đạo thành bên DI, aVL và V5 - 6.
Ví dụ 2 - Phì đại vách ngăn không đối xứng
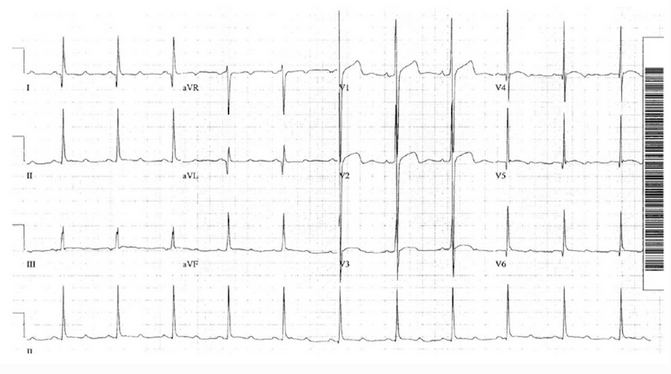
Một ví dụ khác của HCM cho thấy tính năng của phì đại vách ngăn:
Điện áp chuyển đạo trước tim lớn.
Sóng Q vách ngăn sâu, hẹp, nổi bật nhất trong DI và aVL, cũng thấy trong V5 - 6.
Ví dụ 3 - HCM mỏm tim
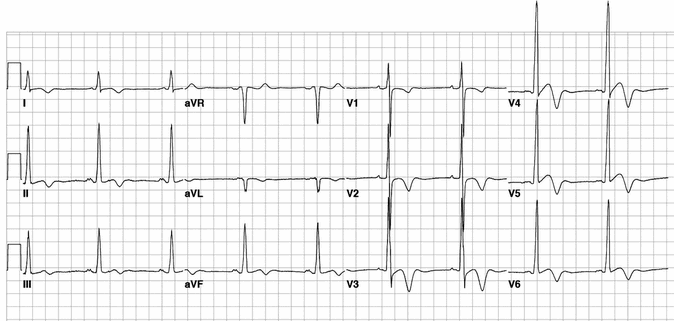
Điện tâm đồ này cho thấy các hình điển hình của đỉnh HCM:
Điện áp chuyển đạo trước lớn.
Sóng T đảo ngược khổng lồ trong các đạo trình trước tim.
Sóng T đảo ngược cũng được nhìn thấy trong các chuyển đạo thành dưới và thành bên.
Ví dụ 4 - HCM mỏm tim
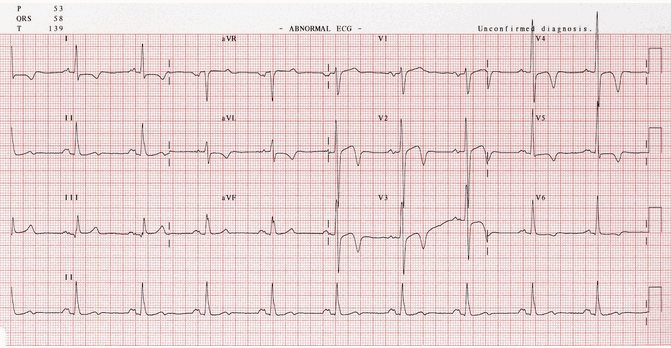
Một ví dụ khác của HCM mỏm tim:
Điện áp chuyển đạo trước tim lớn.
Sóng T sâu đảo ngược trong các đạo trình trước tim và bên cao..
Bài viết cùng chuyên mục
Các khoảng thời gian PR của điện tâm đồ
PR khoảng nhỏ hơn 120 ms cho thấy tiền kích thích, sự hiện diện của con đường phụ giữa tâm nhĩ và tâm thất, hoặc nhịp nút AV.
Điện tâm đồ chẩn đoán tái cực sớm lành tính (BER) (điển J cao)
Tái cực sớm lành tính (BER) là hình điện tâm đồ thường thấy người trẻ, bệnh nhân khỏe mạnh < 50 tuổi. Nó tạo ra ST chênh lên rộng có thể giống MI cấp hoặc viêm màng ngoài tim.
Các dạng đoạn PR của điện tâm đồ
Đoạn PR cao hoặc giảm xuống ở bệnh nhân nhồi máu cơ tim thiếu máu cục bộ tâm nhĩ hoặc kèm nhồi máu.
Điện tâm đồ chẩn đoán nhồi máu cơ tim kèm block nhánh trái (tiêu chuẩn Sgarbossa)
ST chênh lên trong đạo trình với phức bộ QRS âm, thay đổi này là nhạy cảm, nhưng không cụ thể đối với thiếu máu cục bộ.
Các dạng sóng P của điện tâm đồ
Bất thường tâm nhĩ có thể dễ dàng thấy nhất trong các chuyển đạo và chuyển đạo V1, sóng P là nổi bật nhất trong những chuyển đạo này.
Điện tâm đồ chẩn đoán tăng áp lực nội sọ (ICP)
Trong một số trường hợp, những bất thường điện tâm đồ có thể được kết hợp với bằng chứng siêu âm tim.
Điện tâm đồ chẩn đoán block nhánh phải (RBBB)
Kích hoạt thất phải bị trì hoãn, tạo ra sóng R thứ cấp trong các đạo trình trước tim phải, V1 đến 3, và sóng S rộng, móc của các đạo trình bên.
Điện tâm đồ chẩn đoán block nhánh trái sau (LPFB)
Xung động lan truyền đạo trình dưới, chậm hơn bình thường, dẫn đến tăng thời gian đỉnh sóng R trong aVF.
Các dạng đoạn ST của điện tâm đồ
Viêm màng ngoài tim gây ST chênh lõm với đoạn PR chênh xuống trong nhiều chuyển đạo - thường DI, II, III, aVF, aVL và V2 - 6. Có đối ứng ST chênh xuống và PR cao trong chuyển đạo aVR và V1.
Điện tâm đồ chẩn đoán điện thế so le (tràn dịch màng ngoài tim lớn)
Nguyên nhân quan trọng nhất là tràn dịch màng ngoài tim lớn, trong đó điện áp QRS xen kẽ là sản phẩm của tim đu đưa trong màng ngoài tim chứa đầy dịch lớn.
Điện tâm đồ chẩn đoán block nhĩ thất (AV) cấp 2 tỷ lệ cố định
Block nhĩ thất (AV) cấp 2 với một tỷ lệ cố định của sóng P / phức bộ QRS (ví dụ như 2:1, 3:1, 4:1). Block tỷ lệ nhất định có thể là hậu quả của một trong hai Mobitz I hoặc Mobitz II.
Vị trí đường dẫn điện cực điện tâm đồ
Điện cực gắn vào ngực và hoặc chi thay đổi điện áp nhỏ như sự khác biệt tiềm năng, được hoán đổi thành một dải hình ảnh.
Điện tâm đồ chẩn đoán nhịp nhanh nhĩ đa ổ (MAT)
Sự phát triển của MAT trong một bệnh cấp tính là một dấu hiệu tiên lượng xấu, kết hợp với tỷ lệ tử vong lớn trong bệnh viện.
Điện tâm đồ nhịp chậm xoang
Lưu ý nổi bật sóng U trong đạo trình trước tim, thường thấy ở nhịp tim chậm xoang, nguyên nhân do bình thường trong khi ngủ.
Điện tâm đồ chẩn đoán block nhĩ thất (AV) cấp 3 (hoàn toàn)
Bệnh nhân có block AV cấp ba có nguy cơ cao ngừng thất và đột tử do tim. Yêu cầu nhập viện khẩn cấp để theo dõi tim, tạo nhịp tạm thời và thường chèn máy tạo nhịp tim vĩnh viễn.
Điện tâm đồ chẩn đoán nhồi máu cơ tim thất phải (RVMI)
Đạo trình hữu ích nhất là V4R, thu được bằng cách đặt các điện cực V4, trong khoang liên sườn phải thứ 5 trên đường giữa đòn phải.
Điện tâm đồ chẩn đoán phì đại (dày) tâm nhĩ trái
LAE tạo ra sóng P rộng, nứt đôi hai đỉnh trong chuyển đạo DII (P mitrale ) và giãn rộng và giảm xuống phần cuối của sóng P trong V1.
Điện tâm đồ chẩn đoán block nhánh trái trước (LAFB)
Sự lan truyền xung đến các đạo trình bên trái chậm hơn bình thường, dẫn đến tăng thời gian đỉnh sóng R, thời gian từ khi khởi phát của QRS đến đỉnh cao của sóng R trong aVL.
Điện tâm đồ chẩn đoán hạ Calci máu
Hạ calci máu gây QTc kéo dài chủ yếu là do kéo dài đoạn ST, sóng T thường không thay đổi, loạn nhịp không phổ biến.
Điện tâm đồ chẩn đoán bệnh phổi tắc nghẽn mãn tinh (COPD)
Do cấu trúc cố định của tim với các mạch máu lớn, tim xoay chiều kim đồng hồ trong mặt phẳng ngang, với chuyển động tâm thất phải ra trước.
Điện tâm đồ nhịp nhanh xoang
Với nhịp tim rất nhanh các sóng P có thể ẩn trong sóng T, tạo ra một diện mạo cái bướu,, nguyên nhân do tập thể dục, đau, lo âu
Điện tâm đồ chẩn đoán cường giáp
Rung nhĩ được nhìn thấy lên đến 20 phần trăm bệnh nhân, nhiễm độc giáp nặng, cơn bão tuyến giáp, có thể tạo ra nhịp nhanh nhĩ.
Các hội chứng điện tâm đồ trong tim mạch
Chủ yếu sóng delta và phức bộ QRS âm trong V1 và V2 và trở nên dương trong quá trình chuyển đổi đến các đạo trình thành bên giống như LBBB.
Điện tâm đồ chẩn đoán mắc sai điện cực đổi chiều chuyển đạo chi (ECG)
Sự hiểu biết của tam giác Einthoven, và từ nguồn gốc chính xác của các chuyển đạo, sẽ giúp trong việc tìm hiểu các hình điện tâm đồ.
Điện tâm đồ chẩn đoán nhịp tự thất gia tốc (AIVR)
Phân ly Isorhythmic AV = Phân ly AV với xoang và phức bộ thất xảy ra ở tần số tương tự, trái ngược với block AV hoàn thành, nơi tần số nhĩ thường nhanh hơn so với tỷ lệ thất.
