- Trang chủ
- Sách y học
- Bài giảng sinh lý bệnh
- Shock: tiến triển và thoái triển của shock giảm khối lượng tuần hoàn
Shock: tiến triển và thoái triển của shock giảm khối lượng tuần hoàn
Nếu shock không đủ nghiêm trọng để chính nó gây ra sự tiến triển, cuối cùng sẽ hồi phục, nghĩa là các phản xạ giao cảm và các yếu tố khác đã bù đủ để ngăn chặn tuần hoàn suy giảm thêm.
Biên tập viên: Trần Tiến Phong
Đánh giá: Trần Trà My, Trần Phương Phương
Hình cho thấy một thí nghiệm chứng minh ảnh hưởng của các mức độ khác nhau của xuất huyết cấp tính đột ngột lên quá trình tiếp theo của áp lực động mạch. Các con vật được gây mê và chảy máu nhanh chóng cho đến khi áp lực động mạch của chúng giảm xuống mức khác nhau. Các động vật có áp suất giảm ngay lập tức xuống không thấp hơn 45 mm Hg (nhóm I, II và III) cuối cùng đều phục hồi; sự phục hồi xảy ra nhanh chóng nếu áp suất chỉ giảm nhẹ (nhóm I) nhưng xảy ra chậm nếu nó giảm gần như xuống mức 45 mm Hg (nhóm III). Khi áp suất động mạch giảm xuống dưới 45 mm Hg (nhóm IV, V và VI), tất cả các con vật đều chết, mặc dù nhiều con trong số chúng lơ lửng giữa sự sống và cái chết trong nhiều giờ trước khi hệ thống tuần hoàn suy thoái đến giai đoạn chết.
Thí nghiệm này chứng minh rằng hệ thống tuần hoàn có thể phục hồi miễn là mức độ xuất huyết không lớn hơn một lượng tới hạn nhất định. Vượt qua ngưỡng quan trọng này dù chỉ mất vài ml máu cũng tạo nên sự khác biệt cuối cùng giữa sự sống và cái chết. Do đó, tình trạng xuất huyết vượt quá mức nguy kịch nhất định khiến tình trạng shock trở nên nặng dần. Tức là, bản thân shock vẫn gây ra shock nhiều hơn, và tình trạng này trở thành một vòng luẩn quẩn, cuối cùng dẫn đến suy giảm hệ tuần hoàn và dẫn đến tử vong.
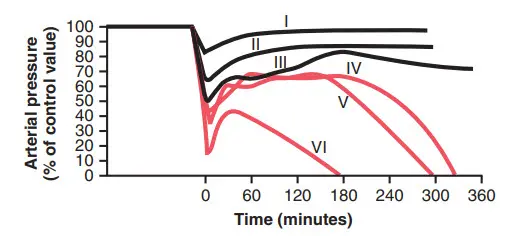
Hình. Thời gian diễn biến áp lực động mạch sau khi xuất huyết cấp tính ở các mức độ khác nhau. Mỗi đường cong thể hiện kết quả trung bình.
Shock hồi phục - shock bù
Nếu shock không đủ nghiêm trọng để chính nó gây ra sự tiến triển, người đó cuối cùng sẽ hồi phục. Do đó, shock ở mức độ này được gọi là shock hồi phục hoặc shock bù, nghĩa là các phản xạ giao cảm và các yếu tố khác đã bù đủ để ngăn chặn tuần hoàn suy giảm thêm.
Các yếu tố khiến một người hồi phục sau shock mức độ trung bình là tất cả các cơ chế kiểm soát phản hồi tuần hoàn nhằm đưa cung lượng tim và áp lực động mạch trở lại mức bình thường.
Chúng bao gồm những điều sau:
1. Phản xạ thụ thể cảm nhận, tạo ra kích thích giao cảm mạnh tuần hoàn.
2. Phản ứng thiếu máu cục bộ của hệ thần kinh trung ương, gây ra kích thích giao cảm mạnh hơn khắp cơ thể nhưng không được kích hoạt đáng kể cho đến khi áp lực động mạch giảm xuống dưới 50 mm Hg.
3. Sự căng thẳng ngược lại của hệ thống tuần hoàn được thư giãn, làm cho các mạch máu co lại với lượng máu giảm để lượng máu có sẵn đầy đủ hơn sẽ lấp đầy tuần hoàn.
4. Thận tăng tiết renin và hình thành angiotensin II, làm co tiểu động mạch ngoại vi và cũng gây giảm lượng nước và muối qua thận, cả hai đều giúp ngăn ngừa sự tiến triển của shock
5. Tăng tiết vasopressin (hormone chống bài niệu) của thùy sau tuyến yên, làm co các tiểu động mạch và tĩnh mạch ngoại vi và làm tăng khả năng giữ nước ở thận.
6. Tuỷ thượng thận tăng tiết epinephrine và norepinephrine, làm co các tiểu động mạch và tĩnh mạch ngoại vi và làm tăng nhịp tim.
7. Các cơ chế bù trừ giúp đưa thể tích máu trở lại bình thường, bao gồm hấp thụ một lượng lớn dịch từ đường ruột, hấp thụ dịch vào mao mạch máu từ các khoảng kẽ của cơ thể, bảo tồn nước và muối của thận, và tăng cảm giác khát và tăng cảm giác thèm ăn muối, khiến người bệnh phải uống nước và ăn thức ăn mặn nếu họ có thể làm như vậy
Các phản xạ giao cảm và tăng tiết catecholamine của tủy thượng thận giúp nhanh chóng phục hồi vì chúng được kích hoạt tối đa trong vòng 30 giây đến vài phút sau khi xuất huyết.
Các cơ chế angiotensin và vasopressin, cũng như sự thư giãn ngược lại gây co mạch máu và các hồ chứa tĩnh mạch, tất cả đều cần 10 phút đến 1 giờ để đáp ứng hoàn toàn, nhưng chúng hỗ trợ rất nhiều trong việc tăng áp lực động mạch hoặc tăng cường độ đầy tuần hoàn, do đó làm tăng lượng máu trở về tim.
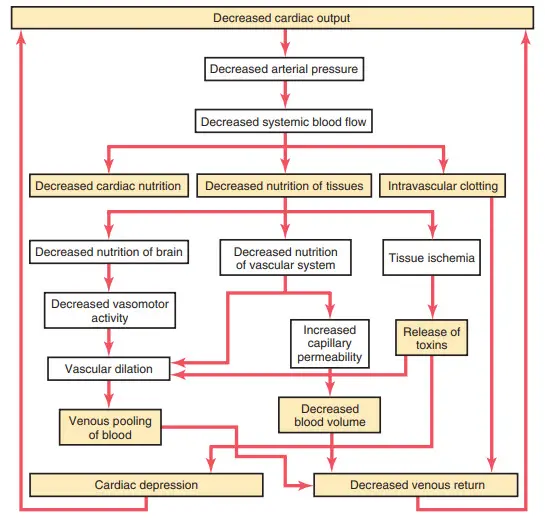
Hình. Các loại phản hồi khác nhau có thể dẫn đến sự tiến triển của shock.
Cuối cùng, việc điều chỉnh lại thể tích máu bằng cách hấp thụ dịch từ các khoảng kẽ và đường ruột, cũng như uống và hấp thụ một lượng nước và muối bổ sung, có thể cần từ 1 đến 48 giờ, nhưng sự phục hồi cuối cùng sẽ diễn ra, miễn là shock không trở nên nghiêm trọng đến mức chuyển sang giai đoạn tiến triển.
Shock tiến triển được gây ra bởi một chu kỳ luẩn quẩn của suy giảm chức năng tim
Hình cho thấy một số phản hồi làm giảm cung lượng tim trong shock, do đó làm cho shock tiến triển. Một số phản hồi quan trọng hơn được mô tả trong các phần sau.
Suy tim
Khi áp lực động mạch giảm đủ thấp, lưu lượng máu mạch vành giảm xuống dưới mức cần thiết để cung cấp đủ dinh dưỡng cho cơ tim.
Sự xuất hiện này làm suy yếu cơ tim và do đó làm giảm cung lượng tim nhiều hơn. Do đó, một chu kỳ phản hồi đã phát triển, theo đó shock ngày càng trở nên trầm trọng hơn.
Hình cho thấy các đường cong cung lượng tim được ngoại suy cho tim người từ các nghiên cứu trên động vật thí nghiệm, cho thấy sự suy giảm dần dần của tim tại các thời điểm khác nhau sau khi bắt đầu shock. Một con vật đã được gây mê sẽ bị chảy máu cho đến khi áp suất động mạch giảm xuống 30 mm Hg, và áp lực được giữ ở mức này bằng cách tiếp tục chảy máu hoặc truyền lại máu theo yêu cầu.
Lưu ý từ đường cong thứ hai trong hình rằng có rất ít sự suy giảm chức năng tim trong 2 giờ đầu tiên, nhưng đến 4 giờ, tim đã suy giảm khoảng 40%; sau đó, nhanh chóng, trong giờ cuối cùng của thí nghiệm (sau 4 giờ huyết áp động mạch vành thấp), tim suy kiệt hoàn toàn.
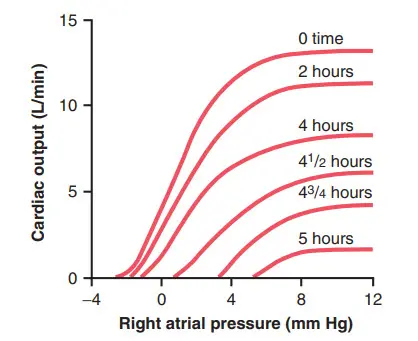
Hình. Đường cong cung lượng tim tại các thời điểm khác nhau sau khi bắt đầu shock xuất huyết (những đường cong này được ngoại suy cho tim người từ dữ liệu thu được trong các thí nghiệm trên chó).
Do đó, một trong những đặc điểm quan trọng của shock tiến triển, dù là xuất huyết nguyên phát hay do nguyên nhân khác, là tình trạng suy giảm dần dần chức năng tim. Trong giai đoạn đầu của shock, sự suy giảm này đóng rất ít vai trò trong tình trạng của người bệnh, một phần vì tình trạng suy giảm của tim không nghiêm trọng trong khoảng giờ đầu tiên của shock, nhưng chủ yếu là do tim có khả năng dự trữ rất lớn mà bình thường cho phép nó bơm thêm 300 đến 400 phần trăm lượng máu mà cơ thể cần để cung cấp đủ dinh dưỡng cho mô. Tuy nhiên, trong các giai đoạn mới nhất của shock, sự suy giảm của tim có lẽ là yếu tố quan trọng nhất trong tiến triển gây tử vong cuối cùng của shock.
Vận mạch thất bại
Trong giai đoạn đầu của shock, các phản xạ tuần hoàn khác nhau gây ra hoạt động dữ dội của hệ thần kinh giao cảm. Hoạt động này giúp trì hoãn sự suy giảm cung lượng tim và đặc biệt giúp ngăn ngừa giảm áp lực động mạch. Tuy nhiên, có một thời điểm khi lưu lượng máu đến trung tâm vận mạch của não bị suy giảm sẽ làm trung tâm này suy giảm đến mức trung tâm này cũng trở nên kém hoạt động dần dần và cuối cùng là hoàn toàn không hoạt động. Ví dụ, trong 4 đến 8 phút đầu tiên, ngừng tuần hoàn hoàn toàn lên não gây ra cường độ cao nhất trong tất cả các phóng điện giao cảm, nhưng đến cuối 10 đến 15 phút, trung tâm vận mạch trở nên suy đến mức không còn bằng chứng về phóng điện giao cảm. May mắn thay, trung tâm vận mạch thường không bị suy trong giai đoạn đầu của shock nếu áp lực động mạch duy trì trên 30 mm Hg.
Sự tắc nghẽn của các vi mạch bởi "máu ngưng kết"
Theo thời gian, sự tắc nghẽn xảy ra ở nhiều mạch máu rất nhỏ trong hệ thống tuần hoàn, và sự tắc nghẽn này cũng gây ra shock tiến triển. Nguyên nhân ban đầu của sự tắc nghẽn này là do lưu lượng máu chậm trong các vi mạch.
Vì quá trình trao đổi chất ở mô vẫn tiếp tục mặc dù lưu lượng thấp, một lượng lớn axit, cả axit cacbonic và axit lactic, tiếp tục đi vào các mạch máu cục bộ và làm tăng đáng kể tính axit cục bộ máu. Axit này, cộng với các sản phẩm khác từ các mô thiếu máu cục bộ, gây ngưng kết máu cục bộ, dẫn đến cục máu đông nhỏ, dẫn đến các nút rất nhỏ trong các mạch nhỏ. Ngay cả khi các mạch không bị bịt lại, xu hướng gia tăng các tế bào máu dính vào nhau khiến máu khó lưu thông qua hệ vi mạch hơn.
Tăng khả năng thấm mao dẫn
Sau nhiều giờ mao mạch thiếu oxy và thiếu các chất dinh dưỡng khác, tính thẩm thấu của mao mạch dần dần tăng lên, và một lượng lớn chất dịch bắt đầu truyền vào các mô. Hiện tượng này càng làm giảm thể tích máu, dẫn đến cung lượng tim càng giảm, khiến tình trạng shock vẫn trầm trọng hơn. Thiếu oxy mao mạch không gây tăng tính thấm mao mạch cho đến giai đoạn cuối của tình trạng shock kéo dài.
Giải phóng độc tố bởi mô thiếu máu cục bộ
Shock được cho là có thể khiến các mô tiết ra các chất độc hại, chẳng hạn như histamine, serotonin và các enzym mô, khiến hệ tuần hoàn bị suy giảm thêm.
Các nghiên cứu thực nghiệm đã chứng minh tầm quan trọng của ít nhất một chất độc, nội độc tố, trong một số loại shock.
Suy tim do nội độc tố gây ra
Nội độc tố được giải phóng từ xác của vi khuẩn gram âm đã chết trong ruột. Lưu lượng máu đến ruột giảm đi thường gây ra sự hình thành và hấp thụ chất độc hại này. Khi đó độc tố tuần hoàn gây tăng chuyển hóa tế bào mặc dù tế bào không đủ dinh dưỡng, có tác dụng đặc hiệu trên cơ tim, gây suy tim. Nội độc tố có thể đóng một vai trò quan trọng trong một số loại shock, đặc biệt là “shock nhiễm trùng”.
Suy tế bào
Khi tình trạng shock trở nên nghiêm trọng, nhiều dấu hiệu của sự suy tế bào nói chung xảy ra khắp cơ thể. Một cơ quan bị ảnh hưởng đặc biệt là gan, như minh họa trong hình. Gan bị ảnh hưởng đặc biệt chủ yếu do thiếu đủ chất dinh dưỡng để hỗ trợ tốc độ trao đổi chất bình thường cao trong tế bào gan, nhưng một phần cũng do tế bào gan tiếp xúc với bất kỳ chất độc trong máu hoặc các yếu tố chuyển hóa bất thường khác xảy ra trong tình trạng shock.
Trong số các tác động gây tổn hại đến tế bào được biết là xảy ra ở hầu hết các mô cơ thể là:
1. Sự vận chuyển tích cực của natri và kali qua màng tế bào bị giảm đi rất nhiều. Kết quả là, natri và clorua tích tụ trong tế bào và kali bị mất khỏi tế bào. Ngoài ra, các tế bào bắt đầu sưng phù lên.
2. Hoạt động của ty thể trong tế bào gan, cũng như trong nhiều mô khác của cơ thể, trở nên suy giảm nghiêm trọng.
3. Lysosome trong tế bào ở các vùng mô lan rộng bắt đầu vỡ ra, với sự giải phóng các hydrolase nội bào gây ra sự suy giảm nội bào thêm.
4. Sự trao đổi chất của tế bào đối với các chất dinh dưỡng, chẳng hạn như glucose, cuối cùng trở nên suy giảm rất nhiều trong giai đoạn cuối của shock. Các hoạt động của một số hormone cũng bị suy giảm, bao gồm gần như 100% suy giảm hoạt động của insulin.
Tất cả những tác động này góp phần làm suy giảm thêm nhiều cơ quan của cơ thể, bao gồm đặc biệt là (1) gan, với sự suy giảm của nhiều chức năng chuyển hóa và giải độc; (2) phổi, cuối cùng bị phù phổi và khả năng cung cấp oxy cho máu kém; và (3) tim, do đó làm suy giảm khả năng co bóp của nó.
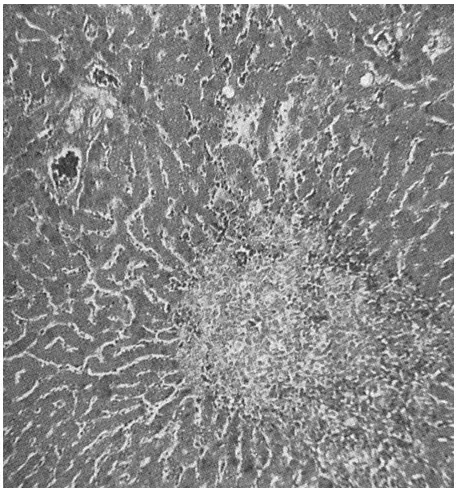
Hình. Hoại tử trung tâm của tiểu thùy gan trong tình trạng shock tuần hoàn nặng.
Hoại tử mô khi bị shock nghiêm trọng - các vùng hoại tử loang lổ xảy ra do máu chảy ra ở các cơ quan khác nhau
Không phải tất cả các tế bào của cơ thể đều bị tổn thương như nhau do shock vì một số mô có khả năng cung cấp máu tốt hơn những mô khác. Ví dụ, các tế bào tiếp giáp với các đầu động mạch của mao mạch nhận được dinh dưỡng tốt hơn các tế bào liền kề với các đầu tĩnh mạch của cùng các mao mạch. Do đó, sự thiếu hụt dinh dưỡng xảy ra xung quanh các đầu tĩnh mạch của mao mạch nhiều hơn những nơi khác. Ví dụ, hình cho thấy hoại tử ở trung tâm của một tiểu thùy gan, phần cuối cùng của tiểu thùy tiếp xúc với máu khi nó đi qua các xoang gan.
Các tổn thương tương tự xảy ra ở cơ tim, mặc dù ở đây không thể chứng minh được một mô hình lặp đi lặp lại nhất định, chẳng hạn như xảy ra ở gan. Tuy nhiên, các tổn thương ở tim đóng một vai trò quan trọng trong việc dẫn đến giai đoạn cuối của tình trạng shock không thể hồi phục. Các tổn thương suy cũng xảy ra ở thận, đặc biệt ở biểu mô của ống thận, dẫn đến suy thận và đôi khi tử vong do urê huyết vài ngày sau đó. Suy giảm chức năng của phổi cũng thường dẫn đến suy hô hấp và tử vong vài ngày sau đó - được gọi là hội chứng shock phổi.
Nhiễm toan trong shock
Sự thay đổi sự trao đổi chất xảy ra trong mô bị shock có thể dẫn đến tình trạng nhiễm toan toàn bộ cơ thể.
Điều này dẫn đến việc phân phối oxy đến các mô kém, làm giảm đáng kể quá trình chuyển hóa oxy hóa. Khi điều này xảy ra, các tế bào thu được hầu hết năng lượng bằng quá trình đường phân kỵ khí, dẫn đến lượng axit lactic dư thừa trong máu rất lớn. Ngoài ra, lưu lượng máu kém qua các mô ngăn cản việc loại bỏ carbon dioxide bình thường. Cacbon dioxide phản ứng cục bộ trong tế bào với nước để tạo thành axit cacbonic nội bào có nồng độ cao, sau đó phản ứng với các chất hóa học khác nhau trong mô để tạo thành các chất axit nội bào bổ sung. Do đó, một tác dụng xấu khác của shock là nhiễm toan mô cục bộ và toàn thể, dẫn đến sự tiến triển thêm của shock.
Phản hồi tích cực - sự suy giảm của các mô trong shock và vòng luẩn quẩn của shock tiến triển
Tất cả các yếu tố vừa thảo luận có thể dẫn đến sự tiến triển thêm của shock là các loại phản hồi tích cực - nghĩa là, sự gia tăng mức độ shock lại gây ra một cơn shock tăng thêm.
Tuy nhiên, phản hồi tích cực không nhất thiết dẫn đến một vòng luẩn quẩn. Sự phát triển của một vòng luẩn quẩn phụ thuộc vào cường độ của phản hồi tích cực. Ở mức độ shock nhẹ, các cơ chế phản hồi tiêu cực của tuần hoàn - phản xạ giao cảm, cơ chế tương quan ứng suất ngược của các ổ chứa máu, sự hấp thụ dịch vào máu từ các khoảng kẽ, và các cơ chế khác - có thể dễ dàng vượt qua các ảnh hưởng phản hồi tích cực và do đó, phục hồi. Tuy nhiên, trong tình trạng shock nặng, các cơ chế phản hồi suy giảm ngày càng trở nên mạnh mẽ hơn, dẫn đến tuần hoàn suy giảm nhanh chóng đến mức tất cả các hệ thống phản hồi tiêu cực bình thường của kiểm soát tuần hoàn cùng hoạt động không thể đưa cung lượng tim trở lại bình thường.
Xem xét một lần nữa các nguyên tắc của phản hồi tích cực và vòng luẩn quẩn, người ta có thể dễ dàng hiểu tại sao có mức cung lượng tim quan trọng mà trên đó một người bị shock sẽ hồi phục và dưới mức đó một người đi vào một vòng luẩn quẩn của suy giảm tuần hoàn kéo dài cho đến khi tử vong.
Bài viết cùng chuyên mục
Đại cương sinh lý bệnh cân bằng nước điện giải
Kích thích chủ yếu của sự nhập nước là khát, xuất hiện khi áp lực thẩm thấu hiệu quả tăng hoặc thể tích ngoại bào hay huyết áp giảm.
Nồng độ kali: điều chỉnh nồng độ trong dịch ngoại bào và bài tiết
Duy trì sự cân bằng giữa lượng kali ăn vào và ra phụ thuộc chủ yếu vào sự bài tiết qua thận vì lượng bài tiết qua phân chỉ chiếm khoảng 5 đến 10 phần trăm lượng kali ăn vào.
Sinh lý bệnh ung thư
Tác dụng gián tiếp qua chuyển hoá (tiền thân chất gây ung thư): sau khi đưa vào cơ thể thì sẽ được các enzym hay vi khuẩn đường ruột biến đổi trở thành chất gây ung thư.
Tăng thông khí phổi: giảm nồng độ H+ dịch ngoại bào và làm tăng pH
Nếu chuyển hóa tạo CO2 vẫn không đổi, chỉ có các yếu tố ảnh hưởng đến pCO2 trong dịch ngoại bào là tốc độ thông khí ở phổi. Thông khí phế nang càng cao, pCO2 càng thấp.
Những kết quả cơ bản nghiên cứu lão học
Chỉ số thời gian tỷ lệ chết tăng gấp đôi, mortality rate doubling time MRDT, Ở người MRDT là 8, nghĩa là cứ sau 8 năm, tỷ lệ chết lại tăng gấp đôi.
Dịch ngoại bào: phân bố dịch giữa khoảng kẽ và mạch máu
Thể tích dịch ngoại bào và thể tích máu thường được kiểm soát đồng thời, nhưng số lượng phân phối dịch giữa kẽ và máu phụ thuộc vào các đặc tính vật lý của tuần hoàn và khoảng kẽ, cũng như động lực của quá trình trao đổi dịch qua các màng mao mạch.
Sinh lý bệnh của shock tim
Shock thường do cung lượng tim không đủ. Do đó, bất kỳ tình trạng nào làm giảm cung lượng tim dưới mức bình thường đều có thể dẫn đến shock tim.
Tổng hợp hemoglobin: gắn kết ô xy và thải trừ CO2
Hemoglobin là có khả năng gắn không bền và thuận nghịch với phân tử oxi. Khả năng này liên quan đến hô hấp bởi vì chức năng cơ bản của hemoglobin là gắn với oxi tại phổi và giải phóng chúng tại mao mạch mô ngoại vi.
Tự điều hòa mức lọc cầu thận để ngăn ngừa thay đổi bài tiết của thận
Những cơ chế kiểm soát đặc biệt, thay đổi huyết áp vẫn có những ảnh hưởng đáng kể về bài tiết nước và muối; này được gọi là nhiều áp lực tiểu hoặc bài niệu natri áp lực, và nó là rất quan trọng trong việc điều tiết lượng dịch cơ thể và huyết áp.
Tế bào lympho T và B kích hoạt miễn dịch trung gian tế bào và miễn dịch dịch thể
Mặc dù tất cả các tế bào bạch huyết trong cơ thể có nguồn gốc từ tế bào gốc tế bào tiền lympho của phôi thai, các tế bào gốc có khả năng hình thành trực tiếp hoặc hoạt hóa tế bào lympho T hoặc các kháng thể.
Sinh lý bệnh của say nóng
Trong số những thay đổi sinh lý quan trọng trong qua trình thích nghi với tăng nhiệt độ gồm tăng lượng mồ hôi tối đa gấp 2 lần, tăng thể tích huyết tương, và giảm lượng muối mất qua mồ hôi và nước tiểu.
Tổng hợp ADH ở vùng dưới đồi và giải phóng từ thùy sau tuyến yên
Sự bài tiết ADH để đáp ứng với kích thích thẩm thấu là nhanh chóng, vì vậy nồng độ ADH huyết tương có thể tăng nhiều lần trong vòng vài phút, do đó cung cấp một phương thức thay đổi sự bài xuất nước qua thận của.
Béo phì: sự lắng đọng chất béo dư thừa
Di truyền ảnh hưởng tới trung tâm não điều hòa năng lượng hay những con đường mà kiểm soát năng lượng sử dụng hoặc năng lượng được dự trữ có thể là nguyên nhân gây ra béo phì di truyền ở người.
Rối loạn nuốt và co thắt thực quản
Co thắt thực quản là tình trạng mà cơ thắt thực quản dưới không thể giãn khi nuốt. Hệ quả là thức ăn nuốt vào thực quản không thể đi tới dạ dày.
Điều chỉnh bài tiết H + ở ống thận
Những thay đổi về nồng độ K+ trong huyết tương cũng có thể ảnh hưởng đến sự tiết H+ của ông thận. Hạ kali máu kích thích và tăng kali máu ức chế H + bài tiết ở ống lượn gần.
Bệnh van hai lá: huyết động học trong hẹp và hở van
Khi áp lực tâm nhĩ trái tăng lên, máu bắt đầu dồn lên phổi, cuối cùng trở lại động mạch phổi. Ngoài ra, phù nề phổi ngay từ đầu gây co thắt tiểu động mạch phổi.
Tự điều chỉnh mức lọc cầu thận và lưu lượng máu qua thận
Mức lọc cầu thận bình thường vẫn tự động điều chỉnh (có nghĩa là, nó vẫn còn tương đối không đổi) bất chấp những biến động huyết áp đáng kể xảy ra trong quá trình hoạt động bình thường của một người.
Các nguyên nhân rối loạn cân bằng acid base trên lâm sàng
Cách điều trị tốt nhất cho nhiễm acid hoặc nhiễm kiềm là điều chỉnh lại tình trạng gây ra sự bất thường. Điều này thường rất khó, đặc biệt đối với các bệnh mạn tính làm suy yếu chức năng của phổi hoặc gây ra suy thận.
Các chỉ số cơ bản trong rối loạn cân bằng Acid Base
Các chỉ số cần theo dõi.(Giá trị bình thường) pH = 7,36 - 7,45. PaCO2 = 35 - 45 mmHg. HCO3- = 22 - 27 mmol/l. BE = (-1) đến (+2) mmol/l.
Tuổi già và bệnh tật
Các bệnh này hoặc mới mắc hoặc mắc từ trẻ nay nặng lên. Trên thực tế, số người chết thuần tuý do già là rất hiếm.
Shock phản vệ và shock histamin
Shock phản vệ và shock histamin làm giảm đáng kể sự trở lại của tĩnh mạch và đôi khi shock nghiêm trọng đến mức bệnh nhân có thể chết trong vài phút.
Shock giảm khối lương tuần hoàn do chấn thương
Nhiều nỗ lực đã được thực hiện để chỉ ra các yếu tố độc hại do các mô bị chấn thương tiết ra là một trong những nguyên nhân gây shock sau chấn thương.
Thận bài tiết nước dư thừa bằng cách hình thành nước tiểu loãng
Thận bình thường có một khả năng rất lớn để thay đổi tỷ lệ tương đối của các chất tan và nước trong nước tiểu để đáp ứng với những thách thức khác nhau.
Tan máu tăng hồng cầu non ở trẻ sơ sinh
Các mô tạo máu của trẻ sơ sinh sản xuất máu thay thế các tế bào máu đã phá huỷ. Gan và lách trở nên lớn hơn và sản xuất hồng cầu giống như đã làm khi còn trong giai đoạn giữa của thai kì.
Phân loại bệnh nguyên
Ô nhiễm tiếng ồn không chỉ ảnh hưởng đến thính lực mà còn là nguy cơ dẫn đến các chứng bệnh như huyết áp cao, bệnh tim mạch
