- Trang chủ
- Sách y học
- Bài giảng sinh lý bệnh
- Nồng độ ion H+: các yếu tố chính ảnh hưởng đến acid base
Nồng độ ion H+: các yếu tố chính ảnh hưởng đến acid base
Nồng độ H+ được quyết định bởi sự hoạt động của hầu hết các loại enzyme trong cơ thể. Do đó những thay đổi trong nồng độ H+ thể hiện hoạt động chức năng của tế bào và cơ quan trong cơ thể.
Biên tập viên: Trần Tiến Phong
Đánh giá: Trần Trà My, Trần Phương Phương
Sự dịch chuyển của ion hydro (H+): sự cân bằng cũng tương tự như một số ion khác trong cơ thể ví dụ như: phải có sự cân bằng giữa lượng ion H+ được tạo ra và ion H+ thải loại từ cơ thể để đảm bảo cân bằng kiềm toan. Giống như các ion khác, thận là cơ quan đóng vai trò quan trọng trong việc điều hòa việc loại bỏ ion H+ ra khỏi có thể. Tuy nhiên việc điều chỉnh lượng ion H+ trong dịch ngoại bào nhiều hơn lượng ion H+ được đào thải bởi thận. nhiều cơ chế đệm acid-base là máu, tế bào, và phổi cũng rất cần thiết trong duy trì nồng độ bình thường của ion H+ trong cả dịch ngoại bào và nội bào.
Nồng độ H+ được quyết định bởi sự hoạt động của hầu hết các loại enzyme trong cơ thể. Do đó những thay đổi trong nồng độ H+ thể hiện hoạt động chức năng của tế bào và cơ quan trong cơ thể.
So với các ion khác, nồng độ ion H+ của các chất dịch trong cơ thể bình thường luôn được giữ ở mức thấp. Ví dụ: nồng độ ion Na+ trong dịch ngoại bào (142mEq/L) lớn hơn khoảng 3,5triệu lần nồng độ bình thường của ion H+ (chỉ số trung bình là 0.00004mEq/L). Quan trọng không kém, sự thay đổi của nồng độ ion H+ bình thường trong dịch ngoại bào khoảng 1000000 triệu thì nồng độ ion Na+ bình thường mới bị biến đổi. Như vậy, độ chính xác của ion H+ là rất cao và nó có vai trò quan trọng đến các chức năng của tế bào.
Ion H+ là một proton tự do duy nhất có nguồn gốc từ môt nguyên tử hydro. Các phân tử có chứa các nguyên tử hydro có thể giải phòng các ion H+ sau các phản ứng sinh hóa ví dụ như acid. Ví dụ acid hydrochloric (HCl) khi hòa tan trong nước sẽ tạo thành 2 ion là H+ và Cl-. Tương tự như vậy, acid carbonic (H2CO3) ion hóa trong nước để tạo thành H+ và HCO3-.
Một base là một ion hoặc một phân tử có thể nhận 1 ion H+. Ví dụ như HCO3- là một ion base vì nó có thể kết hợp với ion H+ để tạo thành H2CO3. Tương tự HPO4- là một base vì nó có thể nhận 1 H+ để tạo thành H2PO4-. Các protein cơ thể cũng có chức năng như base vì một số acidamin tạo nên protein có điện tích âm có khả năng nhận H+. Các hemoglobin của tế bào máu và các protein trong các tế bào khác của cơ thể là những base quan trọng nhất của cơ thể.
Thuật ngữ base và kiềm là 2 từ đồng nghĩa. Chất kiềm là một phân tử được hình thành bởi sự kết hợp của một hoặc nhiều phân tử kiềm như Na, K, Li, v.v… với một ion base ví dụ ion OH-. Các base phản ứng nhanh với các ion H+ để nhanh chóng lập lại cân bằng nội môi. Tương tự, các chất kiềm phản ứng trong cơ thể loại bỏ các ion H+ dư thừa trong dịch cơ thể, chống lại việc sản xuất ra nhiều H+, trong đó có tình trạng nhiễm toan.
Căn cứ xác định acid mạnh-yếu
Một acid mạnh là một chất nhanh chóng phân ly thành một lượng lớn ion H+ trong dung dịch. Ví dụ HCl. Acid yếu ít có khả năng phân ly ra ion H+ vì khả năng hoạt động yếu. Ví dụ H2CO3. Một base mạnh là một chất phản ứng nhanh và mạnh với H+ và nhanh chóng loại bỏ ion H+ ra khỏi dung dịch. Ví dụ OH- phản ứng với H+ để tạo thành H2O. Một base yếu điển hình là HCO3- vì nó phản ứng với H+ mạnh hơn với OH-. Hầu hết các acid và base trong dịch ngoại bào đều là các acid yếu và base yếu. 2 chất quan trọng nhất là acid carbonic H2CO3 và ion HCO3-.
Nồng độ ion H+ bình thường, sự thay đổi pH của cơ thể khi bị nhiễm toan và nhiễm kiềm
Nồng độ H+ trong máu thường được kiểm soát rất chặt chẽ và duy trì quanh một giá trị trung bình khoảng 0.00004 mEq/L (40 nEq/l). Biến đổi bình thường khoảng 3-5 nEq/L nhưng trong các điều kiện khắc nghiệt thì nồng độ ion H+ có thể nằm trong khoảng 10-160 nEq/L mà không gây ra cái chết.
Bởi nồng độ H+ bình thường là rất thấp và các số quá nhỏ nên người ta biểu thị pH thành các số theo hàm logarit. Mối liên hệ giữa nồng độ ion H+ và pH của cơ thể được thể hiện qua công thức sau:
pH = log (1/[H+]) = - log [H+]
Ví dụ bình thường nồng độ H+ là 40nEq/L ( 0.00000004 Eq/L). Vậy pH bình thường là:
pH = - log[0.00000004]
pH = 7.4
Từ công thức này có thể thấy pH tỷ lệ nghịch với nồng độ H+, do đó khi nồng độ H+ cao thì pH nhỏ và khi nồng độ H+ thấp thì pH lớn.
Độ pH bình thường của máu động mạch là 7.4 trong khi pH máu tĩnh mạch và dịch kẽ là 7.35 bởi lường carbon dioxid (CO2) sinh ra từ các mô vào hòa tan trong dung dịch tạo thành H2CO3. Vì bình thường độ pH máu động mạch là 7.4, một người được coi là bị nhiễm toan khi độ pH giảm xuống dưới mức 7.4 và coi là nhiễm kiềm khi độ pH tăng trên 7.4. Giới hạn dưới của độ pH mà ở đó con người có thể tồn tại được khoảng vài giờ là 6.8 và giới hạn trên của độ pH là khoảng 8.0.
pH nội bào thường thấp hơn so với pH huyết tương vì sự trao đổi chất trong tế bào sẽ tạo ra các acid đặc biệt là acid H2CO3. Độ pH của dịch nội bào được ước tính khoảng 6.0-7.4. Thiếu O2 mô và máu lưu thông kém đến các mô có thể gây ra sự tích tụ acid và gây giảm pH nội bào. Độ pH nước tiểu có thể dao động trong khoảng 4.5-8.0 tùy thuộc tình trang cân bằng acid-base của dịch ngoại bào. Như đã biết, thận đóng vai trò quan trọng trong việc điều hòa nồng độ H+ nhờ quá trình bài tiết acid hay base ở ống thận.
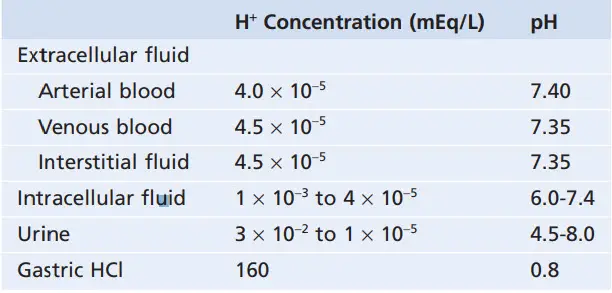
Bảng. pH và nồng độ ion H+ ở các mô trong cơ thể
Ví dụ điển hình của dịch trong cơ thể có tính acid là dịch vị dạ dày HCl (được tiết ra từ tế bào thành của dạ dày). Nồng độ H+ trong các tế bào thành gấp khoảng 4 triệu lần so với nồng độ ion H+ trong máu (pH = 0.8).
Bài viết cùng chuyên mục
Diễn biến khi cơ thể tiếp xúc với quá lạnh
Trừ khi được điều trị ngay lập tức, một người ngâm trong nước lạnh thường chết sau 20 đến 30 phút, do ngừng tim hoặc rung tim. Lúc đó thân nhiệt sẽ giảm xuống mức 77 độ F.
Tổn thương thận cấp: nguyên nhân gây tổn thương
Nguyên nhân dẫn đến tổn thương thận cấp (AKI) có thể chia thành 3 nguyên nhân chính là tổn thương thận cấp trước thận, tổn thương thận cấp tại thận, và tổn thương thận cấp sau thận.
Kích thích Receptor nhiệt và truyền tín hiệu nhiệt trong hệ thần kinh
Lượng đầu mút tận cùng lạnh và nóng trong bất kì vùng bề mặt nào của cơ thể là không đáng kể, rất khó để đánh giá sự thay đổi nhiệt độ khi một vùng da nhỏ bị kích thích.
Đau tạng: cơ chế và đặc điểm phân biệt với cơn đau từ bề mặt da
Bất kỳ kích thích nào gây hưng phấn những đầu tận sợi dẫn truyền đau trong vùng mơ hồ của tạng cũng có thể tạo ra một cơn đau tạng.
Đại cương rối loạn cân bằng acid base
Hầu hết các phản ứng chuyển hóa xảy ra trong cơ thể luôn đòi hỏi một pH thích hơp, trong khi đó phần lớn các sản phẩm chuyển hóa của nó.
Giãn nở và co phổi: sự tham gia của các cơ hô hấp
Trong kì hít vào, cơ hoành co làm kéo bề mặt phần dưới phổi xuống. Sau đó, kì thở ra, với cơ hoành giãn, phổi đàn hồi, thành ngực, sự nén các tạng bụng làm tống không khí ra ngoài.
Phù não do tăng áp lực hoặc tổn thương thành mao mạch
Nguyên nhân thường gặp của phù não là do tăng áp lực trong mao mạch hoặc tổn thương thành mao mạch khiến dịch thấm qua thành mạch. Một nguyên nhân phổ biến là do chấn thương não, tình trạng tổn thương nhu mô não và các mao mạch.
Ghép mô và cơ quan: phản ứng miễn dịch trong cấy ghép mô
Một số mô khác nhau và cơ quan đã được cấy ghép (hoặc nghiên cứu, hoặc thực nghiệm, điều trị) từ người này sang người khác là: da, thận, tim, gan, mô tuyến, tuỷ xương, phổi.
Mức lọc cầu thận bằng hai mươi phần trăm lưu lượng máu qua thận
Mức lọc cầu thận được quyết định bởi cân bằng thủy tĩnh và áp suất keo qua màng mao mạch hệ số lọc cầu thận, phụ thuộc tính thấm mao mạch cầu thận và diện tích.
Rối loạn thân nhiệt
Giảm thân nhiệt bệnh lý có thể xảy ra trong các trường hợp bệnh lý có rối loạn chuyển hóa trầm trọng như: xơ gan, tiểu đường, suy dinh dưỡng, shock
Ống thận: sự bài thiết H+ và sự tái hấp thu HCO3-
Khoảng 80-90% HCO3- tái hấp thu (và H+ bài tiết) được thực hiện ở ống lượn gần, chỉ một số ít HCO3- xuống ống lượn xa và ống góp. Ở đoạn dày của nhánh lên quai Henle, khoảng 10% HCO3- nữa được tái hấp thu, và phần còn lại được hấp thu ở ống lượn xa và ống góp.
Chống đông: những chất dùng trong lâm sàng
Trong một số trường hợp cần kìm hãm quá trình đông máu. Có nhiều chất có tác dụng chống đông trong đó hay dùng nhất là heparin và coumarin.
Các chỉ số cơ bản trong rối loạn cân bằng Acid Base
Các chỉ số cần theo dõi.(Giá trị bình thường) pH = 7,36 - 7,45. PaCO2 = 35 - 45 mmHg. HCO3- = 22 - 27 mmol/l. BE = (-1) đến (+2) mmol/l.
Cơ chế đông máu: chất chống đông và chất đông máu
Khi mạch máu bị tổn thương, chất đông máu trong vùng mô tổn thương sẽ được hoạt hóa và ưu thế hơn các chất chống đông, từ đó hỉnh thành cục máu đông.
Kiểm soát tuần hoàn thận của hormon và các chất hóa học
Trong trạng thái căng thẳng, chẳng hạn như sự suy giảm khối lượng hoặc sau khi phẫu thuật, các thuốc kháng viêm không steroid như aspirin, ức chế tổng hợp prostaglandin có thể gây ra giảm đáng kể mức lọc cầu thận.
Cơn đau khác thường trên lâm sàng: những cảm giác bản thể
Nhiều bệnh của cơ thể gây đau. Hơn nữa khả năng chẩn đoán những bệnh khác nhau phụ thuộc rất lớn vào sự hiểu biết của bác sĩ lâm sàng về những đặc tính khác nhau của đau.
Cung cấp lưu lượng máu đến thận
Tuần hoàn thận là duy nhất ở chỗ có hai giường mao mạch, mao mạch cầu thận và màng bụng, được sắp xếp thành dãy và ngăn cách nhau bởi các tiểu động mạch.
Hiểu biết toàn diện cơ chế bệnh sinh của béo phì
Nguy cơ béo phì ảnh hưởng đến nhiều bệnh lý khác nhau như xơ gan, tăng huyết áp, bệnh lý tim mạch, đột quỵ, và bệnh thận xuất hiện liên quan nhiều tới béo tạng (béo bụng) hơn là tăng dự trữ mỡ dưới da, hoặc dự trữ chất béo phần thấp cơ thể như là hông.
Huyết khối: tại tĩnh mạch đùi và động mạch phổi
Cục máu đông thường phát triển theo hướng dòng máu chảy chậm trong tĩnh mạch, đôi khi theo toàn bộ chiều dài tĩnh mạch chi dưới và thậm chí phát triển lên đến tĩnh mạch chậu chung và tĩnh mạch chủ dưới.
Hoạt hóa prothrombin: khởi đầu quá trình đông máu
Hầu hết các yếu tố đông máu được đánh số thứ tự La Mã. Khi muốn kí hiệu dạng hoạt hóa sẽ thêm chữ “h” nhỏ đằng sau số La Mã, ví dụ như yếu tố VIIh là dạng hoạt hóa của yếu tố VII.
Phản hồi cầu thận và tự động điều chỉnh mức lọc cầu thận
Phức hợp cầu thận bao gồm các tế bào điểm vàng ở phần ban đầu của ống lượn xa và các tế bào cạnh cầu thận trong thành của tiểu động mạch hướng tâm và tiểu động mạch ra.
Đại cương rối loạn phát triển tổ chức
Mọi sinh vật đều được cấu tạo từ các tế bào, các tế bào họp thành các mô, các mô họp thành các cơ quan như tim, phổi, gan.v.v.
Một số điểm cần chú ý để hiểu khái niệm bệnh
Khi cơ thể bị bệnh vẫn có một sự cân bằng, đó là cân bằng bệnh lý: Yếu tố gây bệnh ( hủy hoại bệnh lý = Phản ứng cơ thể ( phòng ngự sinh lý.
Cơ chế sự điều tiết của mắt: cơ chế quang học của mắt
Sự co một trong hai loại cơ thể mi này đều làm giảm độ căng của dây treo, giảm lực kéo dây treo tác dụng vào bao thấu kính và làm thấu kính trở thành hình cầu - như trạng thái tự nhiên của bao xơ đàn hồi.
Glucose và dung dịch khác cho mục đích dinh dưỡng
Nhiều loại dịch được dùng qua đường tĩnh mạch để cung cấp chất dinh dưỡng cho cơ thể, trpng đó phổ biến nhất là glucose, ngoài ra còn có acid amin, lipid.
