- Trang chủ
- Sách y học
- Bài giảng sinh lý bệnh
- Đại cương sinh lý bệnh cân bằng nước điện giải
Đại cương sinh lý bệnh cân bằng nước điện giải
Kích thích chủ yếu của sự nhập nước là khát, xuất hiện khi áp lực thẩm thấu hiệu quả tăng hoặc thể tích ngoại bào hay huyết áp giảm.
Biên tập viên: Trần Tiến Phong
Đánh giá: Trần Trà My, Trần Phương Phương
Nước
Nước là tối cần thiết cho cơ thể con người, mọi quá trình sinh học và hóa học của tế bào và tổ chức đều liên quan mật thiết với đặc tính của nước. Cơ thể không thể phát triển và tồn tại nếu không có nước.Thiếu nước hoặc rối loạn phân bố nước giữa các khu vực trong cơ thể có thể đưa đến tử vong nếu không điều chỉnh một cách kịp thời.
Phân bố nước
Nước chiếm khoảng 50% trọng lượng cơ thể ở phụ nữ và 60% trọng lượng cơ thể ở đàn ông. Sự khác biệt này là do tỉ lệ mô mỡ ở phụ nữ cao hơn đàn ông. Nghĩa là tăng thành phần mỡ sẽ làm giảm tỉ lệ phần trăm nước trong cơ thể. Tỷ lệ nước cũng thay đổi theo quá trình sống: Ở trẻ em nước chiếm 75% trọng lượng cơ thể, người già chỉ còn 50%. Nước trong cơ thể được chia thành 2 khu vực chủ yếu: Khu vực nội bào nước chiếm 55 - 75%, ngoại bào: 25 - 45%. Khu vực ngoại bào bao gồm nước trong lòng mạch ( huyết tương) và ngoài lòng mạch với tỉ lệ 1/3.
Bảng: Phân bố nước giữa các khu vực và tổ chức.
|
Thành phần |
ml/kg trọng lượng |
% nước toàn cơ thể |
|||
|
Nước nội bào |
330 |
55 |
|||
|
Nước ngoại bào Nước của huyết tương, dịch kẽ Ở tổ chức liên kết Ở xương Dịch não tủy, dịch bài tiết |
270 |
45 120 45 45 15 |
45 |
7,5 20,0 7,5 7,5 2,5 |
|
|
Tổng cộng |
600 |
100 |
|||
Cân bằng nước
Áp lực thẩm thấu (ALTT) huyết tương bình thường là từ 275-290mOsm/kg. Ở trạng thái cân bằng lượng nước nhập và xuất là cân bằng nhau. Những bất thường trong cân bằng này sẽ đưa đến giảm hoặc tăng Natri máu. Ở người bình thường có sự mất nước bắt buộc qua nước tiểu, phân, bay hơi qua da và hô hấp. Mất nước do bay hơi qua da và hô hấp góp phần điều hòa thân nhiệt. Mất nước qua thận gắn liền với việc bài xuất tối thiểu 600mOsm mỗi ngày. Biết rằng áp lực thẩm thấu nước tiểu tối đa là 1200mOsm/kg, như vậy nước tiểu tối thiểu là 500ml mỗi ngày.
Bảng: Bilan nước cơ thể người trong 24 giờ.
|
Nhập/24 giờ |
Xuất/ 24giờ |
|
Nước uống: 1000- 1500ml |
Nước tiểu: 1000-1500ml |
|
Nước trong thức ăn: 700ml |
Nước qua da và hô hấp: 900ml |
|
Nước nội sinh(do oxy hóa): 300ml |
Nước qua phân: 100ml |
|
Tổng cộng: 2000-2500ml |
Tổng cộng: 2000-2500ml |
Nhập: Kích thích chủ yếu của sự nhập nước là khát, xuất hiện khi áp lực thẩm thấu hiệu quả tăng hoặc thể tích ngoại bào hay huyết áp giảm. Thông thường sự nhập nước cao hơn nhu cầu sinh lý.
Xuất: Sự bài tiết nước được điều hòa một cách rất tinh tế. Yếu tố chính quyết định sự bài tiết nước qua thận là arginine-vasopressin( AVP hay ADH), một polypeptide được tổng hợp bởi vùng dưới đồi và được tiết bởi phần sau của tuyến yên. Liên kết của AVP lên receptor V2 của màng tế bào ống góp sẽ hoạt hóa adenyl cyclase và đưa đến sự tái hấp thụ thụ động nước theo gradient thẩm thấu. Sự tiết AVP được kích thích bởi tăng trương lực. Biết rằng các chất hòa tan chính ở ngoại bào là các muối của Natri, áp lực thẩm thấu hiệu quả được quyết định chủ yếu bởi nồng độ Natri trong huyết tương. Một sự tăng hoặc giảm trương lực sẽ được phát hiện bởi các receptor thẩm thấu ở vùng dưới đồi như tương ứng một sự giảm hoặc tăng thể tích của tế bào ,có nghĩa là tăng hay giảm tiết AVP. Ngưỡng thẩm thấu đối với sự giải phóng AVP là từ 280 - 290mOsm/kg và hệ thống này đủ nhạy cảm để ngăn chặn mọi thay đổi của áp lực thẩm thấu từ 1-2%.
Các nguyên lý cơ bản của sự dịch chuyển nước trong cơ thể
Nguyên lý cơ bản của sự thẩm thấu
Thẩm thấu là sự khuếch tán đơn thuần của nước từ nơi có nồng độ cao đến nơi có nồng độ thấp. Một chất hòa tan thêm vào nước làm giảm nước trong hỗn hợp. Nồng độ chất hòa tan tăng thì nồng độ nước giảm và ngược lại. Trong cơ thể sự di chuyển của nước qua lại giữa các màng tuân theo cân bằng Donnan, nghĩa là nước sẽ đi từ nơi có ALTT thấp đến nơi có ALTT cao hơn.
Sự trao đổi giữa gian bào và tế bào
Gian bào là khu vực đệm giữa lòng mạch và tế bào, nhờ vậy những biến động lớn từ lòng mạch không ảnh hưởng trực tiếp ngay đến khu vực tế bào. Màng tế bào ngăn cách hai khu vực này không để các ion tự do khuếch tán qua lại, do vậy thành phần điện giải giữa hai khu vực này hoàn toàn khác nhau. Na+ có nồng độ rất cao ở gian bào, có thể khuếch tán qua tế bào nhưng bị tế bào tích cực bơm ra với chi phí năng lượng của ATP. Tương tự như vậy, nồng độ K+ trong tế bào gấp 30 lần gian bào.
Như vậy thành phần điện giải hai bên rất khác nhau nhưng tổng lượng chúng lại tương đương nhau nên áp lực thẩm thấu(ALTT) hai bên vẫn ngang bằng nhau. Nếu ALTT chênh lệch, nước sẽ trao đổi để lập lại cân bằng về ALTT. Chẳng hạn nếu đưa 4g NaCl vào cơ thể thì 3g sẽ vào gian bào và như thế sẽ làm tăng ALTT ở gian bào. Na+ và Cl- không vào được tế bào, vậy nước trong tế bào sẽ đi ra gian bào để cân bằng ALTT. Khi có rối loạn vận chuyển nước qua màng tế bào, tổn thương hoặc rối loạn hoạt đông của màng tế bào sẽ đưa đến những tình trạng bệnh lý khác nhau như mất nước tế bào, ứ nước tế bào...
Sự trao đổi giữa gian bào và lòng mạch
Vách mao mạch là màng ngăn cách giữa gian bào và lòng mạch. Màng này có những lỗ nhỏ cho phép nước điện giải và các phân tử có trọng lượng phân tử bé hơn 68000 khuếch tán qua lại một cách tự do. Vì vậy bình thường Protein trong lòng mạch cao hơn hẳn trong dịch gian bào còn thành phần điện giải thì tương đương nhau . Trên thực tế, thành phần điện giải giữa chúng có hơi khác biệt chút ít vì Protein mang điện tích âm nên đẩy một số anion sang gian bào (Cl-, HCO3-) và hấp dẫn một số cation (Na+, Ca++). Tuy vậy, khi cân bằng Donnan đã được xác lập thì tổng lượng điện giải giữa hai khu vực vẫn tương đương. Do đó ALTT hai bên bằng nhau. Khi mất cân bằng về khối lượng nước và điện giải giữa hai khu vực này, sẽ có sự trao đổi cả nước lẫn điện giải để thiết lập lại cân bằng.
Vai trò của áp lực thủy tĩnh(Ptt) và ALTT trong trao đổi nước giữa hai khu vực: Áp lực thủy tĩnh do sức co bóp của tim tạo nên. Càng xa tim áp lực này càng giảm dần, cho đến tận đầu mao mạch Ptt còn 40mmHg, ở giữa mao mạch là 28mmHg và ở hậu mao mạch Ptt còn lại bằng 16mmHg. Protein trong lòng mạch( chủ yếu alb) tạo một ALTT keo(Pk) có giá trị 28mmHg có xu hướng kéo nước từ gian bào vào lòng mạch. Ở trạng thái bình thường của cơ thể, áp lực thủy tĩnh ở đầu mao mạch lớn hơn áp lực keo nên có tác dụng đẩy nước ra khỏi lòng mạch để khuếch tán vào các mô. Ở hậu mao mạch, Ptt bé hơn Pk nên nước sẽ đựơc kéo vào lòng mạch trở lại. Sự cân bằng giữa hai áp lực này làm cho lượng nước đi vào và đi ra khỏi mao mạch tương đương nhau(cân bằng Starling). Khi mất cân bằng trên hay mao mạch tăng thấm với protein thì cân bằng này sẽ bị phá vỡ.
Điều hòa cân bằng nước
Điều hòa thẩm thấu
Để bảo vệ tế bào trước những thay đổi của ALTT và những thay đổi thể tích tế bào và cũng như vì giữa khu vực nội bào và khu vực ngoại bào không có cùng một gradient thẩm thấu nên cơ thể phải điều hòa áp lực thẩm thấu ở khu vực ngoại bào. Áp lực thẩm thấu huyết tương bình thường từ 275-290mOsm/kg. Sở dĩ ALTT được duy trì giữa giá trì bình thường này nhờ có cơ chế cực nhạy của các receptor thẩm thấu ở vùng dưới đồi có khả năng phát hiện sự thay đổi trương lực dù nhỏ từ 1- 2% để điều chỉnh một cách kịp thời. Các receptor thẩm thấu này sẽ được kích thích khi có sự tăng trương lực (các chất thẩm thấu không hiệu quả chẳng hạn như urê hay glucose không đóng một vai trò gì trong kích thích khát). Ngưỡng thẩm thấu trung bình của kích thích khát là khoảng 295mOsm/kg nhưng còn thay đổi tùy theo người.
Tăng ALTT sẽ kích thích sự giải phóng ADH ở thùy sau tuyến yên và kích thích trung tâm khát ở vùng dưới đồi và gây cảm giác khát. Sự tăng tái hấp thu nước ở ống lượng xa và ống góp dưới tác dụng của ADH cùng với sự tăng nhập nước do khát sẽ làm bình thường hóa được áp lực thẩm thấu và tăng thể tích ngoại bào.
Ngược lại, giảm ALTT sẽ ức chế sự tiết ADH dẫn đến tăng bài tiết nước.
Thực tế thiếu ADH sự bài tiết nước tiểu sẽ tăng từ 15- 20l với 40-80mosmol/kg nước mỗi ngày. Sự bài tiết tối đa ADH sẽ làm giảm bài tiết nước tiểu xuống còn 0,5l với 800-1400 mosmol/kg nước mỗi ngày.
Vì vậy thay đổi ALTT sẽ được điều hòa trước hết bằng cách điều chỉnh thành phần nước.
Điều hòa thể tích
Điều hòa thể tích thông qua các receptor nhận cảm áp lực tại thận (qua hệ thống RAA: renin angiotensin aldosteron):
Một thể tích ngoại bào xác định cần thiết để duy trì vòng tuần hoàn và trao đổi chất trong cơ thể là không phụ thuộc vào tình trạng thẩm thấu(tỷ lệ tương quan). Các receptor nhận cảm áp lực ở bộ máy cạnh cầu thận là những cảm thụ quan trọng đối với thể tích khu vực ngoại bào. Khi giảm áp lực cục bộ, nó sẽ giải phóng renin vào máu. Renin sẽ chuyển Angiotensinogen do gan sản xuất thành Angiotensin I. Sau đó Angiotensin I sẽ được chuyển thành Angiotensin II nhờ tác dụng của men ACE (Angiotensin converting enzyme) và phát huy tác dụng:
Làm tăng huyết áp.
Kích thích khát gây uống nước.
Kích thích thượng thận tăng bài tiết Aldosteron.
Aldosteron tăng tái hấp thu Natri ở ống lượng xa và dẫn đến tăng ALTT ngoại bào. Điều này lại tiếp tục kích thích tuyến yên tăng tiết ADH và vùng dưới đồi gây cảm giác khát.
Điều hòa thể tích thông qua các receptor nhận cảm áp lực tại tiểu nhĩ:
Năm 1986 Ackermann đã phát hiện ra rằng tế bào cơ của tiểu nhĩ có thể tổng hợp một peptid có tác dụng tăng đào thải Natri qua đường niệu gọi là ANP (atrial natriuretic peptid) khi tâm nhĩ căng hoặc tăng áp lực tĩnh mạch trung tâm hay sau ăn (do tăng gánh Natri). Ngày nay người ta nhận thấy ANP có tác dụng:
Tăng thải Natri qua ống thận.
Lợi tiểu do ức chế sự bài tiết ADH và Aldosteron.
Giảm huyết áp (do giảm nhạy cảm của cơ trơn mạch máu đối với các chất co mạch).
Tăng tốc độ lọc cầu thận.
Ngoài hai cơ chế kích thích chính này năm 1988 Schrier cũng phát hiện thêm rằng trong cơ thể còn có những receptor áp lực ở khu vực tĩnh mạch ngực và xoang cảnh. Nó cũng có thể kích thích tăng tiết ADH qua cơ chế thần kinh. Tuy nhiên sự nhạy cảm của các receptor này thấp hơn nhiều so với sự nhạy cảm của các receptor thẩm thấu. Sự thay đổi thể tích tuần hoàn hiệu quả( ở động mạch), nôn, đau, stress, giảm Glucose máu, thai nghén và một số thuốc có thể kích thích qua các réceptor áp lực của xoang cảnh.
Mặt khác trên thực nghiệm sau một tăng gánh muối S.Valdes cũng đã tìm thấy một chất Digoxin- like có tác dụng kìm hãm Na+- K+- ATPase và tăng đào thải Natri qua nước tiểu.
Như vậy thay đổi thể tích ngoại bào sẽ được điều hòa trước hết qua sự điều chỉnh thành phần Natri.
Cơ chế điều khiển ngược Macula- Densa của thận:
Đây là một cơ chế điều khiển ngược trong thận để điều hòa tốc độ
lọc cầu thận, bảo đảm khối lượng tuần hoàn cho cơ thể.
Bộ máy cạnh cầu thận có những tế bào Macula- Densa ở đoạn đầu ống lượng xa. Khi huyết áp tăng sẽ làm tăng áp lực thuỷ tĩnh cầu thận do đó làm tăng tốc độ lọc cầu thận và làm tăng luồng nước tiểu trong ống thận. Điều này làm tăng giải phóng renin và đưa đến tăng Angiotensin II trong thận. Angiotensin II làm co thắt động mạch đến do đó làm giảm áp lực lọc và kết quả làm giảm tốc độ lọc cầu thận.
Tóm lại: Giảm thể tích ngoại bào làm giảm thể tich huyết tương và giảm huyết áp. Giảm huyết áp là do giảm máu trở về tim và giảm lưu lượng tim. Nó kích thích các receptor áp lực ở xoang cảnh và quai ĐM chủ làm tăng hoạt hệ thống thần kinh giao cảm và hệ thống RAA. Điều này có mục đích duy trì HA trung bình và sự tưới máu qua não và mạch vành. Ngược với đáp ứng của tim mạch, đáp ứng thận có mục đích thiết lập lại thể tích ngoại bào bằng cách giảm tốc độ lọc cầu thận (GFR) nhưng tăng tái hấp thu Natri qua ống thận do tăng trương lực giao cảm kích ứng sự co thắt các mạch đến. Tăng tái háp thu muối ở ống lượng gần là do cơ chế tăng giải phóng Angiotensin II và sự thay đổi huyết động ở các mao quản quanh ống thận (giảm Ptt và tăng Pk). Tăng tái hấp thu Natri ở ống góp là yếu tố quan trọng của thích ứng thận với giảm thể tích ngoại bào. Nó diễn ra tiếp theo bằng đáp ứng tăng tiết Aldosteron và ADH cũng như giảm tiết yếu tố ANP.
Rối loạn điều hòa thẩm thấu và thể tích
Ý nghĩa của hệ thống RAA trong tăng huyết áp
Đặc biệt trong trường hợp tăng trương lực mạch máu tại thận và hẹp động mạch thận sẽ làm tăng giải phóng Renin với hậu quả cuối cùng làm tăng sức cản thành mạch và tăng thể tích huyết tương do hiệu lực của Angiotensin II và Aldosteron.
Hội chứng tăng Aldosteron
Hội chứng tăng Aldosteron nguyên phát (hội chứng Conn):
Nguyên nhân. Bệnh lý vỏ thượng thận như adenoma sản xuất Aldosteron, quá sản nguyên phát hoặc ung thư...
Hậu quả: Tăng Natri máu, giảm Natri niệu, tăng thể tích máu kèm tăng trương lực, tăng Kali niệu, giảm kali máu, kiềm chuyển hóa do tăng bài tiết proton, không phù, giảm hoạt tính renin huyết tương.
Hội chứng tăng Aldosteron thứ phát:
Nguyên nhân: Xơ gan( giảm giáng hóa Aldosteron), thận hư, suy tim..., tăng renin trong u thượng thận hoặc hội chứng Bartter.
Hậu quả: hoạt tính renin huyết tương tăng, tăng trương lực, phù, giảm Kali máu. Nồng độ Natri huyết tương bình thường hoặc tăng nhẹ.
Thiếu hụt aldosteron
Nguyên nhân:
Suy vỏ thượng thận nguyên phát ( Bệnh Addison).
Suy vỏ thượng thận thứ phát (thiếu hụt ACTH từ tuyến yên).
Hậu quả: giảm thể tích, giảm Na+ máu, giảm Cl- máu, tăng K+máu, tăng Mg++ và nhiễm toan.
Đái tháo nhạt (DI: diabetes insipidus)
Nguyên nhân:
Đái tháo nhạt trung ương (CDI : central DI). Do bất thường ở vùng dưới đồi làm giảm tiết ADH.
Đái tháo nhạt do thận (RDI : renal DI). Do receptor của tế bào ống thận kém nhạy cảm với ADH
Biểu hiện: đa niệu và nước tiểu nhược trương.
Phân biệt CDI và RDI: Cho uống 10 µg Desmopressine. Áp lực thẩm thấu nước tiếu sau kích thích sẽ tăng tối thiểu trên 50% trong CDI và không thây đổi trong RDI.
Phù
Định nghĩa
Phù là tình trạng tích nước quá mức bình thường trong khoảng gian bào còn thủng là tình trạng tích nước trong các khoang tự nhiên như màng phổi, màng tim, màng bụng.
Các cơ chế chính gây phù
Tăng áp lực thẩm thấu ngoại bào: Áp lực thẩm thấu ngoại bào do natri quyết định phần lớn, do đó sự giữ natri có vai trò quan trọng trong phù vì nước về sau mới bị giữ lại trong các mô thụ động theo natri.
Sự giữ natri có thể bắt nguồn từ sự giảm mức lọc cầu thận, hoặc từ sự tăng tái hấp thu ở ống thận, hoặc do cả hai. Nhưng dù do cơ chế bệnh căn nào đi nữa thì sự giữ natri sẽ gây ưu trương ngoại bào giữ nước, làm tăng thể tích nước ngoại bào. Lượng dịch ngoại bào thừa ra đó sẽ được phân bổ ở gian bào (gây phù) và phân bổ ở huyết tương (gây ứ đọng trong hệ tĩnh mạch).
Tăng áp lực thủy tĩnh: Áp lực này do huyết áp quyết định, nó có tác dụng đẩy nước từ trong lòng mạch ra khoảng gian bào ngang mức mao mạch. Tất cả những nguyên nhân ảnh hưởng sức co bóp cơ tim và tất cả những nguyên nhân cản trở sự lưu thông của máu đều có thể làm tăng áp lực thủy tĩnh, phá vỡ cân bằng Starling làm cho nước ứ lại gian bào gây phù. Tuy nhiên, đây không phải là cơ chế duy nhất vì có thể có tăng áp lực thủy tĩnh đơn thuần mà không gây phù.
Giảm áp lực thẩm thấu keo: Áp lực keo do các protein huyết tương đảm nhiệm(80% là albumin), có tác dụng giữ và hút nước vào lòng mạch đối lập với áp lực thủy tĩnh.
Khi có giảm protid máu như giảm cung cấp, giảm tổng hợp hoặc do mất quá đáng qua nước tiểu,... sẽ làm giảm áp lực thẩm thấu keo máu, nước không trở về mạch, ứ lại gian bào gây phù. Cần lưu ý rằng không có sự tương quan chặt chẽ giữa nồng độ sút giảm protid máu với sự xuất hiện cũng như với mức độ trầm trọng của triệu chứng phù.
Tăng tính thấm thành mạch đối với protein: Thành mạch được xem như một màng bán thấm mà bình thường không để cho các protein có trọng lượng phân tử trên 68.000 Da lọt qua. Các tình trạng thiếu oxy tổ chức, chuyển hóa kỵ khí, viêm cục bộ, dị ứng,... đều gây giãn mạch, tăng tính thấm thành mạch. Hậu quả là các protein máu thoát vào mô kẽ làm tăng áp lực keo trong mô kẽ giữ nước lại đó gây phù.
Cản trở tuần hoàn bạch huyết: Trong cân bằng Starling, thật ra lượng nước bị đẩy khỏi nội mạch do áp lực thủy tĩnh nhiều hơn lượng nước được hút trở về bởi áp lực keo. Lượng nước bị đẩy thừa ra trong khoảng gian bào đó sẽ trở về tuần hoàn chung qua đường bạch mạch. Mỗi ngày, bạch mạch dẫn về từ 2-4 lít dịch.
Ngoài ra còn có một lượng nhỏ protein thoát được khỏi mao mạch cũng sẽ trở về lại máu theo đường này. Do vậy, khi tuần hoàn bạch mạch bị cản trở lượng dịch và protein đó bị ứ lại trong mô kẽ gây phù.
Phù do cản trở tuần hoàn bạch huyết thường là phù cục bộ. Ví dụ: nạo bỏ hạch bạch huyết vùng nách trong điều trị ung thư vú gây phù ở cánh tay. Phù ở bìu và ở chân gặp trong bệnh giun chỉ do sự phát triển của ký sinh trùng gây tắc bạch mạch chi dưới.
Yếu tố thuận lợi: Áp lực cơ học trong các mô cũng góp phần quan trọng trong sự xuất hiện và phân bổ của phù. Tổ chức càng lỏng lẻo, càng dễ xuất hiện phù và xuất hiện sớm nhất.
Cơ chế là do tổ chức lỏng lẻo không tạo ra đủ áp lực cơ học cần thiết để cân bằng với một tình trạng phù. Vì vậy, phù thường thấy xuất hiện sớm ở mí mắt, ở mào chậu, ở mặt trước xương chày,...
Tóm lại, phù có thể biểu hiện toàn thân hoặc cục bộ, có thể do một hoặc nhiều cơ chế trên tham gia, có cơ chế đóng vai trò khởi động, có cơ chế đóng vai trò phụ trợ, chúng thường tác động qua lại ảnh hưởng lẫn nhau hình thành vòng xoắn bệnh lý. Ví dụ: phù tim ảnh hưởng hoạt động của gan và thận kéo theo những cơ chế thấy được trong hai loại phù này.
Điện giải
Phân bổ điện giải
Ở người trưởng thành khoảng 70kg, Natri chiếm khoảng 4200 mmol, tương ứng 60mmol/kg và phân chia như sau:
Khoang nội bào: 80 mmol = 2%.
Xương: 1700 mmol = 40%.
Khoang liên bào: 340 mmol = 8%.
Khoang ngoại bào: 2100 mmol = 50%.
Phân bổ ở ngoại bào:
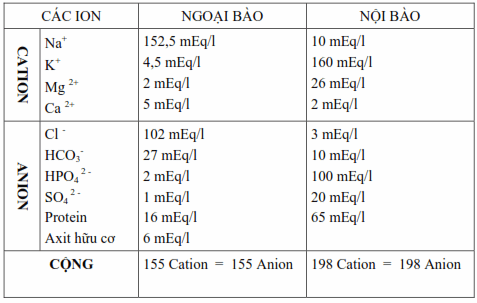
Bảng: Nồng độ của các ion trong dịch nội và ngoại bào.
Cation:
Natri là ion chính của dịch ngoại bào, nó quyết định thể tích ngoại bào. Natri huyết thanh từ 138-143 mEq/l hoặc mmol/l. Nó chiếm 95% cation ngoại bào, do vậy nó liên hệ trực tiếp đến chuyến hóa nước.
Kali là cation chính của dịch nội bào. Kali nội bào chiếm 98% lượng Kali của toàn cơ thể, do đó Kali huyết thanh rất thấp từ 3,5-4,5 mEq/l hoặc mmol/l. Nó tham gia duy trì trương lực dịch nội bào và cân bằng thẩm thấu giữa nội và ngoại bào. Kali cần thiết cho đời sống tế bào, đặc biệt là cho hoạt động của màng tế bào. Trong thục tế lâm sàng điện tâm đồ có thể phản ảnh tốt tình trạng Kali máu.
Các cation khác đều có vai trò quan trọng: ví dụ Ca++, Mg++ tham gia vào sự dẫn truyền thần kinh và điện thế tế bào...
Anion:
Cl- là anion ngoai bào quan trọng nhất, Cl- huyết thanh từ 95-105mEq/l. Bicarbonate: Giá trị của nó từ 22-28 mEq/l hoặc mmol/l.
Protein: Giá trị từ 65-75g/l tương ứng với 15-20 mEq/l trong cột anion.
Các anion khác của huyết tương thường không được định lượng. Đó là các acid hữu cơ (6 mEq/l), các phosphates (2 mEq/l), các sulfates (1 mEq/l). Trong cân bằng anion-cation nó chiếm một giá trị trung bình 9-10 mEq/l. Về mặt sinh lý, cân bằng anion-cation được tính bằng 150-155 mEq/l. Trong trường hợp thiếu hụt anion người ta gọi là khoảng trống anion(AG: anion gap), rất thường gặp trong trường hợp nhiễm toan chuyển hóa và được tính:
Trong điều kiện bình thường: (cation = anion).
Na+ + K+ + Ca++ + Mg++ = Cl- + HCO3- + Protid + 10 + AG
Suy ra khoảng trống anion bằng:
AG = (Na+ + K+ + Ca++ + Mg++) - (Cl- + HCO3- + Protid + 10 )
Hay công thức đơn giản để tính: AG = [ Na+ - (Cl- + HCO3-)]
Do vậy mất hoặc ứ đọng điện giải đều gây ra những biến động bệnh lý. Cation Na+ là lực lượng thẩm thấu chính của ngoại bào, K+ là lực lượng thẩm thấu chính của nội bào. Vì hai cation này có tác dụng thẩm thấu tương đương nhau nên khi Na+ ngoại bào giảm, nước sẽ đi vào tế bào và ngược lại. Do đó, những thay đổi nồng độ Natri ngoại bào là nguyên nhân đồng thời cũng là triệu chứng chỉ dẫn cho ta biết các thay đổi về cân bằng nước trong khu vực nội bào.
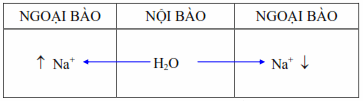
Hình: Di chuyển của nước theo nồng độ ion Natri.
Na+ và Cl- là các ion quan trọng nhất của ngoại bào, chiếm 80% số ion trong một lít dịch. Do đó mất điện giải thì chủ yếu và đầu tiên là mất Na+ và Cl- .
Cân bằng điện giải
Natri được nhập vào cơ thể dưới dạng muối khô. Nhu cầu thật sự về muối khoảng 1g mỗi ngày nhưng thông thường người ta ăn vào nhiều hơn, khoảng 6 g(hay110 mEq/24g). Nhu cầu Natri có thể tăng gấp 3-4 lần nhu cầu bình thường ở những miền khí hậu nóng.
Natri được lọc qua cầu thận và tái hấp thu đến 60-70% qua ống lượn gần tùy theo quá trình trung hòa điện tích và đẳng thẩm thấu. Ơ ống lượn xa và quai Henle, Aldosteron và ANP sẽ chịu trách nhiệm về sự bài tiết hay tái hấp thu Natri theo nhu cầu hiện tại của cơ thể 25-30% tái hấp thu ở quai Henle bởi yếu tố đồng vận chuyển đầu ngọn Na+K+2Cl- (apical co- transportor), 5% tái hấp thu ở ống lượn xa bởi yếu tố đồng vận chuyển nhậy cảm Thiazide Na+Cl-
Nhu cầu Kali khoảng 3 g hay 50-100 mEq/24g. Kali được bài tiết chủ yếu qua nước tiểu (80-90%). Chú ý: không nhập cơ thể vẫn cứ xuất khoảng từ 30-50 mEq/24g qua nước tiểu.
Điều hòa cân bằng điện giải
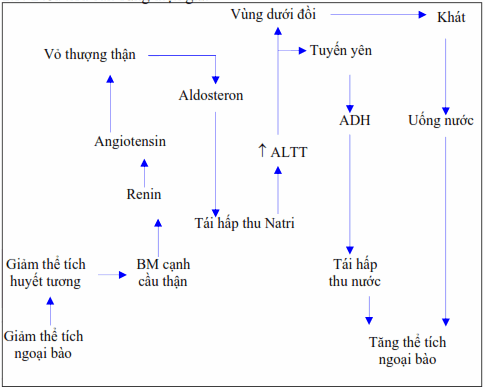
Hình: Mối liên quan giữa điều hòa thẩm thấu và điều hòa thể tích.
Natri:
Tóm lại, cơ chế điều hòa thể tích (nước) và trương lực (điện giải) liên quan chăt chẽ với nhau. Thay đổi về trương lực (nhược hay ưu trương) sẽ làm thay đổi sự hấp thu (nước, điện giải) và do đó ảnh hưởng đến thể tích. Ngược lại, những thay đổi về thể tích sẽ làm thay đổi quá trình hấp thu và bài tiết để duy trì trương lực. Cần lưu ý sự hấp thu và bài tiết các chất điện giải xảy ra chậm hơn sự hấp thu và bài tiết nước, do đó khi uống nhiều nước thì có tăng tiết niệu ngay nhưng ăn nhiều muối thì có cảm giác khát và thiểu niệu trước khi việc tăng thải muối thừa có hiệu lực.
Kali:
Chuyển hóa glucid: kali cần thiết cho quá trình tạo glycogen nên khi có quá trình hủy glycogen sẽ làm kali máu tăng.
Chuyển hóa protid: đồng hóa protid làm giảm và dị hóa gây tăng kali máu.
Vỏ tuyến thượng thận: các corticosteroid làm tăng kali niệu qua đó làm giảm kali của máu và tế bào.
Cân bằng axit -base: nhiễm kiềm gây giảm, nhiễm acid gây tăng kali máu.
Bài xuất:
Bài xuất kali qua thận không có ngưỡng nên sự bài xuất vẫn tiếp diễn mặc dù kali máu giảm.
Bài xuất qua đường tiêu hóa có thể từ 5-10 mEq/L tăng lên 100 mEq/L trong trường hợp ỉa lỏng.
Bài xuất kali qua da không đáng kể, tuy nhiên có thể tăng lên trong các trường hợp stress, tăng năng vỏ thượng thận.
Bài viết cùng chuyên mục
Thận bài tiết kali: bởi tế bào chính của ống lượn xa và ống góp
Việc bài tiết kali từ máu vào lòng ống là một quá trình gồm hai bước, bắt đầu bằng sự hấp thu từ các kẽ vào trong tế bào nhờ bơm natri-kali ATPase ở màng tế bào bên.
Bài tiết nước tiểu cô đặc: vai trò của ống lượn xa và ống góp
Bằng cách tái hấp thu càng nhiều nước có thể, thận tạo ra nước tiểu đậm đặc, bài xuất một lượng bình thường các chất tan trong nước tiểu trong khi đưa thêm nước trở lại dịch ngoại bào và bù đắp cho sự thiếu hụt nước trong cơ thể.
Bài tiết natri: điều chỉnh bằng mức lọc cầu thận hoặc tái hấp thu ở ống thận
Tái hấp thu ống và mức lọc cầu thận thường được điều chỉnh một cách chính xác, vì vậy sự bài tiết qua thận có thể khớp chính xác với lượng nước và chất điện giải.
Cường aldosterol nguyên phát và hội chứng Conn’s
Cường aldosterol nguyên phát là thỉnh thoảng có đợt liệt cơ do hạ kali huyết, tình trạng tê liệt là do tác dụng của thuốc làm nồng độ kali ngoại bào thấp trên hoạt động dẫn truyền sợi thần kinh.
Cảm giác nhiệt: Receptor và sự hưng phấn của chúng
Những receptor nóng và lạnh nằm ngay dưới da ở những điểm tách biệt riêng rẽ. Hầu hết các vùng của cơ thể, các điểm lạnh gấp 3 đến 10 lần điểm nóng, và những vùng khác nhau thì có số điểm khác nhau.
Phòng chống xơ vữa động mạch
Giảm 1 mg/dl LDL cholesterol trong huyết tương, thì tương đương giảm 2% tỷ lệ tử vong do bệnh tim xơ vữa động mạch. Do đó, các biện pháp phòng ngừa thích hợp có giá trị hiệu quả trong làm giảm các cơn đau tim.
Hội chứng Brown Sequard: liệt vận động cùng bên tổn thương
Hội chứng Brown - Séquard gây những hệ quả có thể dự đoán được nhờ vào kiến thức về chức năng các bó trong tủy sống. Theo đó, toàn bộ chức năng vận động đều bị ngăn chặn ở bên cùng phía với tổn thương.
Chuyển hóa sắt: tổng hợp hemoglobin
Khi hồng cầu bị phá hủy, các hemoglobin từ các tế bào này được đưa vào các tế bào monocytemacrophage. Sắt giải phóng và được lưu trữ chủ yếu trong ferritin được sử dụng khi cần thiết cho sự hình thành của hemoglobin mới.
Cân bằng natri và dịch trong cơ thể: tầm quan trọng của natri và áp lực bài niệu
Bài tiết áp lực đề cập đến tác động của huyết áp tăng lên để tăng bài tiết khối lượng nước tiểu, trong khi bài tiết natri áp lực đề cập đến sự gia tăng bài tiết natri xảy ra với huyết áp cao.
Tồn tại ống động mạch: bệnh tim bẩm sinh shunt trái phải
Ngay sau khi trẻ được sinh ra và bắt đầu thở, phổi sẽ phồng lên, các phế nang chứa đầy không khí mà sức cản của dòng máu qua cây mạch phổi cũng giảm rất nhiều, tạo điều kiện cho áp lực động mạch phổi giảm xuống.
Sinh lý bệnh của shock tim
Shock thường do cung lượng tim không đủ. Do đó, bất kỳ tình trạng nào làm giảm cung lượng tim dưới mức bình thường đều có thể dẫn đến shock tim.
Hệ thống mono đại thực bào/ hệ thống võng nội mô
Tổ hợp toàn bộ bạch cầu mono, đại thực bào di động, đại thực bào mô cố định, và một vài tế bào nội mô chuyên biệt trong tủy xương, lách, và hạch lympho được gọi là hệ thống võng nội mô.
Điều chỉnh phân phối kali trong cơ thể
Hấp thụ kali trong một bữa ăn nhiều rau và trái cây vào một thể tích dịch ngoại bào, sẽ làm tăng nồng độ kali trong huyết tương, hầu hết kali ăn vào sẽ nhanh chóng di chuyển vào các tế bào cho đến khi thận có thể loại bỏ lượng dư thừa.
Miễn dịch thu được (thích ứng): đề kháng của cơ thể trong nhiễm khuẩn
Miễn dịch thu được là do một hệ thống miễn dịch đặc biệt hình thành kháng thể và hoặc hoạt hóa tế bào lympho tấn công và tiêu diệt các vi sinh vật xâm lấn cụ thể hoặc độc tố.
Tái hấp thu và bài tiết của thận: tính từ sự thanh thải
Nếu lưu lượng thải một chất lớn hơn lưu lượng lọc chất đó, khi đó, lưu lượng bài tiết sẽ là tổng của lưu lượng lọc và bài tiết của ống thận.
Tăng thông khí phổi: giảm nồng độ H+ dịch ngoại bào và làm tăng pH
Nếu chuyển hóa tạo CO2 vẫn không đổi, chỉ có các yếu tố ảnh hưởng đến pCO2 trong dịch ngoại bào là tốc độ thông khí ở phổi. Thông khí phế nang càng cao, pCO2 càng thấp.
Glucose và dung dịch khác cho mục đích dinh dưỡng
Nhiều loại dịch được dùng qua đường tĩnh mạch để cung cấp chất dinh dưỡng cho cơ thể, trpng đó phổ biến nhất là glucose, ngoài ra còn có acid amin, lipid.
Điều trị suy thận: ghép thận hoặc lọc máu với thận nhân tạo
Lọc máu không thể duy trì hoàn toàn bình thường các thành phần dịch cơ thể và không thể thay thế hoàn toàn các chức năng phức tạp của thận, sức khỏe của bệnh nhân vẫn bị suy giảm đáng kể.
Tính đặc hiệu của tế bào lympho B: miễn dịch dịch thể và kháng thể
Tế bào lympho B đặc hiệu ngay lập tức phóng đại kháng nguyên và giao cho sự xuất hiện của nguyên bào lympho. Một số nguyên bào Lympho đẩy mạnh biệt hóa để tạo thành tiền tương bào, đó là tiền chất của tương bào.
Mối liên quan giữa ổ viêm và toàn thân
Ngày nay, người ta biết dùng corticoid và các thuốc kháng viêm không steroid, để làm giảm bớt hiện tượng viêm khi cần thiết
Dịch trong khoang màng phổi: áp lực âm giữ cho phổi nở và lượng dịch màng phổi
Khi dịch nhiều hơn đủ để bắt đầu chảy trong khoang màng phổi thì các dịch dư thừa bị bơm đi bằng cách mở trực tiếp mạch bạch huyết từ khoang màng phổi vào trung thất, trên bề mặt cơ hoành và xung quanh màng phổi thành.
Kiểm soát áp suất thẩm thấu và nồng độ natri: tầm quan trọng của sự khát nước
Nhiều yếu tố trong số các yếu tố tương tự nhau gây kích thích sự bài tiết ADH cũng làm tăng sự khát nước, nó được định nghĩa là ý thức rõ ràng sự mong muốn nước.
Thay đổi trong quá trình lão hoá
Tuyến ức liên tục giảm kích thước và chức năng ngay từ khi cơ thể còn trẻ, đến tuổi trung niên thì thoái hoá hẳn
Dịch ngoại bào: phân bố dịch giữa khoảng kẽ và mạch máu
Thể tích dịch ngoại bào và thể tích máu thường được kiểm soát đồng thời, nhưng số lượng phân phối dịch giữa kẽ và máu phụ thuộc vào các đặc tính vật lý của tuần hoàn và khoảng kẽ, cũng như động lực của quá trình trao đổi dịch qua các màng mao mạch.
Tự điều chỉnh mức lọc cầu thận và lưu lượng máu qua thận
Mức lọc cầu thận bình thường vẫn tự động điều chỉnh (có nghĩa là, nó vẫn còn tương đối không đổi) bất chấp những biến động huyết áp đáng kể xảy ra trong quá trình hoạt động bình thường của một người.
