- Trang chủ
- Sách y học
- Bài giảng sinh lý bệnh
- Đại cương rối loạn cân bằng acid base
Đại cương rối loạn cân bằng acid base
Hầu hết các phản ứng chuyển hóa xảy ra trong cơ thể luôn đòi hỏi một pH thích hơp, trong khi đó phần lớn các sản phẩm chuyển hóa của nó.
Biên tập viên: Trần Tiến Phong
Đánh giá: Trần Trà My, Trần Phương Phương
Ý nghĩa của pH máu
Hầu hết các phản ứng chuyển hóa xảy ra trong cơ thể luôn đòi hỏi một pH thích hơp, trong khi đó phần lớn các sản phẩm chuyển hóa của nó lại có tính acid làm cho pH có khuynh hướng giảm xuống. Ví dụ: Sự oxy hóa hoàn toàn chất hydrat carbon và mỡ, mỗi ngày sinh ra khoảng 22.000 mEq CO2. CO2 hóa hợp với nước hình thành acid carbonic (H2CO3). Mặt khác còn có khoảng 70 mEq chất axid cố định (acid không bay hơi) hình thành từ các nguồn chuyển hóa khác: các axid hữu cơ (acid lactic, acid pyruvic, aceton) sinh ra từ sự oxy hóa không hoàn toàn chất hydrat carbon và mỡ và các acid cố định dưới dạng sulfat (từ oxy hóa các acid amin có chứa sulfua), nitrat và photphat (từ oxy hóa các phosphoprotein).
Tuy các chất chuyển hóa acid được hình thành một cách liên tục như vậy nhưng pH của các dịch hữu cơ vẫn ít thay đổi là nhờ cơ thể tự duy trì pH bằng các hệ đệm trong và ngoài tế bào, sự đào thải acid của phổi và thận:
Bằng hệ thống đệm huyết tương: Bao gồm hệ đệm HCO3-/H2CO3, hệ đệm proteine/proteinate và hệ đệm H2PO4-/HPO42-. Các hệ đệm này đảm nhiệm 47% khả năng đệm của toàn cơ thể.
Bằng hệ thống đệm của hồng cầu: Bao gồm hệ đệm Hemoglobinate/ Hemoglobine, hệ đệm HCO3-/H2CO3 và hệ đệm phosphate hữu cơ. Các hệ đệm này đảm nhiệm 53 % khả năng đệm còn lại của toàn cơ thể.
Đào thải acid bay hơi (CO2) qua phổi.
Đào thải acid không bay hơi qua thận.
Bởi vậy pH huyết tương tương đối hằng định và bằng 7,4 ± 0,05.
Khái niệm về pH và ion H+
Trong Y học và Sinh học người ta mô tả sự trao đổi chất acid và base theo khái niệm của Bronstedt. Acid được định nghĩa như là một chất có thể giải phóng ion H+, còn chất base là chất có thể tiếp nhận ion H+. Độ acid của một dung dịch được biểu thị bằng giá trị pH và bằng nghịch dấu logarit của hoạt tính proton:
pH = - logH+
Sự duy trì cân bằng acid-base trong giới hạn bình thường cũng chính là sự duy trì nồng độ ion H+ trong giới hạn bình thường. Dung dịch acid chứa một lượng ion H+ cao hơn so với lượng ion OH-, dung dịch base thì ngược lại, còn dung dịch trung tính lượng ion H+ và OH- tương dương nhau và bằng 10-7. Chỉ số nồng độ ion H+ và OH- trong dung dịch là một hằng số: [ H+]. [OH-] = 10-14.
Đối với nước nguyên chất, mức phân ly của ion H+ và OH- bằng nhau. Nồng độ ion H+ tính ra mEq/L là bằng 10-7 ở nhiệt độ 230C. Vậy pH của nước nguyên chất hay của các dung dịch trung tính bằng 7.
Tuy nhiên trong y học, thuật ngữ acid-base không được hiểu theo nghĩa hóa học tuyệt đối vì các dịch của cơ thể đều hơi kiềm. Nồng độ ion H+(aH+) trong huyết tương khoảng 0,0004 mEq/L = 4.10-5 mEq/L = 4.10-8 Eq/L.
Suy ra: pH máu = - log [H+]= -(log 4.10-8 ) = 7,398 hay theo phương trình Henderson-Haselbach:
pH = pK + log [HCO3-/H2CO3]= 6,1 + log 20/1 ≈ 6,1 + 1,3 ≈ 7,4
Trong cơ thể ion H+ tuần hoàn dưới hai hình thức:
Các ion H+ liên kết với các anion bay hơi (HCO3- ) chịu trách nhiệm chính về những rối loạn cân bằng acid-base kiểu hô hấp.
Các ion H+ liên kết với các anion cố định, không bay hơi (SO42-, PO43-, lactat,...) chịu trách nhiệm chính về những rối loạn cân bằng acid- base kiểu chuyển hóa.
Khái niệm về kiềm dư (BE: base excess)
Là lượng kiềm chênh lệch giữa kiềm đệm mà chúng ta đo được và kiềm đệm bình thường. Nó đặc trưng cho lượng kiềm thừa hoặc thiếu để máu bệnh nhân có thể trở về trạng thái cân bằng acid - base bình thường.
BE máu là nồng độ base của máu toàn phần được đo bởi chuẩn độ đối với một acid mạnh để pH bằng 7,4 ở PCO2 40mmHg và nhiệt độ 37oC. Đối với một chuẩn độ có giá trị âm thì được thực hiện với một base mạnh. BE được tính bằng mmol/l (hoặc mEq/l), nhằm để đo sự thừa hoặc thiếu H2CO3. Giá trị bình thường từ -1 đến +2 mmol/l và nó biểu thị cho khả năng cặn của đệm và được tính bằng:
BE = (HCO3- - 24,2 ) + 16,2 ( pH - 7,4)
Khi giá trị pH của một mẫu máu ở nhiệt độ 37oC có PCO2 là 40 mmHg bằng 7,4 và HCO3- bằng 24,2 mmol/l thì giá trị tham khảo của BE bằng 0 mmol/l . Khi giá trị pH của kết quả này dưới 7,4 thì BE sẽ âm và trên 7,4 thì BE sẽ dương.
16,2 mmol/l là khả năng đệm của đệm không phải bicarbonat trong dịch ngoại bào. BE là một chỉ số quan trọng trong rối loạn cân bằng acid- base. BE dương trong nhiễm toan hô hấp và nhiễm kiềm chuyển hóa. BE âm trong nhiễm toan chuyển hóa và nhiễm kiềm hô hấp.
Khái niệm về khoảng trống anion
Khoảng trống anion máu ( Anion Gap: AG )
Khoảng trống anion máu được coi là những anion không định lượng của huyết tương, bình thường khoảng 12-18mmol/l. Các anion không được định lượng bao gồm: anion Protein, các phosphat, các sulfat, các anion hữu cơ.
Công thức đơn giản để tính: AG = [Na+ - (Cl- + HCO3-)]
Khi các anion acid như acetoacetat và các lactat gia tăng trong dịch ngoại bào, khoảng trống anion tăng gây nhiễm toan với AG tăng.
Tăng AG: thường do tăng anion không định lượng được và rất ít gặp do giảm các cation không định lượng được (Ca++, Mg++, K+ ). AG cũng có thể tăng với tăng anion albumin, hoặc do tăng nồng độ albumin, hoặc do nhiễm kiềm làm thay đổi điện tích albumin.
Giảm AG: có thể do:
Tăng các cation không định lượng được.
Hiện diện trong máu các cation bất thường như lithium (nhiễm độc lithium) hoặc cation immunoglobulin (gặp trong bệnh loạn tương bào).
Giảm trong huyết tương anion albumin (hội chứng thận hư).
Giảm điện tích hiệu quả anion của albumin bởi nhiễm toan.
Bệnh nhầy nhớt và tăng lipid máu nặng.
Khi albumin máu bình thường, AG tăng thường là do sự hiện diện của acid không chứa Cl- như các anion: không phải hữu cơ ( photphat, sulfat ), hữu cơ: ketosis, lactate, các anion hữu cơ urê, ngoại sinh( salicylat hoặc nhiễm độc những sản phẩm acid hữu cơ) hoặc không xác định được.
Theo định nghĩa nhiễm toan AG tăng có 2 đặc tính: HCO3- giảm và AG tăng
Khái niệm về khoảng trống anion niệu( UAG: Urine Anion Gap)
Khoảng trống anion niệu được tính bằng: UAG = [(Na+ + K+ ) / niệu - ( Cl- )/ niệu].
Khoảng trống anion niệu cho phép người ta ước tính được nồng độ NH4+ niệu. NH4+ có thể xem như một chất kiềm hữu cơ có khả năng trung hòa acid mà không cần tới Na+, K+. Vì vậy nồng độ NH4+ niệu nói lên khả năng đệm của thận. Khi ( Cl- )/niệu > (Na+ + K+) / niệu thì NH3+ niệu sẽ được tăng lên theo phương thức thích hợp, gợi ý một nguyên nhân nhiễm toan ngoài thận. Thật vậy trong ỉa lỏng, do mất HCO3- qua phân nên đưa đến nhiễm toan chuyển hóa. Thay vì pH nước tiểu acid (như trong nhiễm toan hệ thống), pH nước tiểu acid thường chung quanh 6 vì nhiễm toan chuyển hóa và giảm K+ máu làm tăng tổng hợp và bài tiết NH4+qua thận; như thế gây ra một đệm nước tiểu làm tăng pH nước tiểu. Như vậy sự bài tiết NH4 qua nước tiểu tăng cao trong ỉa lỏng và thấp trong nhiễm toan do ống thận(RTA: renal tubular acidosis). Những bất thường trong nhiễm toan do ống thận xa cổ điển (type I) là giảm K+ máu, nhiễm toan tăng Cl-, giảm bài tiết NH4+ qua nước tiểu(UAG +, NH4+ niệu giảm) và pH niệu tăng theo phương thức không thích hợp (pH > 5,5). Bệnh nhân này không có khả năng toan hóa nước tiểu của họ xuống dưới 5,5. Thường có giảm citrat niệu, tăng calci niệu đưa đến rỗ xương. Trong RTA type IV, tăng K+ máu không tỷ lệ với so với giảm GFR do cùng tồn tại rối loạn chức năng bài tiết K+ và acid.
Các hệ thống điều hòa pH
Điều hòa do hệ thống đệm
Nguyên tắc hoạt động:
Một hệ thống có khả năng giữ cho pH của dung dịch ít thay đổi khi cho thêm vào dung dịch ion H+ hoặc OH- thì gọi là hệ thống đệm. Hệ thống này bao giờ cũng có đủ hai thành phần: một acid yếu và một muối của base mạnh hoặc một base yếu với muối của nó với một acid mạnh. Ví dụ hệ đệm bicarbonat gồm H2CO3/ NaHCO3 (acid yếu: H2CO3) /muối của base mạnh: NaOH), hệ đệm NH4OH/NH4Cl (base yếu: NH4OH/muối của acid mạnh: HCl).
Tính chất hoạt động của hệ đệm phụ thuộc vào mức độ phân ly của nó trong dung dịch. Mỗi hệ thống đệm đều có một hằng số phân ly riêng và được thể hiện bằng logarit trái dấu tức pK. PK càng nhỏ thì càng dễ phân ly và ngược lại, hệ đệm nào có pK càng gần pH thì hoạt động càng có hiệu quả.
Trong một hệ thống đệm nhất định khi lượng ion H+ phân ly và lượng ion H+ kết hợp bằng nhau và bằng 50% thì người ta nhận thấy pH của hệ đệm không thay đổi nên gọi là pK của hệ thống ấy (tức pH = pK) .
Theo phương trình Henderson - Hassenbach:
pH = pK + log [ A- / A- H+ ]
A là hình thái kết hợp, A- H+ là hình thái phân ly của hệ đệm.
Các hệ thống đệm chính:
Hệ đệm bicarbonat: NaHCO3/H2CO3 = HCO3- / HCO3- H+:
Hệ đệm này đảm nhiệm 43% khả năng đệm của toàn cơ thể, trong đó ngoại bào 33% và nội bào 10%. Đây là một hệ đệm rất quan trọng và rất linh hoạt, là hệ đệm chính của ngoại bào vì:
Nồng độ ion bicarbonat dưới hình thái kết hợp NaHCO3 trong huyết tương cao. Bình thường nó được thận đào thải hoặc tái hấp thu thường xuyên để có nồng độ ổn định trong huyết tương là 27 mEq/L (còn gọi là dự trữ kiềm).
Acid carbonic là một acid bay hơi có thể tăng giảm nồng độ một cách nhanh chóng nhờ hoạt động của phổi (tăng hoặc giảm thông khí) để có nồng độ ổn định trong huyết tương là 1,35 mEq/L.
Theo phương trình Henderson-Haselbach:
pH = pK + log [ NaHCO3/H2CO3] = pK + log HCO3-/aPCO2
= 6,1 + log 27/1,25 = 6,1 + log 20 ≈ 6,1 + 1,3 ≈ 7,4
Như vậy, sau khi hệ bicarbonat đã đệm rồi thì pH của dịch ngoại bào cũng chỉ giao động chung quanh 7,4 mà thôi.
Hệ đệm photphat: Na2HPO4/NaH2PO4 = NaHPO4-/NaHPO4-H+
Đảm nhiệm 7% khả năng đệm của cơ thể, là một hệ đệm của nội bào (PO43- nội bào = 140 mEq/L) và của nước tiểu, có hiệu suất lớn vì pK bằng 6,8 gần với pH sinh lý.
Hệ đệm proteine/proteinate:
Đây cũng là một hệ thống đệm của huyết tương, đảm nhiệm 12% khả năng đệm của cơ thể. Hệ đệm proteinat bằng các gốc amin và gốc carboxyl của nó( NH3+ - R- COO-).
Ở điểm đẳng điện, số điện tích dương và âm bằng nhau. Thêm ion H+, protein sẽ tích điện dương và chuyển sang phía acid của điểm đẳng điện. Khi mất H+, protein tích điện âm và chuyển sang phía base của điểm đẳng điện. Như vậy trong môi trường acid, protein thể hiện tính kiềm và ngược lại.
Hệ đệm Hemoglobinate/ Hemoglobine:
Gồm hệ hemoglobinat Hb-/Hb- H+ và Oxy hemoglobinat HbO-/HbO- H+.
Đây là hệ đệm của hồng cầu, có hàm lượng rất lớn nên chúng có vai trò quan trọng trong điều hòa pH máu qua sự bắt giữ và đào thải CO2 ở phổi. Hệ đệm này đảm nhiệm 36% khả năng đệm của toàn cơ thể.

Bảng: Hoạt tính của các hệ đệm (%) trong điều hòa cân bằng acid- base.
Tóm lại, các hệ thống đệm của cơ thể can thiệp rất sớm vào việc duy trì cân bằng acid - base trong giới hạn bình thường mà hiệu quả đệm phụ thuộc chủ yếu vào hệ đệm bicarbonat (qua hệ đệm này, hiệu lực của các hệ đệm khác cũng được phản ảnh đúng, vì vậy các tính toán chủ yếu là suy luận trên hệ đệm bicarbonat). Các thành phần của hệ đệm bị hao hụt do tác dụng trung hòa sẽ được tái phục hồi nhờ vào những hoạt động tích cực của phổi và thận.
Điều hòa do hô hấp
Khi cơ thể tích nhiều CO2 sẽ làm pH giảm, pH giảm tới 7,33 là trung tâm hô hấp bị kích thích mạnh dẫn tới tăng thông khí, nhờ vậy CO2 được đào thải ra ngoài cho tới khi tỉ lệ H2CO3 trên NaHCO3 trở về giá trị 1/20. Ngược lại khi H2CO3 giảm hoặc NaHCO3 tăng , pH sẽ có xu hướng tăng thì trung tâm hô hấp sẽ bị ức chế dẫn tới thở chậm, CO2 tích lại cho đến khi tỷ số nâng lên đến 1/20. Dĩ nhiên để bảo đảm đào thải CO2 được tốt thì không những hoạt động của trung tâm hô hấp mà cả hệ hô hấp và tuần hoàn cũng như số lượng và chất lượng Hb cũng phải bình thường.
Trung tâm hô hấp rất nhạy cảm với nồng độ CO2 trong máu: một sự gia tăng 0,3% pCO2 trong máu động mạch sẽ làm tăng tần số hô hấp lên gấp đôi và ngược lại nếu pCO2 giảm thì tần số hô hấp giảm. Điều hòa hô hấp là bảo vệ đầu tiên của cơ thể nhằm hạn chế các biến thiên của pH máu bằng cách thay đổi tỷ lệ acid carbonic trong máu qua sự tăng hay giảm thông khí phổi được điều khiển bởi trung tâm hô hấp và bởi các thụ thể hoá học.
Cần lưu ý rằng áp lực riêng phần của CO2 trong phế nang bằng với áp lực riêng phần của nó trong máu động mạch vì CO2 từ máu tĩnh mạch đến phổi khuyếch tán rất nhanh qua màng phế nang và có xu hướng cân bằng áp lực ở hai bên màng. Người ta còn dùng pCO2 để biểu thị cho nồng độ H2CO3 trong máu vì khi CO2 vào máu ngay lập tức sẽ bị hydrat hóa thành acid carbonic: CO2 + H2O ⇒ H2CO3(mmol/L) = a.pCO2 (mmHg)
a là hệ số hòa tan và bằng 0,0308
Từ phương trình Henderson-Hasselbach ( pH = 6,1 + log [HCO3/a.pCO2]) ta thấy pH phụ thuộc vào tỷ lệ HCO3-/a.pCO3
Trong nhiễm acid chuyển hóa, NaHCO3 giảm; để hạn chế sự dao động của pH, hô hấp sẽ điều hòa bằng cách tăng thông khí để tăng thải CO2 với mục đích giảm H2CO3 trong máu để giữ tỷ HCO3-/H2CO3 không đổi (20/1) , điều nầy có nghĩa là sẽ giữ được pH không đổi.
Trong nhiễm base chuyển hóa, NaHCO3 tăng. Hô hấp sẽ điều hòa bằng cách giảm thông khí nhằm giữ CO2 để tăng H2CO3 trong máu nhằm giữ tỷ HCO3-/ H2CO3 không đổi (20/1). Như thế sẽ giữ pH ít bị thay đổi.
Lượng CO2 do tế bào sinh ra khoảng 800-900g mỗi ngày cùng với lượng H2CO3 sinh ra do phản ứng đệm sẽ được hệ thống đệm Hb của hồng cầu phối hợp với hệ bicarbonat làm trung hòa và đem thải qua phổi.
Cơ chế kết hợp và phân ly của CO2 và O2 với Hb dựa vào tính chất acid của HHb, H2CO3 và HHbO2 không được ngang bằng với nhau, trong đó HHb < H2CO3 < HHbO2 về tính acid. Do vậy, then chốt trong sự đệm này là tính acid mạnh của HHbO2 làm cho nó có thể đẩy được H2CO3 ra khỏi muối kiềm của nó (KHCO3) do hồng cầu mang từ tổ chức đến phổi và phân ly thành CO2 đào thải qua phế nang. Từ đó HHbO2 dưới dạng muối kiềm (KHbO2) sẽ được hồng cầu mang đến tổ chức và ở đó, do pCO2 giảm nên phân ly thành KHb và O2. O2 đi vào tế bào đồng thời CO2 từ tổ chức vào hồng cầu tạo H2CO3 kết hợp với KHb thành HHb và KHCO3, chất nay` phân ly cho HCO3- ra huyết tương và nhận Cl- vào hồng cầu làm pH máu tăng (ở phổi quá trình nay` diễn tiến ngược lại).
Sự điều hòa của hô hấp là tiền đề bước đầu nhưng về sau là sự điều hòa hiệu quả của thận.
Điều hòa do thận
Thận không tham gia chống lại tình trạng rối loạn cân bằng acid - base ngay từ lúc ban đầu mà chỉ sau nhiều giờ thận mới tự điều chỉnh. pH chỉ thực sự trở về sinh lý bình thường sau khi đã có sự điều chỉnh của thận. Bình thường thận có thể bài xuất hoặc giữ một cách rất uyển chuyển ion H+ cũng như các ion khác. Ta biết một chế độ ăn bình thường sẽ sản xuất các acid thừa (thừa ion H+) làm tăng độ acid của nước tiểu lên một cách nguy hiểm. Mặt khác, nếu lượng acid thừa này được bài xuất dưới dạng muối natri trung tính thì cơ thể sẽ mất nhanh chóng cation chính của dịch ngoại bào hệ quả sẽ làm giảm thể tích ngoại bào. Vì vậy, thận phải nhờ các cơ chế ưu việt khác để bài xuất các acid thừa ra khỏi cơ thể.
Thận thải chất acid thừa
Khi nhiễm acid thận điều hòa bằng cách bài xuất ion H+, giữ lại các cation kiềm (K+, Na+) và anion đệm (H2CO3-). Trong những điều kiện bình thường thận có thể bài xuất từ 50-70 mEq H+ trong 24 giờ và làm cho pH của nước tiểu giảm xuống đến 4,5 bằng cách:
Thải H+ dưới dạng acid chuẩn độ:
Thận thay thế các ion Na+ bằng các ion H+ của phân tử Na2HPO4 thành NaH2PO4 tức bài xuất photphat dưới dạng trạng thái nhiễm acid (monosodic phosphate) thay cho photphat dưới dạng kiềm (disodic phosphate). Tính acid chuẩn độ là số lượng ion H+ đã bài xuất thay cho Na+ từ Na2HPO4 và đo lường theo cách chuẩn độ nước tiểu bằng dung dịch natri dexinoman (N/10) và đưa pH nước tiểu lên bằng pH máu (7,4).
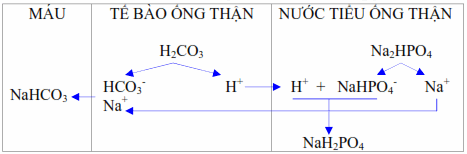
Hình. Thận thải H+ dưới dạng axit chuẩn độ.
Lượng ion H+ bài xuất dưới dạng này chiếm khoảng 1/3 lượng H+ cần đào thải.
Thải H+ dưới dạng ion amoni (NH4 +).
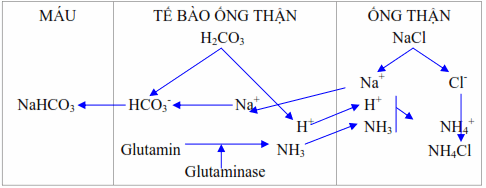
Hình: Thận thải H+ dưới dạng ion amoni.
Ở các tế bào ống góp và ống xa tạo ra 30-50 mEq NH3 mỗi ngày từ glutamine, alanin, histidin. Amoniac khuếch tán vào trong nước tiểu acid, tại đây NH3 biến đổi thành ion NH4+ nhờ kết hợp với một ion H+. Do ion NH4+ không khuếch tán qua màng sinh học nên chúng không thể khuếch tán ngược trở lại vào tế bào ống thận và được bài xuất thay thế cho các ion Na+, K+.
Lượng H+ được bài xuất dưới dạng này chiếm đến 2/3 lượng H+ cần đào thải.
Tái hấp thu hoàn toàn Natri bicarbonat:
Số lượng ion HCO3- do cầu thận lọc ra được hấp thu vào các ống thận đạt tới khoảng 28 mEq/l. Trong các tế bào ống thận, acid carbonic bị ion hóa thành H+ và HCO - . H+ được đào thải qua nước tiểu trao đổi với Na+ theo cơ chế một đổi một nhờ vậy mà tái lập được dự trữ kiềm cho cơ thể.
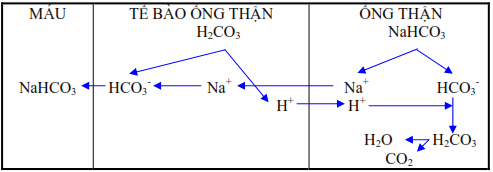
Hình: Thận tái hấp thu hoàn toàn Natri bicarbonat.
Enzym carbonic anhydrase có vai trò quyết định sự hydrat hóa CO2 thành H2CO3 trong tế bào ống thận. Trong nước tiểu thì ngược lại, H2CO3 bị phân ly thành CO2 và H2O, nhờ phản ứng này nên cản trở được sự tích lũy H+ trong nước tiểu ống lượn gần tạo điều kiện cho sự trao đổi giữa các ion H+ và giữa các gradient thấp của H+. Ở cuối ống lượng gần, NaHCO3 được hấp thu với tỷ lệ 90% so với NaHCO3 được lọc và ở ống lượng xa, lượng NaHCO3 đã bị hạ thấp này lại còn được tiếp tục tái hấp thu nữa.
Thận thải chất base thừa
Thận có xu hướng sửa chữa trạng thái nhiễm base bằng cách bài xuất ion HCO3- làm cho pH của nước tiểu kiềm hóa đến mức 7,8 bằng cách:
Ức chế hiện tượng tái hấp thu NaHCO3 ở ống thận.
Thải phophat dưới dạng Na2HPO4.
Giảm tạo ion NH4+.
Điều hòa do trao đổi ion giữa nội và ngoại bào
Các cation
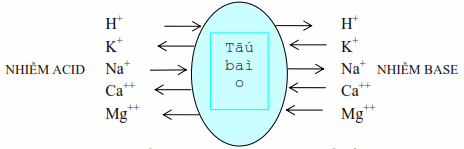
Hình: Trao đổi ion giữa nội và ngoại bào để điều hoà pH.
Sự quá tải ion H+ của dịch ngoại bào có xu hướng được bù bởi sự di chuyển của H+ từ khu vực ngoại bào sang khu vực nội bào, ở đây H+ được bắt giữ bởi các chất đệm, đồng thời hoán đổi với Na+ và K+ từ nội ra ngoại bào làm tăng K+ máu do chuyển vận. Cứ 3 ion K+ giải phóng từ tế bào ra sẽ được thay thế bằng 2 ion Na+ và 1 ion H+. Ngược lại, khi bị nhiễm base, H+ ra khỏi nội bào hoán đổi với Na+ và K+ làm giảm K+ máu. Những trao đổi ion nầy rất nghiêm ngặt thể hiện qua mối tương quan rõ rệt giữa những thay đổi nồng độ K+ và biến đổi pH của ngoại bào. Mọi sự gia tăng pH thêm 0,1 đơn vị kéo theo một sự sút giảm từ 0,5-0,7 mEq/L kali và ngược lại.
Các anion
Việc CO2 vào hồng cầu có kèm sự di chuyển của HCO3+ từ hồng cầu sang huyết tương còn Cl- thì từ huyết tương đi vào hồng cầu (hiện tượng Hamberger). Cơ chế là do CO2 khi vào hồng cầu nhờ enzym carbonic anhydrase hydrat hóa thành H2CO3 rồi phân ly thành H+ và HCO - . Ion H+ dược Hb đệm, trong khi HCO3- ra lại huyết tương 70% do sự chên lệch về nồng độ nhưng vì gặp phải sức hút của những cation trong hồng cầu nên nó chỉ được ra khỏi hồng cầu khi có một số lượng tương đương Cl- từ huyết tương vào thay thế cho nó để cân bằng điện tích. Điều này giải thích tại sao Cl- máu tĩnh mạch thấp và hồng cầu ở tĩnh mạch lại to hơn (do có nhiều ion nên hồng cầu tăng giữ nước và trương lên).
Bài viết cùng chuyên mục
Lưu lượng dịch mao mạch và dịch mô kẽ trong thận
Hai yếu tố quyết định sự tái hấp thu ở mao mạch ống thận chịu ảnh hưởng trực tiếp của những thay đổi huyết động ở thận là áp suất thẩm thấu thủy tĩnh và chất keo của mao mạch ống thận.
Phần đầu ống thận: H+ được bài tiết bởi sự hoạt hóa lần hai
Ống thận tái hấp thu HCO3- bằng cách kết hợp H+ với HCO3- thành acid carbonic, sau đó lại phân ly thành CO2 và nước. Ion Na, được tái hấp thu nhờ sự trao đổi với H+ được bài tiết.
Kiểm soát sự bài tiết Canxi của thận
Tái hấp thu canxi tương tự như đối với natri, sự bài tiết canxi được điều chỉnh để đáp ứng nhu cầu của cơ thể, khi tăng lượng canxi ăn vào, cũng làm tăng bài tiết canxi qua thận. Canxi vừa được lọc vừa tái hấp thu ở thận nhưng không được bài tiết ra ngoài. Do đó, tốc độ bài tiết canxi qua thận...
Đại cương về điều hoà thân nhiệt
Bình thường có sự cân bằng giữa hai quá trình sinh nhiệt và thải nhiệt, để giữ cân bằng phải có sự tham gia của hệ thần kinh trung ương, đó là trung tâm điều nhiệt.
Cơ chế bệnh sinh của rối loạn tiêu hóa
Cơ chế bệnh sinh của rối loạn tiêu hóa, nôn mửa và buồn nôn, tắc nghẽn đường tiêu hóa, đầy hơi ứ khí đường tiêu hóa.
Bệnh van động mạch chủ: ảnh hưởng của huyết động học trong hẹp và hở van
Lượng bù trừ quan trọng được diễn ra có thể cải thiện mức độ nghiêm trọng của các khuyết tật tuần hoàn. Một số cơ chế bù trừ được miêu tả.
Xơ gan: giảm tổng hợp protein huyết tương ở gan và giữ natri ở thận
Khi dịch và protein bị mất khỏi tuần hoàn, các phản ứng của thận tương tự như các phản ứng được quan sát thấy trong các tình trạng khác liên quan đến giảm thể tích huyết tương.
Viêm cầu thận mạn: nguyên nhân do tổn thương cầu thận
Viêm cầu thận mạn thường khởi phát với sự tăng lắng đọng các phức hợp kháng nguyên kháng thế ở màng đáy cầu thận. Viêm cầu thận cấp, số lượng bệnh nhân nhiễm liên cầu chỉ chiếm một phần nhỏ trong tổng số bệnh nhân bị viêm cầu thận mạn.
Tổn thương thận cấp tại thận: nguyên nhân do các bất thường tại thận
Tổn thương thận cấp tại thận có thể chia thành các nhóm sau: tình trạng tổn thương các mao mạch cầu thận hoặc các mạch nhỏ của thận, tình trạng tổn thương biểu mô ống thận, và tình trạng gây tổn thương kẽ thận.
Sinh lý bệnh ung thư
Tác dụng gián tiếp qua chuyển hoá (tiền thân chất gây ung thư): sau khi đưa vào cơ thể thì sẽ được các enzym hay vi khuẩn đường ruột biến đổi trở thành chất gây ung thư.
Receptor đau: sự kích thích đầu tận cùng tự do của dây thần kinh
Các receptor đau trong da và trong các mô khác là các đầu tận cùng tự do của các dây thần kinh. Chúng có nhiều trên bề mặt da cũng như trong các nội tạng, như màng xương, thành động mạch, màng khớp, liềm đại não và lều tiểu não trong vòm sọ.
Cơ chế bù trừ trong nhiễm Acid Base
Sự di chuyển của Cl- từ huyết tương vào trong hồng cầu và HCO3- từ hồng cầu ra huyết tương do CO2 tăng lên ở tổ chức (hiện tượng Hamberger).
Áp suất thẩm thấu và nồng độ natri của cơ thể
Sự gia tăng áp suất thẩm thấu dịch ngoại bào làm cho các tế bào thần kinh đặc biệt gọi là các tế bào osmoreceptor, nằm ở phần trước vùng dưới đồi gần các nhân opraotic, co rút lại.
Bệnh thận mạn: nguyên nhân do mạch máu thận
Ngay cả ở những người khỏe mạnh không có tăng huyết áp hay đái tháo đường tiềm ẩn, lượng huyết tương qua thận và mức lọc cầu thận (GFR) sẽ giảm 40-50% khi đến tuổi 80.
Lợi tiểu thiazide: ức chế tái hấp thu natri và clo ở phần đầu ống lượn xa
Trong điều kiện thuận lợi, các thuốc này có thể bài tiết thêm tối đa khoảng 5-10% lượng dịch lọc cầu thận vào nước tiểu, tương đương với lượng natri bình thường được tái hấp thu ở ống lượn xa.
Tổng hợp hemoglobin: gắn kết ô xy và thải trừ CO2
Hemoglobin là có khả năng gắn không bền và thuận nghịch với phân tử oxi. Khả năng này liên quan đến hô hấp bởi vì chức năng cơ bản của hemoglobin là gắn với oxi tại phổi và giải phóng chúng tại mao mạch mô ngoại vi.
Kiểm soát sự bài tiết canxi ở thận và nồng độ ion canxi ngoại bào
Đường tiêu hóa và các cơ chế điều hòa ảnh hưởng đến sự hấp thu và bài tiết canxi ở ruột đóng một vai trò quan trọng trong việc cân bằng canxi nội môi.
Khả năng giãn nở của phổi: ảnh hưởng của lồng ngực
Lồng ngực có khả năng đàn hồi và dẻo, tương tự như phổi, thậm chí nếu phổi không hiện diện trong ngực, cơ hỗ trợ sẽ vẫn giúp lồng ngực giãn nở.
Tăng thể tích máu do tăng lưu lượng mạch máu
Trong thai kỳ, sức chứa mạch máu của tử cung, nhau thai và các cơ quan mở rộng khác của cơ thể người phụ nữ tăng lên thường xuyên làm tăng lượng máu từ 15 đến 25 phần trăm.
Nguồn gốc của các dòng lympho: đề kháng của cơ thể trong nhiễm khuẩn
Đối với mỗi chức năng của T hoặc B được hình thành cuối cùng, các mã cấu trúc gen chỉ cho một kháng nguyên đặc hiệu. Tế bào trưởng thành sau đó trở thành T và B tế bào đặc hiệu cao được nhân lên và lan ra cuối mô bạch huyết.
Lợi tiểu thẩm thấu: tăng áp lực thẩm thấu lòng ống thận gây giảm hấp thu nước
Lượng lớn nước tiểu cũng được đào thải trong các bệnh liên quan đến sự dư thừa các chất hòa tan và không được tái hấp thu từ lòng ống. Ví dụ, trong bệnh đái tháo đường, lượng glucose được lọc vào trong ống thận vượt quá khả năng tái hấp thu glucose.
Giảm mức lọc cầu thận: tăng áp suất thủy tĩnh của khoang Bowman
Trong trạng thái bệnh nào đó liên quan đến cấu trúc đường tiểu, áp lực khoang Bowman’s có thể tăng rõ rệt, gây ra giảm trầm trọng mức lọc cầu thận.
Thể tích máu của phổi: thể tích ở trạng thái bình thường và bệnh lý
Theo những tình trạng sinh lý và bệnh lý, số lượng máu trong phổi có thể khác nhau từ ít nhất một nửa bình thường lên đến gấp đôi bình thường. Khi thở dốc rất mạnh, tạo áp lực cao trong phổi, 250 ml máu có thể ra khỏi tuần hoàn phổi vào tuần hoàn toàn thân.
Cơ chế bệnh sinh của rối loạn đại tràng
Bệnh rối loạn đại tràng bao gồm táo bón, bệnh tiêu chảy do tâm lý, bệnh tiêu chảy do viêm đại tràng và liệt đại tiện ở những người bị chấn thương tủy sống.
Ước tính lưu lượng huyết tương qua thận: độ thanh thải PAH
Do mức lọc cầu thận mức lọc cầu thận chỉ chiếm khoảng 20% lưu lượng máu qua thận, một chất được thải trừ hoàn toàn ra khỏi huyết tương phải được bài tiết ở ống thận cũng như lọc ở cầu thận.
