- Trang chủ
- Sách y học
- Bài giảng huyết học và truyền máu
- Tăng đông và huyết khối
Tăng đông và huyết khối
Một số tác giả gọi tăng đông là tình trạng tiền huyết khối. Tuy nhiên cần lưu ý răng huyêt khối thường ít khi do một nguyên nhân đơn độc gây nên mà thường là hậu quả của sự kết hợp của một số những rối loạn và yếu tố nguy cơ.
Biên tập viên: Trần Tiến Phong
Đánh giá: Trần Trà My, Trần Phương Phương
Đại cương
Bình thường, máu lưu hành ở trạng thái thể dịch nhò sự cân bằng giữa hệ thống hoạt hóa và ức chế đông máu. Hệ thống ức chế đông máu bao gồm các chất ức chế hoạt hóa tiểu cầu, các chất ức chế hoạt hóa đông máu, hệ thống tiêu sợi huyết. Cơ thể luôn giữ được cân bằng này nhò vào một hệ thống kiểm soát các phản ứng đông máu. Bình thường, khi xảy ra một tổn thương mạch máu, các yếu tố" đông máu sẽ cùng với nội mạc mạch máu và tiểu cầu phối hợp xảy ra một loạt các phản ứng để tạo nút cầm máu là cục đông tại vị trí tổn thương và chỉ giới hạn tại đó mà thôi, sau đó, cục đông sẽ bị tiêu đi nhờ hệ thống tiêu sợi huyết được hoạt hóa kịp thời và vừa đủ.
Tình trạng tăng đông máu xảy ra khi cân bằng này bị phá vỡ do tăng hoạt hóa đông máu hoặc do giảm ức chế đông máu, tiêu sợi huyết dẫn đến cục má-u đông bảo vệ lan rộng quá giới hạn có lợi. Tình trạng tăng đông máu được chia làm hai nhóm: tăng đông tiên phát và tăng đông thứ phát.
Tăng đông tiên phát thường gây nên bởi những bất thường về số lượng hoặc chất lượng các yếu tố tham gia vào quá trình ức chế đông máu. Hầu hết những bất thường này là do đột biến gen gây nên. Tình trạng tăng đông tiên phát rất dễ gây huyết khối khi còn trẻ tuổi, tái phát nhiễu lần, tồn tại suốt đời, có tính chất gia đình và thường gặp huyết khối ở tĩnh mạch.
Tăng đông thứ phát gây nên bởi một nhóm các yếu tố mắc phải, có xu hướng hình thành huyết khối bởi những cơ chế phức tạp và thường là đa yếu tố như tiểu cầu, thành mạch, yếu tố đông máu, hệ thống tiêu sợi huyết... Tình trạng tăng đông thứ phát thường gây nên huyết khối động mạch như động mạch vành tim, động mạch não...
Một số tác giả gọi tăng đông là tình trạng tiền huyết khối. Tuy nhiên cần lưu ý răng huyêt khối thường ít khi do một nguyên nhân đơn độc gây nên mà thường là hậu quả của sự kết hợp của một số những rối loạn và yếu tố nguy cơ.
Những cơ chế kiểm soát đông máu
Hệ thống kiểm soát đông máu là một phần của hệ thống các phản ứng bảo vệ vật chủ. Hệ thống này điều hòa tạo sự cân bằng giữa hoạt hóa và ức chế đông máu thông qua những cơ chế sau đây:
Những chất ức chế hoạt hóa tiểu cầu; hai chất chính
Các prostaglandin ức chế hoạt hóa tiểu cầu: bao gồm PGE2 và PGI2 (còn được gọi là prostacyclin), được tổng hợp bởi tế bào nội mạc mạch máu.
Oxyd nitric (NO): NO được tổng hợp chủ yếu ở tế bào nội mạc và tiểu cầu. NO có tác dụng ức chế ngưng tập tiểu cầu và làm giãn mạch.
Những chất ức chế các yếu tố đông máu đã hoạt hóa (các serin protease)
Có rất nhiều chất ức chế protease trong huyết tương, được chia làm hai nhóm chính: ức chế đường đông máu ngoại sinh và ức chế đường đông máu nội sinh.
Chất ức chế yếu tố tổ chức (đường đông máu ngoại sinh)
TFPI (Tissue Factor Pathway Inhibitor. Chất ức chế đường yếu tố tổ chức ). Nhiệm vụ của TFPI là ức chế các yếu tố hoạt hóa tham gia đường đông máu ngoại sinh là yếu tố Vlla và yếu tố Xa bằng cách tạo phức hệ TFPI-Xa-VIIa-TF, ở trạng thái này, các yếu tố Vlla, Xa bị bất hoạt. Mọi sự thiếu hụt TFPI vì bất cứ lý do nào cũng dẫn đến tình trạng tăng nồng độ Vlla và Xa, gây nên tình trạng tăng đông, tuy nhiên ít khi gây huyết khối, tắc mạch.
Chất ức chế đường nội sinh
Là những chất ức chế đông máu sinh lý, gồm:
- Antithrombin III (có tác giả gọi là antithrombin).
AT III bất hoạt hầu hết các yếu tố đông máu đã hoạt hóa tham gia vào đường đông máu nội sinh: lia (thrombin), IXa, Xa, xía (sơ đồ) do tạo phức hợp bền vững với các yếu tố này. Heparin tăng cường phản ứng này lên nhiều lần.
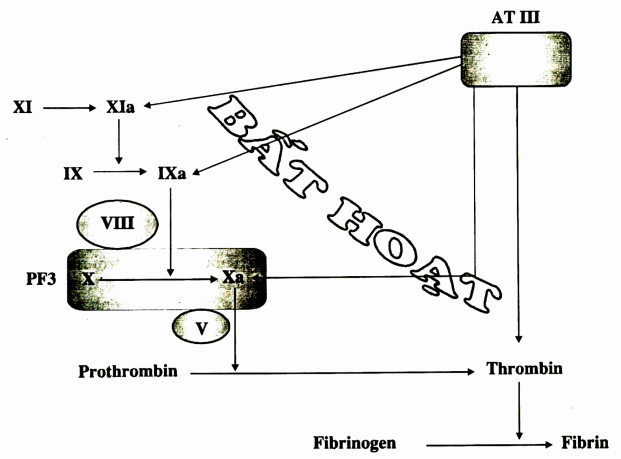
Sơ đồ. Tác dụng của AT III lên đông máu
Protein c (PC): PC có nhiệm vụ ức chế hai đồng yếu tố đóng vai trò quan trọng trong dòng thác đông máu là Va và VlIIa, nhờ vậy tránh được tình trạng tạo fibrin quá mức cần thiết. Trong cơ thể, PC tồn lại ở hai dạng: dạng tự do (khoảng 40%) và dạng liên kết. Chỉ ở dạng tự do, PC mới có tác dụng ức chế đông máu.
Protein s (PS): PS là một đồng yếu tố của PC hoạt hóa và như vậy có vai trò tương tự PC trong điều hòa đông máu. Thiếu hụt PS, giống như thiếu hụt PC trong nguyên nhân gây nên tình trạng tăng đông.
Dòng chảy của máu
Dòng chảy của máu trong hệ tuần hoàn có tác dụng hòa loãng và cuôn trôi những yếu tố hoạt hóa qúa trình đông máu qúa mức tại chỗ tổn thương. Chính vì vậy, khi xảy ra hiện tượng ứ trệ tuần hoàn như bât động lâu ngày, chèn ép mạch máu... sẽ dễ dàng tạo huyết khối, tắc mạch.
Hệ thống tiêu sợi huyết
Bình thường, hệ thống tiêu sợi huyết có chức năng làm tan cục đông sau khi đã hoàn thành nhiệm vụ cầm máu, trả lại sự lưu thông bình thường cho mạch máu. Trong trường hợp hệ thống tiêu sợi huyết bị mất cân bằng , nghiêng về phíả giảm tiêu sợi huyết sẽ dẫn đến tình trạng tăng đông, huyết khối.
Những tình trạng tăng đông tiên phát
Thiếu hụt antithombin III (AT III)
AT III là chất ức chế sinh lý thrombin và một số yếu tố đông máu hoạt hóa khác, thiếu hụt di truyền số lượng hoặc chất lượng AT III dẫn đến tăng cường tạo fibrin không điều hòa được gây nên tình trạng tăng đông.
AT III được tổng hợp trong gan, bình thường nồng độ trong huyết tương là 150µg/ml.
Hai phenotyp cơ bản của thiếu hụt di truyền AT III đã được ghi nhận. Nhũng bệnh nhân thiếu hụt AT III typ I có tình trạng giảm nồng độ AT III chức năng và AT III kháng nguyên trong huyết tương. Trong khi đó, những bệnh nhân typ II có nồng độ kháng nguyên AT III bình thường nhưng nồng độ AT III chức năng bị giảm. Kiểu di truyền điển hình của thiếu hụt AT III là di truyền trội nhiễm sắc thể thường. Tần suất của thiếu hụt AT III có triệu chứng lâm sàng trong quần thể chung vào khoảng 1: 2000 đến 1: 5000. Trong tổng số tất cả các bệnh nhân tắc tĩnh mạch, thiếu hụt AT III chiếm khoảng 1% nhưng tỷ lệ này lại là 2,5% những bệnh nhân tắc tĩnh mạch tái phát và / hoặc ở tuổi còn trẻ (< 40 tuổi).
Thiếu hụt protein C (PC)
Thiếu hụt PC sẽ dẫn đến tăng cường tạo fibrin không điều hòa được do giảm sự bất hoạt của hai đồng yếu tố quan trọng trong dòng thác đông máu la VlIIa và Va, gây nên tình trạng tăng đông. Dạng di truyền của thiếu hụt PC là di truyền trội, nhiễm sắc thể thường. Tần suất thiếu hụt PC ở nhóm những bệnh nhân tắc tĩnh mạch là từ khoảng 3% đến 4%.
Thiếu hụt protein S (PS)
PS là một đồng yếu tố của PC hoạt hóa và như vậy, thiếu hụt PS, giống như thiếu hụt PC trong nguyên nhân gây mất điều hòa tạo fibrin gây nên tình trạng tăng đông. Chỉ có PS tự do ( bình thường chiếm khoảng 35 đến 40% PS tổng) là có chức năng đồng yếu tố của PC hoạt hóa. Tần suất thiếu hụt PS ở những bệnh nhân tắc tĩnh mạch vào khoảng 2 đến 3 %
Kháng PC hoạt hóa
Ở những bệnh nhân có kháng PC hoạt hóa, có đột biến điểm đặc hiệu và đơn ở gen yếu tố V. Đột biến này được gọi là "Yếu tố V Leiden". Đột biến yếu tố V Leiden có tần suất khoảng 3 đến 7% ở quần thể người da trắng và rất hiếm gặp ở người da đen, người châu Á.
Ngoài ra còn có một số tình trạng tăng đông tiên phát khác như đột biến gen prothrombin, thiếu hụt đồng yếu tố II heparin, thrombomodulin...
Một bệnh nhân có tình trạng tăng đông tiên phát sẽ dễ dàng bị huyết khối, huyết khối nặng lên khi có một yếu tố gây nên tình trạng tăng đông mắc phải kết hợp như có thai, nhiễm trùng, bất động lâu...
Những tình trạng tăng đông thứ phát
Được chia làm ba nhóm chính, dựa vào nguyên nhân gây nên tình trạng tăng đông.
Do bất thường thành mạch: gặp trong bệnh xơ vữa động mạch, tăng huyết áp...Tổn thương tế bào nội mạc, tăng sự hoạt hóa tiểu cầu, dẫn đên một loạt những biến đổi phức tạp khác gây nên tình trạng tăng đông trong trường hợp này.
Do bất thường dòng chảy: mọi tình trạng gây ứ trệ dòng chảy của máu như bất động lâu ngày, chèn ép do khối u, sốc... Sự ứ trệ sẽ làm tăng nồng độ tiểu cầu và các yếu tố đông máu.
Tăng nồng độ hoặc mức độ hoạt hóa yếu tố đông máu, giảm hệ thống ức chế đông máu và hệ thống tiêu sợi huyết... gặp trong trường hợp có chất chống đông lupus, hội chứng thận hư...
Sinh bệnh học của huyết khối
Tùy theo loại huyết khối (tĩnh mạch, động mạch hay vi mạch) mà có sự khác nhau về thành phần huyết khối cũng như vai trò của các yếu tố khác nhau trong hình thành huyết khối.
Huyết khối động mạch
Thành phần chủ yếu của cục đông trong huyết khối động mạch là tiểu cầu, sau đó mới là íĩbrin và những thành phần khác. Tổn thương thành mạch và hoạt hóa tiểu cầu đóng vai trò chủ yếu trong tăng đông gây huyết khối động mạch. Các yếu tố nguy cơ thường gặp: tăng huyết áp, đái tháo đường, rổì loạn lipid, hút thuốc, cao tuổi...
Huyết khối tĩnh mạch
Thành phần chính của huyết khối tĩnh mạch là fibrin. Tăng đông do giảm các chất ức chế sinh lý đông máu (giảm AT III, PC, PS...) hoặc tăng hoạt hóa các yếu tố đông máu (hoạt hóa yếu tố đông máu bởi yếu tố tổ chức sau phâu thật, tai biên sản khoa...) là nguyên nhân chính gây huyết khối tĩnh mạch.
Một tình trạng bất động, nhiễm trùng, có thai...sẽ làm tăng khả năng bị huyết khối tĩnh mạch ở những bệnh nhân này.
Huyết khối ở các vi quản
Thường gặp ở bệnh nhân có hội chứng đông máu rải rác trong lòng mạch (DIC - Disseminated Intravasscular Coagulation), xuất huyêt giảm tiễu cầu huyêt khối (TTP - Thrombotic Thrombocytopenic Purpura)... thường do một tình trạng tăng đông gây nên bởi đa yếu tố: thành mạch, tiểu cầu, hoạt hóa các yếu tố đông máu huyết tương. Cần lưu ý rằng ở những bệnh nhân này, triệu chứng lâm sàng chủ yếu là một tình trạng xuất huyết.
Chẩn đoán tăng đông huyết khối
Với những phương tiện, kỹ thuật hiện nay như chụp cộng hưởng từ, chụp cắt lớp, siêu âm màu... việc chẩn đoán huyết khối, tắc mạch không khó. Tuy nhiên chẩn đoán nguyên nhân huyết khối tắc mạch cũng như một tình trạng tăng đông lại quan trọng và phức tạp hơn nhiều.
Xét nghiệm chẩn đoán một tình trạng tăng đông tiên phát
Một bệnh nhân tắc tĩnh mạch, còn trẻ tuổi, tái phát nhiều lần, có tính chất gia đình trước hết chúng ta nên nghĩ đến một tình trạng tăng đông tiên phát là nguyên nhân gây huyết khối tắc mạch và tiến hành các xét nghiệm theo hướng này: định lượng AT III (cần lưu ý là bản thân huyết khối cũng đã có thể gây giảm AT III, mặt khác trong một số trường hợp nồng độ AT III vẫn có thể bình thường nên cần định lượng cả AT III kháng nguyên và hoạt tính); Định lượng kháng nguyên và hoạt tính của p s, p c. Đây là hai chất ức chế sinh lý phụ thuộc vitamin K nên các dẫn xuất của coumarin như syntrom... đều làm giảm nồng độ của chúng vì vậy cần phải làm các xét nghiệm này trước khi điều trị chống đông dạng này cho bệnh nhân; Tiến hành các xét nghiệm phát hiện một tình trạng suy yếu hệ thống tiêu sợi huyết: giảm plasminogen hoặc tăng PAI 1 (chất ức chế hoạt hóa plasminogen)...
Xét nghiệm chẩn đoán một tình trạng tăng đông thứ phát
Xét nghiệm phát hiện tình trạng tăng nồng độ, tăng hoạt hóa các yếu tố tham gia đông máu: định lượng ílbrmogen, yếu tố VIIIc, yếu tố VII, đếm số lượng tiểu cầu, đánh giá mức độ hoạt ho á tiểu cầu (ngưng tập tiểu cầu, dính tiểu cầu...)... Cần lưu ý là một kết quả rút ngắn của xét nghiệm PT (prothrombin time) ít có giá trị trong chẩn đoán tăng đông hơn là APTT (Actvated Partial Thromboplastin Time).
Xét nghiệm tìm sự có mặt của chất kháng đông lupus.
Xét nghiệm đánh giá hệ thống tiêu sợi huyết: định lượng các sản phẩm thóai giáng íỉbrin; Định lượng plasminogen, PAIl...
Những xét nghiệm khác xác định những bệnh lý gây tăng đông thứ phát như cholesterol, đường máu...
Điều trị huyết khối
Các thuốc điều trị huyết khối bao gồm: các thuốc kháng tiểu cầu, các thuổc chống đông máu, các tác nhân tiêu cục đông. Chọn thuốc nào cho hiệu quả cao nhất cần phải cân nhắc kỹ càng và dựa vào các yếu tố: loại mạch máu bị huyết khối (động mạch hay tĩnh mạch), vị trí, kích thước của huyết khối và mạch máu bị huyết khối, có yếu tố" nguy cơ lan rộng hay không, có tái phát hay không... Ngoài ra còn phải cân nhắc giữa lợi ích của chống huyết khối và nguy cơ chảy máu.
Thuốc kháng tiểu cầu (Antiplatelet)
Thực ra tên gọi thuốc “kháng tiểu cầu” không phản ánh chính xác tác dụng của thuốc này. Đây là những thuốc có tác dụng ức chế hoạt hóa tiểu cầu invitro nhằm ngăn ngừa, hạn chế tắc mạch. Nhóm thuốc này bao gồm một số thuốic chính được sử dụng trong lâm sàng: aspirin, dipyridamol, ticlopidin, các tác nhân ức chế receptor GP Ilb/ Illa tiểu cầu...
Cơ chế tác dụng: Aspirin ức chế không hồi phục quá trình chuyến acid arachidonic thành prostaglandin và thromboxan A2- là một trong những tác nhân gây ngưng tập tiểu cầu mạnh mẽ nhất- bởi ức chế men cyclooxygenase.
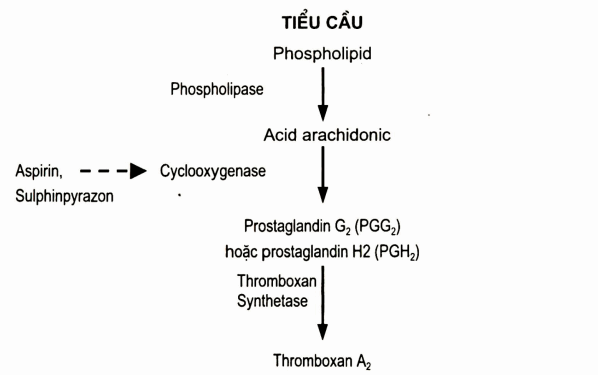
Sơ đổ. Minh họa tác dụng của một số thuốc kháng tiểu cầu
Chỉ định: xuất phát từ tác dụng chính của aspirin là ức chế ngưng tập tiểu cầu, thuốc có hiệu quả cao trong ngăn ngừa và điều trị những tình trạng tăng đông gây tắc mạch mà ở đó sự hoạt hóa tiểu cầu đóng vai trò quan trọng hơn cả: bệnh lý động mạch vành tim (nhồi máu cơ tim, đau thắt ngực không ốn định...);
Liều lượng: liều chuẩn của aspirin vẫn đang tiếp tục được tranh cãi, tuy nhiên sau nhiều thử nghiệm, liều aspirin được khuyến cáo thường là 75mmg đến 325 mmg hàng ngày, cần lưu ý là aspirin nên được đỉều trị hàng ngày để đảm bảo ức chế những tiểu cầu mới được tạo thành.
Các thuốc chống đông máu
Chống đông heparin
Cơ chế tác dụng: heparin gắn với AT III làm tăng tác dụng ức chế đông máu của AT III lên rất nhiều lần, như vậy cần lưu ý tình trạng điều trị heparin không hiệu lực ở những bệnh nhân thiếu hụt nặng AT III. Một số dạng thường được sử dụng trong lâm sàng của heparin: heparin chuẩn (Standard heparin, có trọng lượng phân tử khoảng 15.000- 18.000), heparin trọng lượng phân tử thấp ( trọng lượng phân tử 4.000 - 8.000).
Heparin thường được chỉ định trong các tình trạng bệnh lý tăng đông gây tắc tĩnh mạch vì trong những trường hợp này sự tăng cường hoạt hóa các yếu tố đông máu đóng vai trò chính trong tăng đông, ngoài ra heparin cũng được chỉ định trong những tình trạng tắc mạch cấp tính khác như nhồi máu cơ tim , tắc mạch phổi...Do heparin không hấp thu qua đường tiêu hóa nên chỉ được điều trị qua đường tiêm (tiêm dưới da, tiêm tĩnh mạch, truyền tĩnh mạch liên tục) mà không được sử dụng bằng đường uống.
Xét nghiệm theo dõi điều trị: APTT, tùy theo loại heparin, đường đưa vào mà khoảng thời gian lấy máu kiểm tra khác nhau, cần lưu ý là khả năng đáp ứng với heparin khác nhau ở những cá thể khác nhau , thậm chí ở những thời điểm khác nhau trên cùng một bệnh nhân, chính vì vậy, cần phải chỉnh liều điều trị qua kết quả của APTT. Thường thì việc điều trị heparin cho hiệu quả tốt nhất và an toàn nhất là khi mà liều heparin làm cho APTT kéo dài gấp khoảng 1,5 đến 2 lần so với trước khi điều trị. Khi xảy ra tai biến chảy máu ở bệnh nhân điều trị heparin, dựa vào cơ chế: protamin gắn với heparin mạnh hơn AT III, tiến hành trung hòa heparin bằng protamin sulphat. Có khoảng 1% đến 3% bệnh nhân điều trị heparin xảy ra giảm số lượng tiểu cầu, vì vậy nên kiểm tra số lượng tiểu cầu trước và trong thời gian điều trị.
Chống đông dạng coumarin (chống đông đường uông, kháng vitamin K)
Cơ chế tác dụng: vitamin K có tác dụng carboxy hóa các yếu tố đông máu II, VII, IX, X, protein s, protein c và nhờ vậy mà các yếu tố này mới gắn được Ca++ và có hoạt tính đông máu (nên chúng được gọi là các yếu lố phụ thuộc vitamin K). Dẫn xuất coumarin ức chế sự khử của vitamin K oxy hóa, làm giảm chức năng của vitamin K do đó làm các yếu tố đông máu phụ thuộc vitamin K không có hoat tính đông máu.
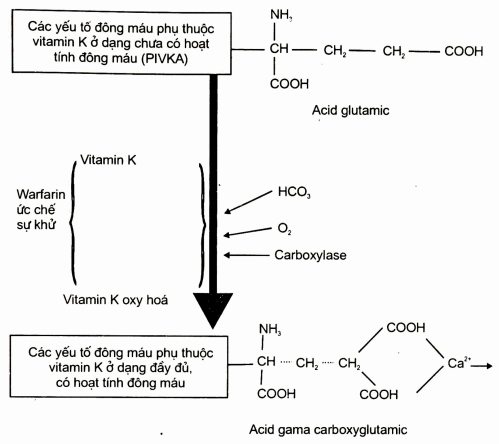
Sơ đồ. Tác dụng của dẫn xuất coumarin
Điều trị và theo dõi điều trị: dẫn xuất coumarin thường được chỉ định điều trị thay thể hepárin khi hết giai đoạn cấp tính và bắt đầu điều trị trong khi bệnh nhân còn điều trị heparin do dẫn xuất coumarin tác dụng chậm, đây là thời gian được gọi là “thời gian điều trị gối đầu” kéo dài trong khoảng 3 ngày. PT là xét nghiệm thường được sử dụng để theo dõi, đánh giá hiệu quả điều trị dẫn xuất coumarin vì xét nghiệm này nhạy với những thay đổi của các yếu tố II, VII, X là những yếu tố phụ thuộc vitamin K và bị ức chế bởị các dẫn xuất coumarin. Các thử nghiệm lâm sàng cho thấy khi kết quả của PT tính bằng chỉ số INR (International Nomlalized Ratio) nằm trong khoảng 2,0 đến 3,0 cho hiệu quả điều trị tốt nhất. Cần chú ý khi điều trị dẫn xuất coumarin cho những bệnh nhân đang điều trị các loại thuốc khác vì có rất nhiều thuốc ảnh hưởng tới tác dụng của thuốc này. Tai biến xảy ra khi điều trị dẫn xuất coumarin quá liều thường gặp là chảy máu: đái máu (vi thể, đại thể), chảy máu niêm mạc, xuất huyết dưối da, chảy máu trong cơ...Thái độ xử trí phụ thuộc mức độ nguy hiểm của chảy máu: tiêm tĩnh mạch vitamin Kl, trường hợp chảy máu nghiêm trọng, cần truyền thểm huyết tương tươi đông lạnh hoặc các yếu tố đông máu phụ thuộc vitamin K cô đặc. Ngoài tai biến chảy máu, có thể gặp tai biến hoại tử da ở bệnh nhân điều trị dẫn xuất coumarin. Nguyên nhân của tai biến này là sự giảm không đồng đều giữa các yếu tố phụ thuộc vitamin K: giảm sút nhanh và nặng protein s và protein c trong khi các yếu tố II, IX, X chỉ giảm nhẹ, do đó gây nên một tình trạng tăng đông, tắc mao mạch, hoại tử da.
Các tác nhân tiêu cục đông
Các tác nhân được sử dụng phổ biến hiện nay trên lâm sàng gồm streptokinase, urokinase, T-PA, các thuốc này có tác dụng làm mất nhanh các triệu chứng do làm tan cục đông sớm ở những trường hợp huyêt khối mới hình thành. Cơ chế tác dụng: thuốc chuyển plasminogen thành plasmin, có tác dụng tiêu cục đông. Chưa có một xét nghiệm đặc hiệu nào được dùng để đánh giá chính xác hiệu quả điều trị. Tuy nhiên một số tác giả khuyên nên kiểm tra nồng độ fibrinogen, các sản phâm thóai giáng fibrinogen (FDP)... để biết được tình trạng tiêu huyết khối có xảy ra hay không và xảy ra nhiều hay ít. Bên cạnh tai biến chảy máu do điều trị quá liều, có một tỷ lệ khá cao bị tái tắc mạch sau khi điều trị.
Bài viết cùng chuyên mục
Tổng hợp huyết sắc tố (Hb)
Mỗi loại globin là sản phẩm của một gen, nên cũng có 2 họ gen globin (hình) đó là họ gen a và họ gen không α. Trong các nguyên hồng cầu, tổng hợp globin cũng qua các giai đoạn mã hoá, chín ARN, thông tin và phiên mã.
Kháng nguyên kháng thể trong huyết học truyền máu
Kháng nguyên không hoàn toàn là kháng nguyên chỉ có phần đặc hiệu mà không có phần mang tính kháng nguyên, nếu có một mình, chúng không gây đáp ứng miễn dịch.
Đa hồng cầu nguyên phát (polycythaemia vera)
Sinh thiết tủy xương. tủy giàu tế bào, tăng sinh ba dòng tế bào đặc biệt là tăng sinh và loạn sản dòng mẫu tiểu cầu, đôi khi kèm theo xơ hoá tủy.
Các thành phần của máu
Màng hồng cầu có kháng nguyên nhóm máu, các kháng nguyên này nằm trên bề mặt hồng cầu, chúng là các liên kết của carbohydrat lipid protein.
Bệnh lý suy giảm miễn dịch
Xuất hiện các kháng thể tự miễn dịch như kháng thể chống tiểu cầu, chống bạch cầu trung tính, kháng thể chống lympho, nhưng lại không phát hiện thấy kháng thể chống nhân và yếu tố dạng thấp.
Tế bào nguồn sinh máu (hemopoietic stem cetls)
Vai trò của tế bào stroma tại tuỷ, các tế bào máu có mặt các tổ chức và cơ quan khác nhau. Từ đó phản ảnh lại tuỷ xương để kích thích hoặc ức chế sản xuất (Feed-Back).
Các tiến bộ về huyết học truyền máu
Gây nhiều phản ứng khi truyền máu do có các chất trung gian và hậu quả sau truyền máu do kháng nguyên HLA và HPA.
Phân loại và chẩn đoán hội chứng tăng sinh Lympho mạn ác tính
Xét nghiệm miễn dịch: CD3, CD4, CD34, CD19, CD20, Xét nghiệm tế bào di truyền: biến đổi nhiễm sắc thể, Xét nghiệm kháng nguyên gây ung thư.
Phân loại và chẩn đoán Lơxêmi cấp
Tuỷ đồ, tế bào tăng sinh bất thường, tế bào blast trên 30 phần trăm trong số tế bào có nhân, Sinh thiết, tuỷ tràn ngập tế bào blast, các dòng khác bị chèn ép tổ chức tuỷ bị lấn át.
Phân loại và chẩn đoán hội chứng tăng sinh tủy mạn ác tính
Tuỷ đồ chẩn đoán tế bào học, Sinh thiết: chẩn đoán tổ chức tuỷ, Các xét nghiệm đặc trưng riêng cho từng bệnh.
Xơ tủy nguyên phát (myelofibrosis)
Nhìn chung ban đầu bệnh có biểu hiện là tăng sinh ở tủy xương với tăng số lượng tế bào, sau đó là giảm sinh tủy với giảm ba dòng tế bào máu ngoại vi.
Chuyển hóa trong các tế bào máu
Khi thiếu ATP bơm natri không hoạt động do đó Na+ và nước chỉ có vào mà không có ra, làm cho hồng cầu trương to và vỡ.
Lơ xê mi cấp - Ung thư máu cấp tính
Hiện nay, nguyên nhân gây bệnh lơ xê mi cấp vẫn chưa được xác định một cách chính xác. Yếu tố di truyền, thuốc, yếu tố môi trường, virus được đề cập đến như là những yếu tố nguy cơ gây bệnh.
Các bệnh truyền nhiễm qua đường truyền máu và an toàn truyền máu
HIV có tỷ lệ biến dị khá lớn, trong quá trình sao chép nếu có sự thay đổi một ví trí nào đó của các nucleotid là có thể tạo ra một virus mới khác với virus nguyên bản. Các virus mới sẽ ẩn náu trong các tế bào của cơ thể và trở thành kháng thuốc.
Bệnh Hemophilia
Bệnh hemophilia là bệnh dễ chảy máu (máu khó đông) do thiếu (hay bất thường) các yếu tố tạo thành thromboplastin nội sinh đó là các yếu tố VIII, IX hay XI .
U lympho ác tính (Malignant lymphomas)
Hạch to là triệu chứng đặc trưng nhất là khi bệnh ở giai đoạn điển hình của u lympho ác tính nói chung, không phân biệt là Hodgkin hay không Hodgkin.
Thiếu máu tan máu miễn dịch
Hiệu giá kháng thể miễn dịch rất thay đổi tăng lên rõ rệt ở môi trường albumin, còn hiệu giá kháng thể tự nhiên tăng lên rõ rệt ở môi trường muối.
Phân loại bệnh lý tế bào nguồn sinh máu và bệnh máu
Tuy phân làm hai nhóm, nhưng cả hai liên quan và gắn bó với nhau rất chặt chẽ như bệnh lý của tuỷ xương lại được phản ánh ở máu ngoại vi và số lượng và hình ảnh máu ngoại vi cũng phản ánh bệnh lý của tuỷ xương.
Bệnh lupus ban đỏ hệ thống (Systemic Lupus Erythematosus - SLE)
Triệu chứng lâm sàng biểu hiện trên nhiều tạng trong cơ thể bệnh nhân, nhưng thường gặp nhiều hơn là sốt, triệu chứng ở da, triệu chứng cơ - khớp, triệu chứng về huyết học, thận và tim mạch.
Thalassemia (thiếu hụt chuỗi globin)
Bình thường gen α nằm trên cánh ngắn nhiễm sắc thể 16, mỗi nhiễm sắc thể có hai gen α như vậy một cơ thể bình thường có bốn gen α.
Huyết sắc tố bất thường (tổng hợp chuỗi globin bất thường)
Tùy theo sự thay đổi mà có các biểu hiện khác nhau, rất nhiều loại thay đổi được phát hiện, Tên các huyết sắc tố bất thường được đặt theo địa dư phát hiện nhưng có tên thông nhất.
Kỹ thuật tế bào và sinh hóa phân tử trong nghiên cứu bệnh máu
Sử dụng các men hạn chế cắt ADN tại các vị trí đặc hiệu, sau đó điện di và so sánh độ dài của đoạn ADN giữa hai vị trí cắt, Kỹ thuật này có thể giúp phát hiện các thểm đoạn, mất đoạn gen hay phát hiện đột biến điểm tại vị trí men bình thường chọn cắt.
Giảm sinh tủy - Suy tủy xương (Aplastic anemia)
Phần lớn bệnh nhân Fanconi không đáp ứng với ATG hay cyclosporin A, nhưng có đáp ứng tốt vối androgen, Bệnh nhân tủ vong ở tuổi 10 đến 20 tuổi khi suy tủy ngày càng nặng.
Cấu trúc kháng nguyên bạch cầu (hệ HLA)
Các loci lại có nhiều Allel (gen). Cho tới nay người ta đã biết khoảng 160 gen, các gen này tạo được kháng thể đặc hiệu để phát hiện. Dự đoán có khoảng 500 gen thuộc hệ HLA. Số gen đã phát hiện ở các locus.
Các chế phẩm máu và sử dụng lâm sàng
Truyền máu ở trẻ sơ sinh mất máu cấp nên sử dụng máu toàn phần bảo quản dưới 5 ngày để tránh những nguy cơ rối loạn điện giải, rối loạn chuyển hóa do máu bảo quản dài ngày và đảm bảo tốt chức năng vận chuyển oxy của hồng cầu truyền vào.
