- Trang chủ
- Sách y học
- Bài giảng huyết học và truyền máu
- Bệnh xuất huyết giảm tiểu cầu
Bệnh xuất huyết giảm tiểu cầu
Giảm tiểu cầu miễn dịch ở trẻ sơ sinh là do bất đồng kháng nguyên HPA giữa mẹ và con, gây miễn dịch ở mẹ và giảm tiểu cầu ở con. Hầu hết các trường hợp được chẩn đoán sau đẻ.
Biên tập viên: Trần Tiến Phong
Đánh giá: Trần Trà My, Trần Phương Phương
Phân loại xuất huyết giảm tiểu cầu
Xuất huyết giảm tiểu cầu có nhiều nguyên nhân, do đó có nhiều cách xếp loại: Xếp loại theo rối loạn số lượng và chất lượng, xếp loại theo sản xuất và tiêu hủy, xếp loại nguyên nhân gây bệnh. Sau đây nêu hai cách xếp loại: theo nguyên nhân gây bệnh và theo rối loạn số lượng và chất lượng.
Phân loại theo sinh lý bệnh
Giảm tiểu cầu do sản xuất giảm
Do tiểu cầu bị ức chế sinh sản gặp trong điều trị hóa chất, thuốic, virus.
Do giảm sinh tủy: do thuốc độc tế bào, tia xạ, do suy tủy, lơxêmi, rối loạn sinh tủy, xơ tủy, thâm nhiễm tủy (lymphoma, carcinoma), đa u tủy xương, nhiễm HIV.
Giảm tiểu cầu do tăng hủy ở ngoại vi
Do miễn dịch: tự miễn dịch, do thuốc, hóa chất, bệnh hệ thống lymphoma, lơ xê mi kinh dòng lympho, do virus, do sốt rét, heparin, sau truyền máu, xuất huyết giảm tiểu cầu thai nhi.
Do rối loạn đông máu nội mạch (DIC= Disseminated intravascular coagulation).
Xuất huyết giảm tiểu cầu huyết khối.
Cường lách do phân phôi không bình thường tiểu cầu
Cắt lách.
Do pha loãng máu
Truyền máu khối lượng lớn.
Phân loại theo tổn thương số lượng và chất lượng tiểu cầu
Xuất huyết giảm tiểu cầu do giảm số lượng
Do giảm sản xuất tiểu cầu tại tủy: hóa chất, tia xạ...
Do tiêu hủy tăng ở ngoại vi:
+ Do miễn dịch: bệnh tự miễn, thuốc, heparin, xuất huyêt giảm tiểu cầu sau truyền máu.
+ Do rối loạn đông máu nội mạch.
+ Do huyết khối + Do cường lách.
Xuất huyết giảm tiểu cầu rối loạn chất tượng tiểu cầu: tập trung vào ba chức năng của tiểu cầu: chức năng dính, chức năng ngưng tập, chức năng chế tiết.
Loại này có thể chia hai nhóm:
Do di truyền
+ Bệnh Glanzmann (Glanzmann disease) - nguyên nhân là do giảm khả năng ngưng tập tiểu cầu, giảm GPIIb, Illa.
+ Hội chứng Bernard Soulier do giảm GPIb làm giảm chức năng dính của tiểu cầu.
Xuất huyết giảm tiểu cầu mắc phải: do các nguyên nhân sau đây:
+ Điều trị bằng heparin
+ Do tăng y globulin.
+ Hội chứng tăng sinh tủy.
+ Tăng urê máu.
Giảm tiểu cầu do miễn dịch
Phân loại
Xuất huyết giảm tiểu cầu miễn dịch có thể chia làm ba nhóm sau đây:
Miễn dịch đống loài (allo immune): có ba thể
Xuất huyết giảm tiểu cầu miễn dịch thời kỳ phôi: do kháng nguyên HPA của con sang mẹ, mẹ tạo kháng thể chống lại tiểu cầu con (thai nhi).
Xuất huyết giảm tiểu cầu miễn dịch sau truyền máu.
Xuất huyết giảm tiểu cầu miễn dịch do truyền tiểu cầu.
Tự miễn dịch
Xuất huyết giảm tiểu cầu không rõ nguyên nhân.
Xuất huyết giảm tiểu cầu tự miễn thứ phát.
Xuất huyết giảm tiểu cầu tự miễn sau nhiễm virus.
Giảm tiểu cầu do thuốc
Có hai loại: phụ thuộc vào thuốc và không phụ thuộc vào thuốc.
Các xuất huyết giảm tiểu cầu miến dịch thường gặp
Xuất huyết giám tiểu cầu miễn dịch ở trẻ sơ sinh
Nguyên nhân:
Giảm tiểu cầu miễn dịch ở trẻ sơ sinh là do bất đồng kháng nguyên HPA giữa mẹ và con, gây miễn dịch ở mẹ và giảm tiểu cầu ở con. Hầu hết các trường hợp được chẩn đoán sau đẻ.
Nguyên nhân của phản ứng này là do kháng nguyên HPA - la của con miễn dịch cho mẹ, thường chiếm > 85%, HPA - 5b chiêm 7%. Ngoài ra kháng nguyên hệ HLA lớp I trên bề mặt tiểu cầu, kháng nguyên hồng cầu hệ ABO cũng có thể gây xuất huyết giảm tiểu cầu ở trẻ thời kỳ phôi.
Lâm sàng:
Có thai lần đầu chiếm trên 50% các trường hợp (Waters 1999).
Biểu hiện lâm sàng thường có dấu hiệu xuất huyết dạng chấm, nốt dưới da, hoặc xuất huyêt não chiếm tỷ lệ cao (89/127 chiếm 70% trường hợp), hội chứng thần kinh (26/127 chiếm 20,5%), tử vong (7/127 chiếm 7%), có một số ít không có (chiếm 2,5%) (Kaplan 1991).
Các biểu hiện trên có thể xuất hiện ngay sau đẻ hoặc sớm hơn, có thể thấy chảy máu ngay trong tử cung mẹ, còn hầu hết các trường hợp xuất hiện chậm giữa 30-35 tuần sau đẻ, có một số ít xuất hiện sốm hơn 20 tuần hoặc 14-16 tuần.
Chẩn đoán:
Tỷ lệ sống thấp, khoảng 20% của xuất huyết giảm tiểu cầu nói chung.
Loại trừ DIC, tiểu cầu của mẹ bình thường, không có tiền sử ITP.
Chẩn đoán xác định bằng xét nghiệm labo.
+ Kháng thế kháng tiểu cầu của bố, tiểu cầu của bố sử dụng làm kháng nguyên trong phản ứng này.
+ Tìm kháng nguyên phản ứng với HLA và kháng nguyên hồng cầu A và B.
+ Tìm kháng thể chống HPA-la, HPA-5b.
Điều trị:
Truyền tiểu cầu qua cuống rốn với hướng dẫn của siêu âm, tuy nhiên phải làm ở các cơ sở có kinh nghiệm.
Tiêm truyền IgG (1g/kg x 3 ngày).
Xuất huyết giảm tiểu cầu miền dịch sau truyền máu
Xuất huyết giảm tiểu cầu do truyền máu bao gồm cả truyền tiểu cầu thường xuất hiện sau truyền máu khoảng một tuần, gặp nhiều ở phụ nữ tuổi trung niên hoặc già, sau truyền máu lần đầu có thể xuất hiện ban xuất huyết ở da, chảy máu ở niêm mạc.
Đặc điểm về huyết học:
Tiểu cầu giảm nặng, có khi <10 G/lít.
Xuất hiện 5-10 ngày sau truyền máu.
Mẫu tiểu cầu tủy bình thường hoặc tăng nhẹ.
Rốì loạn đông máu không có gì đặc biệt.
Xét nghiệm huyết thanh:
Tìm kháng thể đặc hiệu: HPA - 1a (+), thường phát hiện được typ IgG1 và IgG3.
Tìm kháng thể đặc hiệu HLA của bạch cầu. Dùng kháng thể đơn dòng, bằng kỹ thuật miễn dịch huỳnh quang có thể phát hiện và phân biệt hai loại kháng thể: HPA và HLA.
Gần đây người ta thấy kháng thể chống HPA thường gặp là phức hợp hệ HPA-1 với hệ HPA3 và 4. Đó là phức hệ GPIIb/IIIa.
Bệnh sinh học:
Giảm tiểu cầu kiểu này là do tan tiểu cầu trên cơ sở phản ứng đặc hiệu kháng nguyên - kháng thể - bô thể. Vậy:
Kháng thể ở đây là gì? Kháng thể này là do cơ thể sản xuất chốhg lại kháng nguyên tiểu cầu người cho máu. Kháng thể thuộc typ IgG1, IgG3
Kháng nguyên đặc hiệu ở đây là gì? Người ta cho rằng kháng nguyên GP Ilb/IIIa của tiểu cầu người cho khi vào cơ thể sẽ liên kết với tiểu cầu của chính bệnh nhân, tạo thành phức hợp, phức hợp này trở thành đối tượng của kháng thể đặc hiệu được tạo ra bởi truyền máu.
Điều trị:
Phản ứng đặc hiệu này có thể gây xuất huyết và chảy máu nhất là chảy máu não.
Gần đây người ta sử dụng tiêm tĩnh mạch liều cao IgG (0,4g/kg ngày) làm tăng tiếu cầu
Corticoid tác dụng giảm xuất huyết.
Trao đổi huyết tương (plasmapheresis) nhằm làm giảm hàm lượng kháng thể.
Truyền tiểu cầu cùng HLA.
Gần đây hơn người ta dùng phối hợp coíticoid và IgG liều cao có kết quả tốt.
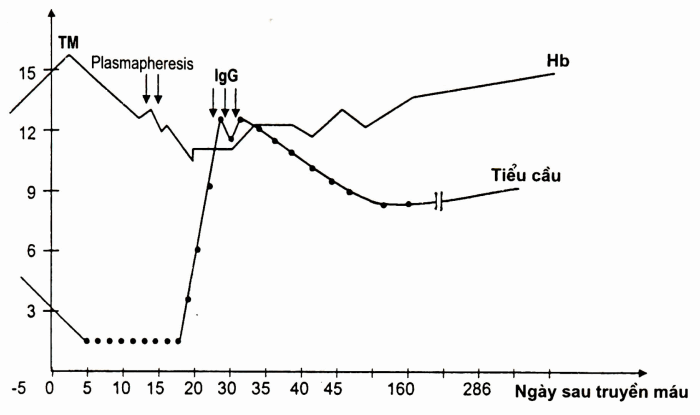
Hình. Xuất huyết giảm tiểu cầu cấp 6 ngày sau truyền máu, tác dụng của truyền γ-globulin typ IgG
Nguyên tắc truyền máu đối vói các bệnh nhân này:
Truyền máu đồng HLA.
Tự thân.
Hồng cầu rửa.
Xuất huyết giảm tiểu cầu tự miễn dịch (Auto Immune Thrombopemia - AITP) a
Đặc điểm chung:
Giảm tiểu cầu tự miễn dịch thường gặp nhiều hơn giảm tiểu cầu miễn dịch đồng loài, thường kèm theo tan máu tự miễn. Trên lâm sàng có thể chia ba loại:
Xuất huyết giảm tiểu cầu không có nguyên nhân (Idiopatic T.P) thường gặp ở phụ nữ trẻ (Autoimmune thrombopemia pupura = AITP).
Xuất huyết giảm tiểu cầu tự miễn thứ phát, thường liên quan đến các bệnh tự miễn, bệnh ung thư.
Xuất huyết giảm tiểu cầu tự miễn do virus cấp, thường gặp ở trẻ em, sau 3 tuần lễ nhiễm virus.
Các điều kiện liên quan đến giảm tiểu cầu tự miễn thứ phát:
Bệnh tự miễn khác: hội chứng Evans, lupus.
Bệnh tăng sinh dòng lympho: lơ xê mi kinh dòng lympho, lymphoma.
Ung thư: các ung thư tạng đặc.
Rối loạn miễn dịch: nhiễm virus gây suy giảm miễn dịch, hóa trị liệu, tia xạ, ghép tủy.
Sau nhiễm virus.
Đặc điểm lâm sàng:
Có thể chia hai thể: cấp và kinh.
Về lâm sàng có một số đặc điểm riêng:

Lâm sàng xuất huyết giảm tiểu cầu cấp và kinh
Đặc điểm xét nghiệm:
Số lượng tiểu cầu: < 80 x 109/ lít.
Tìm kháng thể chống tiểu cầu.
Một số điều kiện liên quan:
+ Giảm tiểu cầu miễn dịch do thuốc + Giảm tiểu cầu sau truyền máu + Giảm tiểu cầu giả (pseudo thrombopenia).
Phát hiện kháng thể tiểu cầu:
+ Huỳnh quang miễn dịch
+ ELISA
Hai kỹ thuật trên sử dụng để phát hiện kháng thể kháng các protein màng tiểu cầu như GP Ilb, GP Illa và GP Ib. Các typ kháng thể có thể gặp:
IgG chiếm tuyệt đôi (< 90%).
IgM chiếm tuyệt đối (42%).
IgA chiếm tuyệt đối (9%).
IgGj hoặc IgG3 thường gặp nhất
IgG, (82%); IgG2 (11%); IgG3 (50%); IgG4 (29%).
Điều trị:
Điều trị AITP mạn:
Corticoid: 2-4mg/kg/ngày với trẻ em x 2 - 4 tuần.
Sau 3 thang nêu không nhạy với corticoid số lượng tiểu cầu vẫn giảm < 30 G/lít thì có thể chuyển phương pháp khác.
Cắt lách: cắt lách đạt kết quả tốt ở hầu hết các cá thể, cắt lách có thể tái phát, nêu có tái phát thì dùng lại corticoid, hoặc IgG, hoặc dùng các thuốc ức chế miễn dịch như dexamethason, cyclophosphamid, cần chú ý cắt lách ở trẻ nhỏ có thể gây giảm miên dịch, để hạn chế tình trạng nhiễm trùng có thể dùng vaccin trước.
Tiêm tĩnh mạch IgG: thường dùng điều trị ITP mạn, liều 0,4mg/kg/ngày x 3 ngày. Sau khi tiêm IgG số lượng tiểu cầu tăng trong một tuần và có thể kéo dài 3 tuần.
Có thể dùng anti D liều tương tự IgG.
Tác dụng của tiêm tĩnh mạch liều cao IgG là phong bế thụ thể Fc trên bề mặt đại thực bào, hạn chế thực bào, đồng thời bảo vệ tiểu cầu không bị tấn công bởi kháng thể đặc hiệu.
Truyền tiểu cầu: truyền tiểu cầu có thể làm tan tiểu cầu nhanh chóng do tự kháng thể chống tiểu'cầu. Trường hợp này có thể tiêm tĩnh mạch IgG liều cao, 1mg/kg/ngày, rồi lại truyền tiểu cầu.
Chăm sóc A1TP ở phụ nữ có thai:
Xuất huyết giảm tiểu cầu miễn dịch thường gặp ở phụ nữ trẻ đang tuổi sinh đẻ, không có tiền sử AITP, rất khó tìm thấy các điều kiện xuất hiện của bệnh.
Chăm sóc đối với mẹ, kết hợp giữa các thầy thuốc sản khoa và huyết học. Phối hợp sử dụng corticoid và IgG tĩnh mạch nếu cần thì cắt lách xong nên để sau đẻ thì hơn.
Chăm sóc thai: do kháng thể kháng tiểu cầu chuyển qua màng nhau nên con có thể bị giảm tiểu cầu từ trong bụng mẹ. Vì vậy có thể truyền tiểu cầu cho thai đê tránh xuất huyết do sang chấn trước khi đẻ. Tuy nhiên việc áp dụng kỹ thuật này chỉ dành cho các cơ sở có kinh nghiệm, vì tai biến do kỹ thuật tryền qua cuống rốn có khi còn lớn hơn chảy máu khi đẻ.
Chăm sóc AITP sau nhiễm virus cấp:
Xuất huyết giảm tiểu cầu sau nhiễm virus thường gặp ở trẻ em (90% theo tài liệu Mỹ 1999), tiếp đến là tuổi trẻ trưởng thành, ngoại trừ lơxêmi cấp. Lơxêmi cấp cũng gây xuất huyết do giảm tiểu cầu và cũng thường gặp ở tuổi trẻ. Lâm sàng thường gặp thể xuất huyết nặng. Do vậy điều trị nhằm nâng cao số lượng tiểu cầu là rất cần thiết, có thể dùng IgG liều cao 0,8g/kg/ngày. Liều này làm tăng tiểu cầu nhanh chóng, bổ sung prednisolon uống. Đôi với trẻ em dùng corticoid và IgG là rất có hiệu quả. Có thể cắt lách, nhưng ở trẻ em thường gây giảm miễn dịch, do đó dễ bị nhiễm trùng, có thể phòng ngừa tình trạng này bằng các vaccin trước phẫu thuật và cho kháng sinh (các vi khuẩn thường gặp: phế cầu, liên cầu, tụ cầu).
Xuất huyết giảm tiểu cầu miễn dịch do thuốc
Giảm tiểu cầu miễn dịch do thuốc là trạng thái bệnh lý thường gặp.
Bệnh nguyên học (pathogenesis) có thể có hai nguyên nhân sau đây:
Hướng tế bào đích của kháng thể. Từ 1983 Ackroyd đã nêu giả thiết thuốc tạo liên kết vững bền với tế bào, phức hợp này chính là nguồn gốc của giảm tiểu cầu miễn dịch do thuốc. Giả thuyết này tới nay có nhiều bằng chứng minh họa. Thuốc tác động lên màng tế bào, hoặc các thành phần chuyển hóa của thuốc liên kết với màng tế bào tạo nên tự kháng nguyên, kháng nguyên này sẽ kích thích tạo kháng thể. Kháng thể này phản ứng cả với thuốc và cấu tử màng tế bào, nhưng không tách ra được khỏi màng tế bào.
Hướng tế bào đích của thuốc: kháng thể của thuốc có thể nhận biết các kháng thể tiểu cầu gpllb, Illa, Ib- IX. Nhưng vì sao thuốc lại gắn được vào màng tế bào thì tới nay chưa giải thích được. Người ta cho rằng do tính đa dạng (polymorphism) của các kháng nguyên màng tế bào, làm cho chúng hoạt động như các thụ thể của thuốc.
Đặc điểm lâm sàng:
Rất nhạy với thuốc, có thể gây chảy máu nặng. Các thuốc sau đây thường gây giảm tiểu cầu: quinin, quinidin, sulphonamid, vàng, heparin.
Thời gian xuất hiện giảm tiểu cầu thường 5-14 ngày sau khi uốhg thuốc, hoặc sau vài giờ với các trường hợp uống thuốc lần 2.
Có thể xuất huyết, sốt, đau khóp, ớn lạnh...
Xét nghiệm thấy số lượng tiểu cầu giảm, có thể có biểu hiện của tan máu miễn dịch, giảm tiểu cầu hạt trung tính, có thể phát hiện được kháng thể kháng tiểu cầu.
Tế bào thực bào tăng, hiện tượng thực bào tăng.
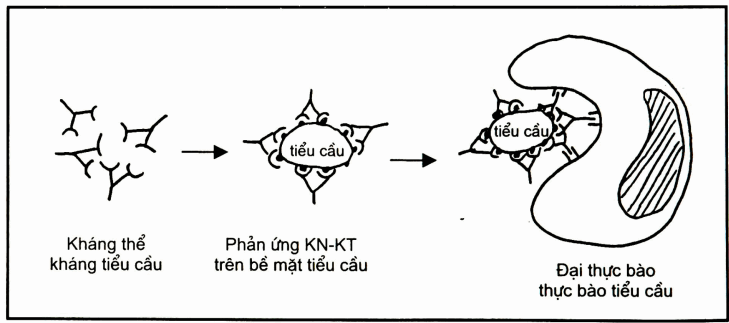
Hình. Thực bào tiểu cầu trong xuất huyết giảm tiểu cầu
Chăm sóc điều trị:
Giảm tiểu cầu do thuốc có tác dụng nhanh khi dùng thuốc, thường sau khi điều trị 2-3 ngày là số lượng tiểu cầu tăng lên nhanh chóng.
Phương thức điều trị:
+ Corticoid liều cao (có thể dùng 5-10mg/kg cân nặng trong 3-5 ngày).
+ IgG liều 0,4 mg/kg
Nêu sau 1-2 tuần không có tiến triển tốt thì dùng IgG tiêm tĩnh mạch liều cao (lmg/kg) phổi hợp với steroid.
Chú ý: Thời gian phục hồi số lượng tiểu cầu phụ thuộc vào:
Do vàng trong điều trị thấp khớp thường chậm nhiều tuần lễ.
Do heparin: ít khi gặp thể nặng, ít khi thấy xuất huyết chảy máu. Có thể gặp huyết khối
Do thấp khớp kéo dài nhiều tuần lễ.
Bài viết cùng chuyên mục
Xơ tủy nguyên phát (myelofibrosis)
Nhìn chung ban đầu bệnh có biểu hiện là tăng sinh ở tủy xương với tăng số lượng tế bào, sau đó là giảm sinh tủy với giảm ba dòng tế bào máu ngoại vi.
Tăng tiểu cầu nguyên phát (primary thrombocytopenia)
Hoàn cảnh phát hiện: bệnh thường gặp ở người trên 50 tuổi được phát hiện tình cờ khi làm xét nghiêm hệ thống hoặc khi vào viện vì các biến chứng tắc mạch hoặc chảy máu.
Lơ xê mi cấp - Ung thư máu cấp tính
Hiện nay, nguyên nhân gây bệnh lơ xê mi cấp vẫn chưa được xác định một cách chính xác. Yếu tố di truyền, thuốc, yếu tố môi trường, virus được đề cập đến như là những yếu tố nguy cơ gây bệnh.
Dị ứng miễn dịch liên quan đến huyết học truyền máu
Các phản ứng dị ứng miễn dịch trong huyết học và truyền máu thường do các thành phần gây dị ứng của bạch cầu, tiểu cầu hoặc do tự kháng thể chống lại tự kháng nguyên trên bề mặt hồng cầu, bạch cầu hoặc tiểu cầu.
Bệnh lupus ban đỏ hệ thống (Systemic Lupus Erythematosus - SLE)
Triệu chứng lâm sàng biểu hiện trên nhiều tạng trong cơ thể bệnh nhân, nhưng thường gặp nhiều hơn là sốt, triệu chứng ở da, triệu chứng cơ - khớp, triệu chứng về huyết học, thận và tim mạch.
Tổng hợp huyết sắc tố (Hb)
Mỗi loại globin là sản phẩm của một gen, nên cũng có 2 họ gen globin (hình) đó là họ gen a và họ gen không α. Trong các nguyên hồng cầu, tổng hợp globin cũng qua các giai đoạn mã hoá, chín ARN, thông tin và phiên mã.
Bạch cầu, cytokin, chất trung gian và gốc tự do trong máu bảo quản
Trước hêt, do xuất hiện một số men bạch cầu làm pH máu bảo quản giảm, pH giảm gây nhiều bất lợi trong đó có một bất lợi đáng chú ý là tạo điều kiện hình thành các gốc tự do có nhiều tác hại.
Các chế phẩm máu và sử dụng lâm sàng
Truyền máu ở trẻ sơ sinh mất máu cấp nên sử dụng máu toàn phần bảo quản dưới 5 ngày để tránh những nguy cơ rối loạn điện giải, rối loạn chuyển hóa do máu bảo quản dài ngày và đảm bảo tốt chức năng vận chuyển oxy của hồng cầu truyền vào.
Hội chứng mất sợi huyết (Đông máu rải rác trong lòng mạch)
Phần lớn các tác giả cho rằng đông máu rải rác có thể sinh ra tiêu sợi huyết phản ứng, thứ phát và nhấn mạnh rằng hai cơ chế này có thể song song tồn tại với tỷ lệ khác nhau.
Tế bào nguồn sinh máu (hemopoietic stem cetls)
Vai trò của tế bào stroma tại tuỷ, các tế bào máu có mặt các tổ chức và cơ quan khác nhau. Từ đó phản ảnh lại tuỷ xương để kích thích hoặc ức chế sản xuất (Feed-Back).
Chuyển hóa trong các tế bào máu
Khi thiếu ATP bơm natri không hoạt động do đó Na+ và nước chỉ có vào mà không có ra, làm cho hồng cầu trương to và vỡ.
Đa hồng cầu nguyên phát (polycythaemia vera)
Sinh thiết tủy xương. tủy giàu tế bào, tăng sinh ba dòng tế bào đặc biệt là tăng sinh và loạn sản dòng mẫu tiểu cầu, đôi khi kèm theo xơ hoá tủy.
Phân loại chẩn đoán bệnh lý tế bào nguồn ngoài tủy
Nội tiết tố, chất kích thích phát triển, muối khoáng, do đó bệnh lý máu ngoại vi có thể chia 2 nhóm như sau, Nhóm bệnh lý tế bào, nhóm bệnh lý huyết tương.
Bổ thể trong huyết học truyền máu
C8, C9 hai thành phần cuối cùng bị hoạt hoá sẽ tạo ra các lỗ thủng làm thay đổi tính thấm màng tế bào, làm tế bào trương to và chết.
Kháng nguyên kháng thể trong huyết học truyền máu
Kháng nguyên không hoàn toàn là kháng nguyên chỉ có phần đặc hiệu mà không có phần mang tính kháng nguyên, nếu có một mình, chúng không gây đáp ứng miễn dịch.
Lơ xê mi kinh dòng hạt
Lơ xê mi kinh dòng hạt là một bệnh ác tính hệ tạo máu, đặc trưng bởi sự tăng sinh các tế bào dòng bạch cầu hạt biệt hóa, hậu quả là số lượng bạch cầu tăng cao ở máu ngoại vi với đủ các tuổi của dòng bạch cầu hạt.
Các bệnh truyền nhiễm qua đường truyền máu và an toàn truyền máu
HIV có tỷ lệ biến dị khá lớn, trong quá trình sao chép nếu có sự thay đổi một ví trí nào đó của các nucleotid là có thể tạo ra một virus mới khác với virus nguyên bản. Các virus mới sẽ ẩn náu trong các tế bào của cơ thể và trở thành kháng thuốc.
Ghép tủy tế bào nguồn
Ghép tuỷ tế bào nguồn, nghĩa là truyền tế bào nguồn vào máu như truyền máu, nhưng không dùng màng lọc máu, truyền chậm và dùng kim luồn vào tĩnh mạch trung tâm.
Huyết sắc tố bất thường (tổng hợp chuỗi globin bất thường)
Tùy theo sự thay đổi mà có các biểu hiện khác nhau, rất nhiều loại thay đổi được phát hiện, Tên các huyết sắc tố bất thường được đặt theo địa dư phát hiện nhưng có tên thông nhất.
Bất thường vật chất di truyền và bệnh máu
Có thể phân chia bất thường vật chất di truyền theo nguyên nhân bẩm sinh hay măc phải, hoặc phân chia theo mức độ tổn thương: bất thường mức độ nhiễm sắc thể và mức độ gen.
Cytokin và điều hòa sinh máu, tế bào gốc
Ngoài các chất chính nêu ở bảng trên, người ta còn biết gần 30 cytokin khác cũng có tác dụng kích thích sinh máu. Một số ít như S-CSF và Epo có mặt liên tục ở cơ quan tạo máu.
Các tiến bộ về huyết học truyền máu
Gây nhiều phản ứng khi truyền máu do có các chất trung gian và hậu quả sau truyền máu do kháng nguyên HLA và HPA.
Chuyển hóa sắt và thiếu máu thiếu sắt
Ngoại trừ một số ít trường hợp quá tải sắt nặng, sắt tự do không có trong huyết tương do sắt được gắn với transferrin ở máu tĩnh mạch cửa.
Quá trình tăng sinh và biệt hóa các tế bào máu
Một tiền nguyên hồng cầu sinh ra hai nguyên hồng cầu ưa base I (erythroblast basophil) và thành bôn nguyên hồng cầu ưa base II. Tuy nhiên dưới kính hiển vi quang học, không thể phân biệt được nguyên hồng cầu ưa base I và nguyên hồng cầu ưa base II.
Nguồn gốc phát triển, cấu trúc và chức năng của tiểu cầu
Bình thường tiểu cầu không dính vào thành mạch, có lẽ do một chất có tác dụng ức chế dính của tiểu cầu - chất đó có thể là prostaglandin. Tuy nhiên khi có đứt mạch máu thì lập tức tiểu cầu được hoạt hóa và dính vào nơi tổn thương.
