- Trang chủ
- Sách y học
- Bệnh nội khoa: hướng dẫn điều trị
- Suy thận cấp trong hồi sức: chẩn đoán và điều trị tích cực
Suy thận cấp trong hồi sức: chẩn đoán và điều trị tích cực
Suy thận cấp, đề cập đến việc giảm đột ngột chức năng thận, dẫn đến việc giữ lại urê, và các chất thải chứa nitơ khác, và sự rối loạn của thể tích ngoại bào và chất điện giải
Biên tập viên: Trần Tiến Phong
Đánh giá: Trần Trà My, Trần Phương Phương
Bệnh nhân mắc bệnh thận có nhiều diễn biến lâm sàng khác nhau. Một số có triệu chứng hoặc dấu hiệu liên quan trực tiếp đến thận (như tiểu máu toàn phần) hoặc giảm chức năng thận (phù, tăng huyết áp, dấu hiệu của urê huyết). Nhiều bệnh nhân không có triệu chứng và tình cờ phát hiện có nồng độ creatinine huyết thanh tăng cao, các nghiên cứu nước tiểu bất thường (như protein niệu hoặc tiểu máu vi thể), hoặc hình ảnh X quang thận bất thường.
Các rối loạn cụ thể thường gây ra suy thận cấp, bán cấp hoặc mạn tính. Suy thận cấp phát triển sau nhiều giờ đến nhiều ngày và thường được chẩn đoán ở khoa cấp cứu, ở bệnh nhân nhập viện hoặc theo một thủ tục thăm khám. Đôi khi, suy thận cấp được ghi nhận tình cờ khi đánh giá xét nghiệm ngoại trú vì tăng đột ngột creatinine huyết thanh.
Suy thận cấp đề cập đến việc giảm đột ngột chức năng thận, dẫn đến việc giữ lại urê và các chất thải chứa nitơ khác và sự rối loạn của thể tích ngoại bào và chất điện giải. Thuật ngữ suy thận cấp, phản ánh sự thừa nhận rằng sự suy giảm chức năng thận nhỏ hơn không dẫn đến suy tạng quá mức có liên quan đến lâm sàng và có liên quan đến tăng tỷ lệ mắc bệnh và tử vong.
Một số định nghĩa đồng thuận về suy thận cấp đã được phát triển để định nghĩa thống nhất về suy thận cấp. Các định nghĩa này chỉ dựa trên lượng creatinine huyết thanh và nước tiểu và được sử dụng chủ yếu để xác định bệnh nhân bị suy thận cấp trong các nghiên cứu dịch tễ học và kết quả.
Suy thận cấp là sự suy giảm đột ngột mức lọc cầu thận và thường có thể đảo ngược. Điều này dẫn đến sự gia tăng của nitơ urê máu trong huyết thanh (BUN), creatinine và các chất thải chuyển hóa khác thường được đào thải qua thận.
Định nghĩa suy thận cấp: tăng creatinin huyết tương gấp 1,5 lần ở người creatinin trước bình thường và giảm nhanh mức lọc cầu thận với nước tiểu < 0,5ml/kg/giờ trong 6 giờ.
Dịch tễ học của hội chứng suy thận cấp trong hồi sức
Suy thận cấp thường là hậu quả, biến chứng của nhiều bệnh cấp tính như viêm tụy cấp nặng, ARDS, hội chứng gan thận cấp tính, sốc các loại, ngộ độc cấp hoặc bệnh cảnh suy đa tạng.
Trong hồi sức tỉ lệ mắc 15% - 40%. Hoại tử ống thận cấp chiếm 80 - 85% suy thận cấp tại thận.
Các yếu tố nguy cơ thúc đẩy suy thận cấp: tuổi cao, bệnh lí mạn tính (tăng huyết áp, đái tháo đường, ...), dùng các thuốc độc với thận, giảm áp lực tưới máu thận, giảm áp lực kéo.
Tiên lượng: có suy đa tạng từ vong 50-80%. Hoại tử ống thận cấp hồi phục 95% (trước thận bình thường).
Chẩn đoán xác định
Triệu chứng lâm sàng
Mức lọc cầu thận giảm đột ngột: thể tích nước tiểu < 0,5ml/kg/giờ trong 6 giờ.
Thể lâm sàng: dựa vào thể tích nước tiểu.
Thể thiểu niệu: nước tiểu < 400ml/ngày (< 200ml/12 giờ).
Thể vô niệu: nước tiểu < 200ml/ngày (< 100ml/12 giờ).
Thể bảo tồn nước tiểu: lượng nước tiểu trên 400ml/ngày. Tiên lượng tốt hơn 2 thể trên.
Triệu chứng cận lâm sàng
Tiêu chuẩn chẩn đoán:
Creatinin huyết tương > 130μmol/l ở người creatinin bình thường trước bị bệnh.
Xét nghiệm khác:
Để đánh giá biến chứng và độ nặng, tìm nguyên nhản.
Huyết học: tìm thiếu máu, mảnh vỡ hồng cầu, tăng bạch cầu ưa acid, ...
Sinh hóa: kali, creatinin, ure huyết tương tăng, khí máu động mạch có toan chuyển hóa (pH giảm < 7,30, HC03- giảm), calci máu, CPK, myoglobulin.
Nước tiểu: protein, điện giải, ure, creatinin niệu, áp lực thẩm thấu niệu, tế bào, các trụ u.
Miễn dịch: kháng thể kháng nhân, kháng thể kháng màng đáy cầu thận, pANCA.
Chẩn đoán hình ảnh tim nguyên nhân:
Xquang hệ tiết niệu có và không chuẩn bị, siêu âm hệ tiết niệu: sỏi, dãn bể thận cấp, ...
CT scan ổ bụng, chụp phóng xạ hạt nhân thận, cộng hưởng từ chụp mạch thận.
Chẩn đoán phân biệt
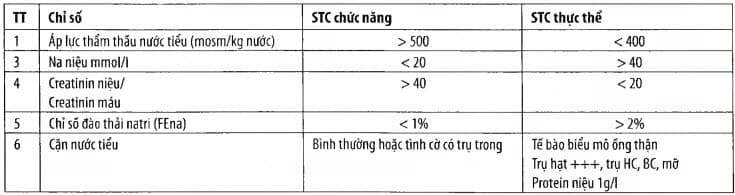
Suy thận cấp chức năng với suy thận cấp thực thể
Bảng. Phân tích suy thận cấp chức năng với suy thận cấp thực thể
FEna = (UNa x PCr) / (PNa x Ucr) x 100
Chẩn đoán phân biệt với suy thận mạn
Vào viện vì đợt cấp với thiểu niệu, vô niệu, tiền sử có bệnh thận (có thể không biết).
Triệu chứng: thiếu máu, ure, creatinin huyết tương tăng từ trước, hai thận teo nhỏ, không đều.
Chẩn đoán nguyên nhân
Suy thận cấp trước thận
Giảm hoặc mất thể tích tuần hoàn thực sự (mất nước, máu, huyết tương).
Các nguyên nhân gây giảm dòng máu tới thận: thuốc giảm đau chống viêm không steroid (NSAID), suy tim cấp, tắc động, tĩnh mạch thận, rối loạn điều hòa mạch thận (hội chứng gan thận cấp, nhiễm trùng, do prostaglandin), ...
Suy thận cấp sau thận
Tắc nghẽn tại thận hoặc trong lòng ống thận: cục máu đông cấp (đông máu nội quản rải rác, TTP), sỏi, hoại từ nhú thận, acid uric, calci oxalat, acyclovir, methotrexat, protein Bence Jone.
Tắc đường dẫn niệu dưới: thắt nhầm niệu quản, cắt niệu quản, sỏi niệu quản, chèn ép từ ngoài vào, u xơ tiền liệt tuyến, u niệu đạo, bàng quang, co thắt niệu đạo, bệnh tuyến tiền liệt.
Suy thận cấp tại thận
Các nguyên nhân hoại tử ống thận cấp: có cả tổn thương tắc ống thận vả tổn thương mạch thận cấp:
- Tắc ống thận do sản phẩm phân huỷ từ tiêu cơ vân, tan máu cấp, tổn thương cơ do điện giật, bỏng nặng, myeloma, hội chứng tiêu huỷ khối u, sản giật, chảy máu tử cung.
- Thiếu máu: hoại tử vỏ thận, cầu thận do tình trạng suy thận trước thận nặng và kéo dài.
- Do thuốc: kháng sinh, thuốc cản quang có iod, kim loại nặng, hoá chất điều trị, ngộ độc cấp hoặc quá liều các thuốc như acetaminophen, opiat, methanol, ethylen glycol.
Suy thận cấp thứ phát sau nhiễm khuẩn nặng co mạch trong thận dẫn đến giảm dỏng máu tới thận gây ra các tổn thương thiếu máu và mất khả năng tự điều hoà mạch thận.
Viêm thận kẽ cấp: nhiễm trùng tổ chức kẽ thân, thảm nhiễm đại thực bào, xuất hiện tế bào xơ.
+ Do thuốc: methicillin. rifampin, fluoroquinolon. beta lactam. NSAID, furosemid
+ Viêm thận kẽ do nhiễm khuẩn: leptospira.
Suy thận cấp do tổn thương cầu thận và mao mạch thận cấp tính:
+ Do phức hợp miễn dịch: viêm cầu thận cấp sau nhiễm khuẩn, lupus ban đỏ, viêm nội tâm mạc cấp, đái cryoglobulin. Viêm mạch hệ thống như hội chứng Goodpasture.
+ Bệnh mạch máu và màng đáy cầu thận cấp do thuốc, do nhiễm khuẩn: cyclosporin, amphotericin B, cisplatin, ...).
+ Hội chứng tan máu tăng urê máu, hội chứng tan máu giảm tiểu cầu.
Điều trị
Điều trị suy thận cấp chức năng
Xử trí nguyên nhân:
+ Mất máu: cầm máu, truyền hồng cầu để Hb đạt 70-90g/l, bù thể tích tuần hoàn thêm bằng NaCI 0,9%, dịch cao phân tử, mục tiêu áp lực tĩnh mạch trung tâm = 10-15cm nước.
+ Mất dịch: bù dịch muối đẳng trương, cao phân từ, albumin tùy theo huyết áp, xét nghiệm Hb, albumin huyết tương.
+ Chống sốc, duy trì huyết áp: khi áp lực tĩnh mạch trung tâm = 10-15cm nước, huyết áp tối đa < 90mmHg dùng thêm dobutamin và/hoặc noradrenalin.
Điều trị các yếu tố nguy cơ:
Dừng hoặc giảm liều thuốc độc với thận, các thuốc gây giảm dòng máu đến thận, điều trị yếu tố mất bù (suy tim...).
Điều trị suy thận cấp sau thận
Tắc cơ học phải can thiệp nội soi hoặc mổ lấy sỏi giải phóng tắc nghẽn càng sớm càng tốt. Theo dõi suy thận cấp sau tắc nghẽn.
Điều trị suy thận cấp thực tổn
Kiểm soát yếu tố nguy cơ và điều trị nguyên nhân.
Kiểm soát huyết động:
+ Đảm bảo tích tuần hoàn, mục tiêu áp lực tĩnh mạch trung tâm = 10-15cm nước, huyết áp tối đa ≤ 90mmHg dùng thêm dobutamin và/hoặc noradrenalin.
+ Tăng thể tích tuần hoàn, phù: lợi tiểu quai turosemid đường tĩnh mạch.
+ Giảm huyết áp trong sốc: dùng thuốc vận mạch nếu sốc nhiễm khuẩn không đáp ứng với bù dịch, dùng thuốc tăng cung lượng tim trong sốc tim.
Điều trị các biến chứng:
Tăng kali máu (5,5- 6,5mmol/l), toan chuyển hóa nặng pH < 7,2.
Giải quyết nguyên nhân:
Điều trị bệnh cấp tính gây suy thận cấp trực tiếp như nhiễm khuẩn nặng, viêm tụy cấp nặng, giảm áp lực ổ bụng, sốc tim, sốc phản vệ, đợt cấp bệnh lí tự miễn, điều trị các bệnh lí mạn tính mất bù (như suy tim, đái tháo đường, ...).
Kiểm soát cân bằng nước và đảm bảo huyết động:
Giữ bệnh nhân luôn đủ thể tích: theo dõi áp lực tĩnh mạch trung tâm, dấu hiệu phù niêm mạc, kết mạc, phù tổ chức kẽ, tĩnh mạch cổ nổi, nghe phổi, cân nặng hàng ngày, tính cân bằng dịch vào - ra.
Cân bằng dịch: dịch ra = số lượng tiểu/24 giờ + 0,5-0,6ml/kg/giờ (da, mồ hôi khoảng 850-10 0 0 ml/ ngày/70kg). Sốt thêm 1°C, nước mất thêm 13%.
Dịch truyền: dịch cao phân tử, dịch keo có tác dụng tăng tưới máu tổ chức, giảm rối loạn tính thấm mạch, giảm phù (đặc biệt khi có nhiễm khuẩn).
Kiềm soát thăng bằng kiềm toan, điện giải:
Hạn chế kali đưa vào, điều trị tăng K+ máu: K+ máu > 5,5mmol/l.
Toan chuyển hoá: pH < 7,2; truyền tĩnh mạch NaHC03 4,2% hoặc 1,4%: 250-500ml.
Kiểm soát natri máu, calci và phospho.
Lợi tiểu:
Furosemid có thể chuyển suy thận cấp thể thiểu niệu thành thể còn nước tiểu, có thể trì hoãn lọc máu.
Không đáp ứng phải dừng furosemid, xét chỉ định điều trị thay thế thận ngay.
Cách sử dụng: 5-10 ống (100-200mg) tiêm TM 3 lần cách nhau 1 giờ hoặc truyền TM liên tục 40-50mg/giờ. Với liều 600mg-1.000mg/24 giờ không đáp ứng phải xét chỉ định lọc máu.
Manitol:
Là một lợi niệu thẩm thấu, chỉ dùng đề phòng hoặc giai đoạn sớm mới có phù nề sưng và tắc nghẽn tế bào ống thận, cùng với truyền dịch và bicarbonat.
Kháng sinh chống nhiễm khuẩn:
Tránh kháng sinh độc với thận, điều chỉnh liều theo độ thanh thải creatinin.
Các biện pháp lọc máu:
Chỉ định sớm khi có 1 dấu hiệu, chỉ định bắt buộc khi có 2 dấu hiệu sau:
Không đáp ứng với furosemid (liều như trên), nước tiểu < 200ml/ngày.
Ure máu > 30mmol/l.
Kali máu > 6mmol/l, có rối loạn nhịp trên điện tâm đồ, K+ tăng nhanh, xem xét lọc máu sớm.
Tăng gánh thể tích, áp lực tĩnh mạch trung tâm tăng, biến chứng OAP.
Toan chuyển hoá pH < 7,2.
Na+ máu >160 mmol/l hoặc < 115mEq/l.
Thẩm phân phúc mạc cấp:
Chỉ định: có chỉ định lọc máu nhưng cơ sở y tế không có điều kiện thận nhân tạo.
Liều lượng: dịch thẩm phân 1-3 lít/lần, mỗi 2 tiếng, 10-12 lần/ngày, theo dõi cân bằng dịch.
Lọc máu cấp ngắt quãng:
Kỹ thuật: 4-6 giờ/lần lọc, mỗi 1 -2 ngày tùy trường hợp, hạn chế đối với bệnh nhân huyết động không ổn định. Lọc hàng ngày tỉ lệ sống cao hơn.
Lọc máu liên tục:
Mục tiêu loại bỏ dịch và các chất hoà tan, các chất có phân tử lượng trên dưới 40 Kdalton. Quá trinh lọc máu liên tục nhiều ngày, cần thay bộ quả lọc mỗi 24 giờ.
Chỉ định và ưu điểm: bệnh nhân dung nạp tốt, chỉ định khi suy thận cấp có kèm sốc, suy tim, suy đa cơ quan.
Dinh dưỡng:
Năng lượng 30-35kcal/kg/ngày (suy thận cấp). Nhiễm khuẩn, suy đa cơ quan năng lượng 130%.
Acid amin: chỉ suy thận cấp 0,65-1 g/kg/ngày, lọc máu ngắt quãng, tăng dị hoá 1,2-1,5g/kg/ngày. Lọc máu liên tục 2,5g/kg/ngày. Bổ sung vitamin hòa tan, acid folic, khoáng chất, bù calci, magnesi.
Bảo tồn chức năng các cơ quan khác:
Điều trị dự phòng xuất huyết tiêu hoá.
Hỗ trợ gan, lọc gan nhân tạo khi có suy gan thận cấp.
Theo dõi và điều trị các chảy máu kéo dài do rối loạn chức năng tiểu cầu, đông máu nội mạch rải rác. giảm fibrinogen.
Thiếu máu: erythropoietin 4000UI ngày x 5-7 ngày liên tục, làm giảm thiếu máu.
Phòng bệnh
Phát hiện các yếu tố nguy cơ gây suy thận cấp và điều trị. kiểm soát chặt chẽ. Tránh thuốc độc thận.
Aminoglycosid: dùng 1 lần/ngày. ampotericin B dùng dạng nhũ dịch hoặc pha NaCI 0,9%.
Dự phòng suy thận cấp do thuốc cản quang: truyền NaCI 0,9% 1 mL/kg/giờ, 8 tiếng trước chụp cản quang, N-acetylcystein 600mg 2 lần/ngày, ngày trước và sau chụp, dùng thuốc cản quang mới.
Phòng suy thận cấp do tiêu huỷ khối u: allopurinol 300-600mg/trước ngày dùng hoá chất, truyền NaCl 0,9%, nước tiểu khoảng 5l/24 giờ. Kiềm hoá nước tiểu: truyền natri bicarbonat 100mEq/m2/ngày.
Phòng suy thận cấp khi có tiêu cơ vân cấp: điều trị thiếu dịch NaCl 0,9% 200-300ml/giờ, theo dõi áp lực tĩnh mạch trung tâm.
Kiềm hoá nước tiểu và dùng manitol: manitol 20g/100ml + NaHC03: 1,4%, 8,4%.
Bài viết cùng chuyên mục
Viêm màng não mủ: chẩn đoán và điều trị nội khoa
Có nhiều vi khuẩn có thể gây viêm màng não mủ. Tuy nhiên, tần suất mắc của từng chủng vi khuẩn tùy thuộc vào tuổi cũng như một số yếu tố liên quan đến sức đề kháng cơ thể.
Hội chứng Guillain Barré: chẩn đoán và điều trị hồi sức tích cực
Hội chứng Guillain Barré, cơ thể sinh ra kháng thể chống lại nhiễm trùng, đồng thời cũng tấn công và làm tổn thương myelin, sợi trục của rễ, dây thần kinh ngoại biên
Đau thần kinh tọa: chẩn đoán và điều trị nội khoa
Nguyên nhân thường gặp nhất là do thoát vị đĩa đệm. Điều trị nội khoa là chính. Tuy nhiên, nếu đau kéo dài ảnh hường nhiều đến khả năng vận động, cần xem xét phương pháp phẫu thuật.
Bệnh do nấm Penicillium marneffei: chẩn đoán và điều trị nội khoa
Bệnh do nấm Penidllium, có biểu hiện lâm sàng đa dạng, với các tổn thương trên da, sốt kéo dài, hạch to, gan lách to, thiếu máu.
Viêm khớp dạng thấp: chẩn đoán và điều trị nội khoa
Viêm khớp dạng thấp là bệnh tự miễn, diễn biến mạn tính. Bệnh được đặc trưng bởi tình trạng viêm các khớp nhỏ nhở có tính chất đối xứng, có dấu hiệu cứng khớp buổi sáng và thường có mặt của yếu tố dạng thấp, đôi khi có tổn thương nội tạng.
Ngừng tuần hoàn: cấp cứu cơ bản
Cấp cứu ngừng tuần hoàn là thiết lập các bước cụ thể để giảm tử vong do tim ngừng đập, phản ứng được phối hợp cẩn thận đối với các trường hợp khẩn cấp, sẽ làm giảm tử vong
Tắc đường hô hấp trên: chẩn đoán và điều trị cấp cứu
Tắc nghẽn đường hô hấp trên cấp tính có thể do hít phải vật lạ từ ngoài, nhiễm virut hoặc vi khuẩn, dị ứng nặng, bỏng hoặc chấn thương
Hội chứng suy hô hấp cấp tiến triển: chẩn đoán và điều trị hồi sức tích cực
Hội chứng suy hô hấp cấp tiến triển, trong đó màng phế nang mao mạch bị tổn thương cấp tính, dẫn đến tình trạng suy hô hấp nặng, không đáp ứng với thở oxy liều cao
Bệnh thủy đậu: chẩn đoán và điều trị nội khoa
Virus thủy đậu tăng cường sự lây nhiễm, bằng cách ức chế hệ thống miễn dịch vật chủ, chẳng hạn như giảm biểu hiện phức hợp tương hợp mô học chính.
Biến chứng mạch máu lớn do đái tháo đường: chẩn đoán và điều trị nội khoa
Biến chứng mạch lớn, cần có nguyên tắc điều trị chung như điều trị các yếu tố nguy cơ gồm, kháng insulin, tăng đường huyết, rối loạn lipid máu, hút thuốc lá, béo phì.
Sốc giảm thể tích tuần hoàn: chẩn đoán và điều trị cấp cứu
Sốc được là tình trạng thiếu oxy tế bào, và mô, do giảm cung cấp oxy, tăng tiêu thụ oxy, sử dụng oxy không đủ, hoặc kết hợp các quá trình này
Bướu nhân tuyến giáp: chẩn đoán và điều trị nội khoa
Nhân giáp là tổn thương dạng khối, khu trú nằm trong tuyến giáp, được phát hiện nhờ cảm nhận của chính bản thân bệnh nhân, hay bác sĩ thăm khám lâm sàng.
Suy thượng thận: chẩn đoán và điều trị nội khoa
Điều trị thích hợp, và biện pháp phòng ngừa bổ sung, suy tuyến thượng thận có thể có cuộc sống năng động, và có tuổi thọ bình thường.
Suy hô hấp cấp: chẩn đoán và điều trị cấp cứu ban đầu
Suy hô hấp xảy ra khi các mạch máu nhỏ, bao quanh túi phế nang không thể trao đổi khí, gặp phải các triệu chứng ngay lập tức, do không có đủ oxy trong cơ thể
Viêm màng não do nấm Cryptococcus neoformans: chẩn đoán và điều trị nội khoa
Cần nghĩ đến viêm màng não do nấm Cryptococcus, ở bệnh nhân có viêm kéo dài, chỉ định các xét nghiệm phù hợp, để khẳng định chẩn đoán.
Viêm khớp thiếu niên tự phát: chẩn đoán và điều trị nội khoa
Tùy theo mỗi thể bệnh mà có triệu chứng lâm sàng và cận lâm sàng khác nhau, ở tất cả các thể, trong đợt tiến triển thường có tình trạng viêm khớp về lâm sàng và xét nghiệm.
Cường cận giáp tiên phát: chẩn đoán và điều trị nội khoa
Yếu, mệt, khát nước, tiểu nhiều, chán ăn, sụt cân, táo bón, buồn nôn, nôn, đau bụng do viêm tụy cấp, nhược cơ.
Ung thư tuyến giáp: chẩn đoán và điều trị nội khoa
Ung thư tuyến giáp, là ung thư của tế bào biểu mô nang giáp, gồm ung thư thể nhú, ung thư thể nang, ung thư thể kém biệt hóa, hoặc từ tế bào cạnh giáp.
Bệnh quai bị: chẩn đoán và điều trị nội khoa
Bệnh quai bị lây trực tiếp qua hô hấp, ngoài gây sưng đau tuyến nước bọt mang tai, không hoá mủ, ngoài ra còn viêm tuyến sinh dục.
Bệnh sốt mò: chẩn đoán và điều trị nội khoa
Sốt mò là một bệnh truyền nhiễm, lây truyền qua vết đốt của ấu trùng mò, khởi phát cấp tính, biểu hiện đa dạng, sốt, vết loét ngoài da, phát ban, sưng hạch, tổn thương nhiều cơ quan và phủ tạng.
Tăng kali máu: chẩn đoán và điều trị hồi sức tích cực
Mức độ khẩn cấp của điều trị tăng kali máu thay đổi, theo sự hiện diện hoặc vắng mặt của các triệu chứng, và dấu hiệu liên quan đến tăng kali máu.
Biến chứng thận do đái tháo đường: chẩn đoán và điều trị nội khoa
Biến chứng thận, do đái tháo đường chiếm gần 50 phần trăm các trường hợp suy thận giai đoạn cuối, và là nguyên nhân hàng đầu gây tử vong
Ngộ độc barbituric: chẩn đoán và điều trị hồi sức tích cực
Barbituric ức chế hệ thần kinh trung ương, tác động iên receptor barbiturat ở não, làm tăng GABA, gây tụt huyết áp do ức chế trực tiếp cơ tim, giảm trương lực hệ giao cảm
Viêm tụy cấp nặng: chẩn đoán và điều trị hồi sức tích cực
Viêm tụy cấp, bệnh cảnh lâm sàng khá đa dạng, nhẹ chỉ cần nằm viện ngắn ngày, ít biến chứng, mức độ nặng, bệnh diễn biến phức tạp, nhiều biến chứng
Hạ đường huyết: chẩn đoán và xử trí cấp cứu
Hạ đường huyết được định nghĩa là đường huyết nhỏ hơn 3 mmol mỗi lít, ở những bệnh nhân nhập viện, nên điều trị đường huyết nhỏ hơn hoặc bằng 4 mmol
