- Trang chủ
- Sách y học
- Bệnh nội khoa: hướng dẫn điều trị
- Suy hô hấp cấp: chẩn đoán và điều trị cấp cứu ban đầu
Suy hô hấp cấp: chẩn đoán và điều trị cấp cứu ban đầu
Suy hô hấp xảy ra khi các mạch máu nhỏ, bao quanh túi phế nang không thể trao đổi khí, gặp phải các triệu chứng ngay lập tức, do không có đủ oxy trong cơ thể
Biên tập viên: Trần Tiến Phong
Đánh giá: Trần Trà My, Trần Phương Phương
Suy hô hấp cấp tính cấp có thể gặp ở khoa cấp cứu và điều trị nội trú, cũng như trong các đơn vị chăm sóc hậu phẫu và chuyên sâu. Nếu không được điều trị, suy hô hấp cấp có thể trở nên đe dọa tính mạng dẫn đến ngừng hô hấp, co giật, hôn mê và tử vong.
Suy hô hấp xảy ra khi các mao mạch, hoặc các mạch máu nhỏ, bao quanh túi phế nang không thể trao đổi khí. Khi bị suy hô hấp cấp, gặp phải các triệu chứng ngay lập tức do không có đủ oxy trong cơ thể. Trong hầu hết các trường hợp, có thể dẫn đến tử vong nếu không được điều trị nhanh chóng.
Suy hô hấp cấp là một cấp cứu nội khoa, xảy ra khi hệ thống hô hấp không thể đáp ứng được nhu cầu chuyển hóa của cơ thể.
Có 3 dạng suy hô hấp: thiếu oxy máu, tăng CO2 máu và hỗn hợp.
Thiếu oxy máu khi PaO2 < 50-60mmHg.
Tăng CO2 máu khi PaCO2 > 50mmHg kèm theo tình trạng toan máu pH < 7,36.
Thể hỗn hợp là vừa có giảm oxy hóa máu và tăng CO2 máu là dạng suy hô hấp hay gặp trên bệnh nhân nặng.
Suy hô hấp cấp có thể xảy ra trên một bệnh nhân chưa có bệnh phổi từ trước hoặc trên bệnh nhân có suy hô hấp mạn tính.
Chẩn đoán xác định suy hô hấp cấp
Khó thở
Là triệu chứng báo hiệu quan trọng và nhạy.
Khó thở nhanh (> 25 lần/phút) hoặc chậm (< 12 lần/phút) hoặc loạn nhịp thở (Kussmaul, Cheyne - Stokes... ), biên độ thở nông hoặc sâu.
Tím
Xuất hiện khi Hb khử > 5g/dl, là biểu hiện của suy hô hấp nặng.
Sớm: tím quanh môi, môi, đầu chi.
Nặng, muộn: tím lan rộng ra toàn thân.
Không có tím hoặc tím xuất hiện muộn nếu ngộ độc khí CO.
Vã mồ hôi.
Rối loạn tim mạch
Mạch nhanh, có thể rối loạn nhịp (rung nhĩ, cơn nhịp nhanh trên thất, rung thất...).
Huyết áp tăng, nếu nặng có thể tụt huyết áp.
Thường kết hợp triệu chứng suy hô hấp và suy tuần hoàn. Thực tế cần phân biệt suy hô hấp là nguyên nhân hay hậu quả.
Rối loạn thần kinh và ý thức
Là triệu chứng nặng của suy hô hấp.
Nhẹ: lo lắng, hốt hoảng, thất điều.
Nặng: vật vã hoặc ngủ gà, lờ đờ, hôn mê, co giật.
Lưu ý
Các dắu hiệu và triệu chứng lâm sàng có thể chỉ xuất hiện khi đã suy hô hấp nặng, khi đã có các rối loạn trao đổi khí nặng nề và nguy hiểm. Triệu chứng thở nhanh, mạch nhanh, tăng huyết áp có thể chỉ xuất hiện khi SaO2 đã giảm rất thấp < 70-80%. Tím có thể chỉ xuất hiện khi PaO2 < 45mmHg, đặc biệt khi bệnh nhân bị thiếu máu.
Các dấu hiệu và triệu chứng lâm sàng của suy hô hấp là không đặc hiệu, có thể cũng xuất hiện trong các trường hợp không có suy hô hấp.
Chẩn đoán mức độ
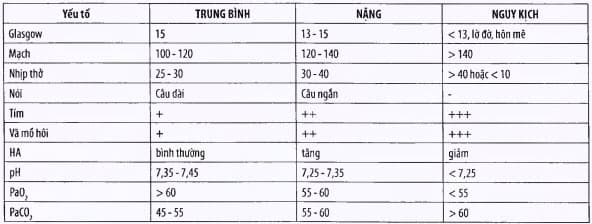
Bảng. Phân loại mức độ suy hô hấp
Chẩn đoán nguyên nhân suy hô hấp
Định hướng chẩn đoán
Hỏi tiền sử bệnh: hen phế quản, COPD, bệnh lí tim mạch...
Đặc điểm lâm sàng
Co kéo cơ hô hấp: tiếng rít, khó thở thanh quản, ran rít, co thắt phế quản
Biên độ thở yếu (nhược cơ, mệt cơ), mạnh (toan chuyển hóa).
Cách xuất hiện:
+ Đột ngột: dị vật, nang, tràn khí màng phổi.
+ Nhanh: OAP, hen phế quản, viêm phổi...
+ Từ từ: u phổi, tràn dịch màng phổi, suy tim mất bù...
Đau ngực: tràn khí màng phổi, nhồi máu phổi, viêm màng phổi, nhồi máu cơ tim.
Sốt (nhiễm trùng): viêm phổi, viêm phế quản...
Thăm khám
Cần khám kỹ về hô hấp, tim mạch, thần kinh.
Thăm khám kỹ phổi
+ Ran ẩm, ran rít.
+ Hội chứng 3 giảm đông đặc, tam chứng của tràn khí màng phổi.
Thăm khám tim mạch
Dấu hiệu và triệu chứng suy tim, bệnh tim...
Thăm khám thần kinh
Ý thức, triệu chứng liệt cơ hô hấp...
Các xét nghiệm cơ bản
Xquang phổi: rất có ý nghĩa trong định hướng chẩn đoán. Tuy nhiên cần ổn định tình trạng bệnh nhân trước khi đưa bệnh nhân đi chụp phim. Nhiều bệnh lí có biểu hiện triệu chứng trên Xquang phổi.
Tuy nhiên có một số bệnh lí thường không có triệu chứng Xquang rõ: nhồi máu phổi, hen phế quản, tắc đường hô hấp trên, ức chế hô hấp hoặc liệt hô hấp.
Khí máu động mạch: rất cần thiết cho chẩn đoán xác định suy hô hấp, phân loại suy hô hấp và đánh giá mức độ nặng của suy hô hấp. Tuy nhiên, không nên vì làm xét nghiệm khí máu động mạch mà làm chậm trễ các can thiệp và xử trí cấp cứu cho bệnh nhân.
Điện tim: giúp chẩn đoán một số bệnh tim và tìm các dấu hiệu điện tim của bệnh lí phổi, các rối loạn nhịp tim do suy hô hấp...
Các xét nghiệm khác tùy theo trường hợp cụ thể và tình trạng nặng của bệnh nhân có cho phép không
Siêu âm tim.
Chụp nhấp nháy phổi.
Chụp CT scan phổi.
Định lượng D-dimer.
Các nguyên nhân gây suy hô hấp thường gặp
Dị vật đường thở: thường xuất hiện đột ngột với triệu chứng xâm nhập, khỏ thở ra, thở có tiếng rít, co rút và sử dụng các cơ hô hấp phụ. Trường hợp tắc nghẽn nặng có thể gây rối loạn ý thức, ngừng thở ngừng tim.
Tràn khí màng phổi: khó thở đột ngột xuất hiện sau một gắng sức hoặc tự phát. Nếu có trụy mạch phải nghĩ đến tràn khí màng phổi áp lực. Khám lâm sàng có thể thấy một bên lồng ngực căng, giảm rì rào phế nang và gõ vang, cần xử trí dần lưu khí cấp cứu đặc biệt khi có tràn khí áp lực.
Đợt cấp của bệnh phổi tắc nghẽn mạn tính (COPD) đặc trưng bởi tăng tiết đờm nhầy mủ, co thắt phế quản. Đặc điểm suy hô hấp hỗn hợp vừa có giảm oxy máu và tăng C02. Chẩn đoán dựa trên tiền sử bệnh nhân có tiền sử bệnh phổi tắc nghẽn mạn tính, xuất hiện khó thở, ho khạc đờm tăng, đờm đục, có thể có sốt. Khám có thể thấy có ran rít ran ngáy, khí phế thũng, sử dụng các cơ hô hấp phụ.
Viêm phổi thường có dạng suy hô hấp do giảm oxy máu. Chẩn đoán dựa vào lâm sàng bệnh nhân có sốt, ho khạc đờm đục, khó thở, đau ngực kiểu màng phổi. Khám phổi thấy có hội chứng đông đặc ở vùng phổi viêm, ran ẩm, ran nổ, tiếng thổi ống. Xét nghiệm máu có thể thấy bạch cầu tăng, CRP tăng, procalcitonin và máu lắng tăng. Xquang phổi khẳng định chẩn đoán, đánh giá được mức độ và giúp theo dõi sự tiến triển.
Hội chứng suy hô hấp tiến triển (ARDS) là biểu hiện của một đáp ứng viêm hệ thống do tổn thương tại phổi hoặc các nguyên nhân ngoài phổi. Suy hô hấp thiếu oxy máu nặng là hậu quả của tăng shunt do các phế nang bị lấp đầy. Lâm sàng thấy suy hô hấp tiến triển nhanh, giảm oxy hóa máu năng (P/F < 200). Xquang phổi thấy tổn thương lan tỏa hai bên phổi.
Tổn thương não do chấn thương thường biểu hiện bằng suy hô hấp có tăng CO2 máu, có thể biến chứng bời suy hô hấp có giảm oxy máu khi có kèm sặc phổi hoặc bệnh phổi mạn.
Suy tim sung huyết mất bù: chủ yếu là suy hô hấp giảm oxy máu, tuy nhiên có thể gặp thể tăng CO2 trên các bệnh nhân có bệnh phổi mạn tính kèm theo.
Điều trị suy hô hấp cấp
Nguyên tắc xử trí cấp cứu
Phát hiện ngay tình trạng suy hô hấp nguy kịch để can thiệp thủ thuật theo trình tự của dây chuyền cấp cứu ABCD, dùng thuốc điều trị, theo dõi và kiểm soát tốt chức năng sống của bệnh nhân.
Khai thông đường thở
Cổ ưỡn (dẫn lưu tư thế).
Canun Guedel hoặc Mayo chống tụt lưỡi.
Hút đờm dãi, hút rửa phế quản.
Tư thế nằm nghiêng an toàn nếu có nguy cơ sặc.
Nghiệm pháp Heimlich nếu có dị vật đường thở.
Nội khí quản (hoặc mở khí quản): biện pháp hữu hiệu khai thông đường thở.
Chỉ định đặt nội khí quản
Tắc nghẽn đường hô hấp trên.
Mất phản xạ bảo vệ đường thở.
Khả năng khạc đờm giảm nhiều hoặc mất.
Thiếu oxy máu nặng không đáp ứng thở oxy.
Cần thông khí nhân tạo xâm nhập.
Kiểm soát thông khí: các trường hợp cần hỗ trợ thông khí.
Giảm thông khí: Toan hô hấp với pH < 7,25.
Có nguy cơ giảm thông khí hoặc giảm thông khí sẽ tiến triển nặng thêm: PaC02 tăng dần.
Thở nhanh và có cảm giác thiếu khí.
Liệt hoặc mệt cơ hoảnh (thở bụng nghịch thường, dung tích sống < 15ml/kg, áp lực hít vào tối đa không đạt được - 30cm nước).
Thiếu oxy máu nặng kém đáp ứng với thở oxy.
Oxy liệu pháp
Nguyên tắc: phải đảm bảo oxy hóa máu SpO2 > 90%.
Các dụng cụ thở.
+ Canun mũi: là dụng cụ có dòng oxy thấp 1 - 5l/phút. Nồng độ oxy dao động từ 24%-48%. Thích hợp cho các bệnh nhân có mức độ suy hô hấp trung binh, bệnh nhân COPD hoặc các nguyên nhân suy hô hấp không có shunt hoặc shunt trong phổi thấp.
+ Mặt nạ oxy: là dụng cụ tạo dòng thấp 5-101/phút. Nồng độ oxy dao động 35%-60%. Thích hợp cho các bệnh nhân suy hô hấp mức độ trung bình do tổn thương màng phế nang mao mạch (ALI, ARDS).
Thận trọng khi dùng cho bệnh nhân nôn do tăng nguy cơ hít chất nôn vào phổi.
+ Mặt nạ không thở lại: là dụng cụ tạo dòng oxy thấp 8-151/phút. Nồng độ oxy cao dao động ở mức cao 60%-100% tùy thuộc vào nhu cầu dòng của bệnh nhân và độ kín của mặt nạ. Thích hợp cho bệnh nhân suy hô hấp mức độ nặng do tổn thương màng phế nang mao mạch (phù phổi, ALI, ARDS), bệnh nhân viêm phổi nặng. Thận trọng khi dùng cho bệnh nhân nôn do tăng nguy cơ hít chất nôn vào phổi.
+ Mặt nạ venturi: là dụng cụ tạo oxy dòng cao, có thể đáp ứng được nhu cầu dòng của bệnh nhân.
Nồng độ oxy từ 24%- 50%. Ưu điểm là dùng cho những bệnh nhân cần nồng độ oxy chính xác (COPD).
Thông khí nhân tạo
Thông khí nhân tạo không xâm nhập áp lực dương: hỗ trợ thông khí cho bệnh nhân qua mặt nạ (mũi, mũi miệng, toàn bộ mặt...).
Chỉ định
Suy hô hấp do phù phổi cấp huyết động, đợt cấp của COPD và hen phế quản khi:
Suy hô hấp nặng có dấu hiệu mệt cơ: thở gắng sức + tần số thở > 30/phút.
Toan hô hấp cấp (pH < 7,25-7,30).
Tình trạng oxy hoá máu tồi đi (tỉ lệ PaO2/FiO2 < 200).
Chống chỉ định:
Ngừng thở.
Tình trạng nội khoa không ổn định (tụt huyết áp hay thiếu máu cục bộ cơ tim không kiểm soát được).
Mất khả năng bảo vệ đường thở.
Đờm dãi quá nhiều.
Vật vã hay không hợp tác.
Tình trạng bệnh nhân không cho phép đặt mặt nạ hay không bảo đảm tình trạng kín khít của mặt nạ.
Thông khí nhân tạo xâm nhập: khi thông khí nhân tạo không xâm nhập có chống chỉ định hoặc thất bại.
Điều trị thuốc
Thuốc giãn phế quản (chất chủ vận (32; thuốc kháng cholinergic): chỉ định với suy hô hấp do có co thắt phế quản (COPD, hen phế quản). Nên ưu tiên dùng đường khí dung trước, nếu không đáp ứng thì chuyển sang truyền tĩnh mạch.
Corticoid: chỉ định cho các đợt cấp của hen phế quản, COPD.
Kháng sinh: khi có dấu hiệu của viêm (viêm phổi, đợt cấp COPD có bằng chứng nhiễm khuẩn).
Lợi tiểu: suy tim sung huyết, phù phổi cấp huyết động, quá tải thể tích.
Bài viết cùng chuyên mục
Suy thận cấp trong hồi sức: chẩn đoán và điều trị tích cực
Suy thận cấp, đề cập đến việc giảm đột ngột chức năng thận, dẫn đến việc giữ lại urê, và các chất thải chứa nitơ khác, và sự rối loạn của thể tích ngoại bào và chất điện giải
Viêm tuyến giáp bán cấp có đau: chẩn đoán và điều trị nội khoa
Cần chẩn đoán phân biệt, tình trạng nhiễm độc giáp trong viêm tuyến giáp bán cấp với bệnh Basedow, tuyến giáp to có tiếng thổi, ấn không đau.
Mày đay: chẩn đoán miễn dịch và điều trị
Mày đay là một dạng tổn thương cơ bản ngoài da, đặc trưng bời sự xuất hiện nhanh của các sẩn phù, ngứa nhiều.
Bệnh phổi tắc nghẽn mãn tính: suy hô hấp nặng do đợt cấp tính
Đợt cấp của bệnh phổi tắc nghẽn mạn tính, là tình trạng bệnh ở giai đoạn ổn định chuyển sang nặng lên nhanh, không đáp ứng với điều trị thông thường
Tăng natri máu: chẩn đoán và điều trị hồi sức tích cực
Mặc dù tăng natri máu thường xuyên nhất là do mất nước, nó cũng có thể được gây ra bởi việc ăn muối, mà không có nước, hoặc sử dụng các dung dịch natri ưu trương
Bệnh thủy đậu: chẩn đoán và điều trị nội khoa
Virus thủy đậu tăng cường sự lây nhiễm, bằng cách ức chế hệ thống miễn dịch vật chủ, chẳng hạn như giảm biểu hiện phức hợp tương hợp mô học chính.
Cường cận giáp tiên phát: chẩn đoán và điều trị nội khoa
Yếu, mệt, khát nước, tiểu nhiều, chán ăn, sụt cân, táo bón, buồn nôn, nôn, đau bụng do viêm tụy cấp, nhược cơ.
Suy tuyến yên: chẩn đoán và điều trị nội khoa
Suy tuyến yên, có thể không có triệu chứng, hoặc xuất hiện liên quan đến thiếu hụt hormon, hoặc tổn thương hàng loạt.
Viêm não Herpes simplex: chẩn đoán và điều trị nội khoa
Viêm não do virus Herpes simplex, là bệnh nhiễm trùng thần kinh cấp tính, xuất hiện tản phát không mang tính chất mùa.
Bệnh gút: chẩn đoán và điều trị nội khoa
Bệnh gút là bệnh rối loạn chuyển hoá các nhân purin, có đặc điểm chính là tăng acid uric máu. Tình trạng viêm khớp trong bệnh gút là do sự lắng đọng các tinh thể monosodium urat trong dịch khớp hoặc mô.
Ngộ độc cấp ethanol (rượu): chẩn đoán và điều trị hồi sức tích cực
Con đường chính của quá trình chuyển hóa ethanol xảy ra ở gan thông qua alcohol dehydrogenase, các mô khác đóng góp
Viêm màng não mủ: chẩn đoán và điều trị nội khoa
Có nhiều vi khuẩn có thể gây viêm màng não mủ. Tuy nhiên, tần suất mắc của từng chủng vi khuẩn tùy thuộc vào tuổi cũng như một số yếu tố liên quan đến sức đề kháng cơ thể.
Xuất huyết tiêu hóa trên: chẩn đoán và điều trị cấp cứu
Chảy máu đường tiêu hóa trên là một trường hợp khẩn cấp phổ biến, với một loạt các triệu chứng thực quản dạ dày tá tràng như nôn máu, phân đen, ít bị thiếu máu
Phù Quincke dị ứng: chẩn đoán miễn dịch và điều trị
Phù Quincke, đặc trưng bởi tình trạng sưng nề đột ngột, và rõ rệt ở vùng da, và tổ chức dưới da, có cảm giác ngứa.
Nhiễm trùng do tụ cầu vàng (Staphylococcus aureus): chẩn đoán và điều trị nội khoa
Tụ cầu vàng là cầu khuẩn Gram dương, không di động, không sinh nha bào, đứng riêng lẻ hoặc thành từng đôi. S.aureus có mặt ở khắp nơi, sự lây truyền trực tiếp từ các thương tổn mở hoặc gián tiếp.
Dị ứng thuốc: chẩn đoán và điều trị nội khoa
Dị ứng thuốc, là phản ứng quá mức, bất thường, có hại cho cơ thể người bệnh khi dùng hoặc tiếp xúc với thuốc, do đã có giai đoạn mẫn cảm.
Đợt cấp bệnh phổi tắc nghẽn mãn tính: chẩn đoán và điều trị cấp cứu
Đợt cấp bệnh phổi tắc nghẽn mạn tính là vấn đề cấp tính được đặc trưng bởi sự xấu đi của các triệu chứng hô hấp vượt ra ngoài các biến đổi hàng ngày thông thường và dẫn đến thay đổi thuốc
Bệnh to các viễn cực: chẩn đoán và điều trị nội khoa
Bệnh gặp cả hai giới, thường gặp ở lứa tuổi 20 đến 50, do adenoma của tuyến yên, hiếm gặp do bệnh lý vùng dưới đồi.
U tủy thượng thận: chẩn đoán và điều trị nội khoa
U tủy thượng thận, là loại khối u của tủy thượng thận tiết ra các cathecholamin, gồm adrenalin, và hoặc noradrenalin, hiếm gặp hơn là tiết dopamin.
Hạ natri máu: chẩn đoán và điều trị hồi sức tích cực
Hạ natri máu, là một rối loạn nướ điện giải, nồng độ natri trong máu hạ gây nên tình trạng giảm áp lực thẩm thấu ngoài tế bào, dẫn tới thừa nước trong tế bào
Thoái hoá cột sống: chẩn đoán và điều trị nội khoa
Do cột sống phải chịu đựng nhiều các tải trọng xảy ra liên tục, dẫn tới các biến đổi hình thái gồm các biến đổi thoái hoá ở các đĩa đệm, thân đốt sống và ở các mỏm gai sau và tình trạng hư hại phần sụn.
Đái tháo nhạt: chẩn đoán và điều trị nội khoa
Bệnh thường khởi phát ở tuổi thanh niên, nam gặp nhiều hơn nữ, nguyên nhân của bệnh đái tháo nhạt rất phức tạp.
Ngộ độc barbituric: chẩn đoán và điều trị hồi sức tích cực
Barbituric ức chế hệ thần kinh trung ương, tác động iên receptor barbiturat ở não, làm tăng GABA, gây tụt huyết áp do ức chế trực tiếp cơ tim, giảm trương lực hệ giao cảm
Nhiễm khuẩn huyết: chẩn đoán và điều trị nội khoa
Tất cả các vi khuẩn có độc tính mạnh, hay yếu đều có thể gây nhiễm trùng huyết, trên cơ địa suy giảm sức đề kháng, hay suy giảm miễn dịch.
Bệnh thương hàn: chẩn đoán và điều trị nội khoa
Đặc điểm lâm sàng là sốt kéo dài và gây nhiều biến chứng, đặc biệt là xuất huyết tiêu hóa và thủng ruột. Hiện nay vi khuẩn Salmonella typhi đa kháng các kháng sinh, đặc biệt một số chùng vi khuẩn kháng quinolon đã xuất hiện.
