- Trang chủ
- Sách y học
- Bệnh nội khoa: hướng dẫn điều trị
- Mày đay: chẩn đoán miễn dịch và điều trị
Mày đay: chẩn đoán miễn dịch và điều trị
Mày đay là một dạng tổn thương cơ bản ngoài da, đặc trưng bời sự xuất hiện nhanh của các sẩn phù, ngứa nhiều.
Biên tập viên: Trần Tiến Phong
Đánh giá: Trần Trà My, Trần Phương Phương
Mề đay, hay nổi mề đay, là một rối loạn phổ biến, với tỷ lệ xấp xỉ 20% trong dân số nói chung. Tổn thương nổi mề đay điển hình là một mảng nổi ban đỏ, ngứa nhiều. Mề đay đôi khi đi kèm với phù mạch, sưng sâu hơn ở da. Một tác nhân được cho là như thuốc, ăn phải thức ăn, côn trùng chích hoặc nhiễm trùng, có thể được xác định ở những bệnh nhân bị mề đay mới khởi phát, mặc dù không tìm thấy nguyên nhân cụ thể nào trong nhiều trường hợp, đặc biệt là khi tình trạng này kéo dài hàng tuần hoặc hàng tháng.
Mề đay (có hoặc không có phù mạch) thường được phân loại theo mức độ mãn tính của nó:
Mề đay cấp tính - Mề đay được coi là cấp tính khi nó đã xuất hiện dưới sáu tuần.
Mề đay mãn tính - Mề đay được coi là mãn tính khi nó tái phát, với các dấu hiệu và triệu chứng tái phát hầu hết các ngày trong tuần, trong sáu tuần hoặc lâu hơn.
Mày đay là một dạng tổn thương cơ bản ngoài da, đặc trưng bời sự xuất hiện nhanh của các sẩn phù với 3 đặc điểm:
Sưng nề lan tỏa từ trung tâm với hình dạng và kích thước khác nhau, thường bao xung quanh bời một quầng đỏ.
Ngứa hoặc đôi khi có cảm giác rát bỏng.
Thường tự biến mất trong vòng 24 giờ.
Tùy theo thời gian diễn biến, mày đay được chia thành 2 dạng là mày đay cấp tính (diễn biến < 6 tuần) và mày đay mạn tính (diễn biến > 6 tuần).
Đặc điểm lâm sàng
Một đặc trưng cơ bản trên lâm sàng của tổn thương mày đay là xu hướng thay đổi kích thước và hình thái rất nhanh, mỗi tổn thương đơn lẻ thường xuất hiện và biến mất trong vòng một vài giờ, ít khi tồn tại quá 8 giờ và có thể di chuyển từ vị trí này sang vị trí khác. Nói chung, tổn thương mày đay thường xuất hiện về chiều tối và sáng sớm, giảm dần vào buổi sáng và buổi trưa. Đặc trưng này có thể khiến cho việc chẩn đoán mày đay trên lâm sàng gặp khó khăn vì tại thời điểm bệnh nhân đi khám có thể không có tổn thương thực thể trên da.
Mày đay cấp tính thường xuất hiện sau khi tiếp xúc với dị nguyên gây bệnh từ vài phút đến vài giờ, kéo dài một vài ngày đến một vài tuần (nhưng dưới 6 tuần). Nguyên nhân gây bệnh thường gặp là do các loại thức ăn (như tôm, cua, cá, trứng, sữa, ...), thuốc, phấn hoa, lông súc vật, ... Mày đay mạn tính kéo dài ít nhát 6 tuần, một số trường hợp có thể diễn ra dai dẳng trong nhiều năm và không rõ căn nguyên gây bệnh. Một số yếu tố như thay đổi thời tiết, đồ uống có cồn, thay đổi nhiệt độ môi trường đột ngột, ánh nắng mặt trời, gãi hoặc cọ sát, tì đè,... mặc dù không phải là nguyên nhân gây bệnh nhưng có thể kích phát không đặc hiệu triệu chứng của cả mày đay cấp và mạn tính.
Khai thác tiền sử của người bệnh có thể tìm thấy mối liên quan giữa sự xuất hiện của mày đay và việc tiếp xúc với các yếu tố lạ như thuốc, thức ăn, hóa chất, nọc côn trùng, lông súc vật, ... Ngoài ra, khai thác tiền sử dị ứng của bệnh nhân và gia đình người bệnh cũng có thể phát hiện được các bệnh dị ứng khác đi kèm như chàm, viêm mũi dị ứng, viêm kết mạc dị ứng, hen phế quản, ...
Đặc điểm cận lâm sàng
Test lẩy da với các dị nguyên có thể cho kết quả dương tính với những dị nguyên mà người bệnh mẫn cảm.
Test huyết thanh tự thân có kết quả dương tính trong phần lớn các trường hợp mày đay mạn tính do nguyên nhân miễn dịch.
Xét nghiệm định lượng IgE đặc hiệu với các dị nguyên nghi ngờ có thể xác định được chính xác loại dị nguyên mà người bệnh mẫn cảm.
Các xét nghiệm tự kháng thể tuyến giáp và chức năng tuyến giáp có thể có biến loạn trong các trường hợp mày đay mạn tính kết hợp với viêm tuyến giáp tự miễn.
Các xét nghiệm máu và nước tiểu thông thường ít có biến đổi ở các bệnh nhân mày đay.
Chẩn đoán xác định
Chủ yếu dựa vào các biểu hiện lâm sàng và hỏi tiền sử bệnh, lưu ý mối liên quan giữa sự xuất hiện của mày đay với tiền sử tiếp xúc các yếu tố lạ.
Chẩn đoán phân biệt
Hồng ban đa dạng.
Tổn thương da do viêm mạch.
Hội chứng tăng tế bào mast.
Nấm da.
Điều trị
Điều trị đặc hiệu
Tránh tiếp xúc hoặc loại bỏ các yếu tố đã được biết gây bệnh hoặc làm nặng bệnh: ngừng dùng thuốc, thức ăn, chuyển chỗ ở, đổi nghề, tránh nóng, lạnh, ánh nắng mặt trờ i,...
Cân nhắc điều trị giảm mẫn cảm đặc hiệu nếu không thể loại bỏ được dị nguyên gây bệnh.
Điều trị triệu chứng
Các nhóm thuốc chù yếu đề kiểm soát triệu chứng gồm: adrenalin (epinephrin), các thuốc kháng histamin, thuốc kháng leukotriene và glucocorticoid.
Thuốc kháng histamin H1:
Chỉ định: là lựa chọn đầu tiên trong tất cả các thể mày đay.
Liều lượng, cách dùng: xem bảng.
Bảng. Các thuốc kháng histamin H1
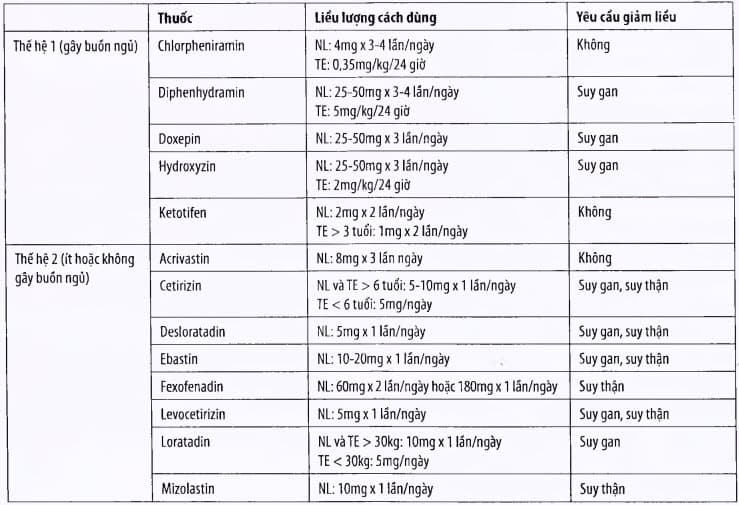
* NL: người lớn; TE: trẻ em.
Thuốc kháng histamin H2:
Chỉ định: phối hợp với thuốc kháng H1 trong trường hợp không đáp ứng với thuốc kháng H1 đơn thuần.
Liều lượng, cách dùng: xem bảng.
Bảng. Các thuốc kháng histamin H2 trong điều trị các bệnh dị ứng

Glucocorticoid:
Chỉ định: phối hợp với thuốc kháng Hi và H2 để giảm triệu chứng trong các trường hợp mày đay nặng không đáp ứng với các thuốc kể trên.
Liều lượng, cách dùng: nên dùng liều trung bình, một đợt ngắn ngày để hạn chế tác dụng phụ. Có thể dùng prednison hoặc prednisolon hoặc methylprednisolon uống 40 - 60mg/ngày (ở người lớn) hoặc 1mg/kg/ngày (ở trẻ em) trong 5 -7 ngày.
Theo dõi và tái khám
Các chỉ số cần theo dõi:
Tình trạng lâm sàng.
Công thức máu (đặc biệt tỉ lệ bạch cầu ái toan).
Tốc độ máu lắng.
Nồng độ IgE đặc hiệu (nếu có thể).
Thời gian tái khám:
Mày đay cấp tính: sau 3 -5 ngày.
Mày đay mạn tính: 2 -4 tuần.
Phòng bệnh
Không có biện pháp phòng bệnh tiên phát.
Ở những người có cơ địa dị ứng và đã có tiền sử bị mày đay, cần cố gắng xác định nguyên nhân gây bệnh và tránh tối đa việc tiếp xúc với các yếu tố này.
Với những người đang trong đợt cấp của mày đay, cần tránh tối đa việc tiếp xúc với các yếu tố kích phát không đặc hiệu làm nặng triệu chứng của mày đay như bia rượu, gió lạnh, thay đổi nhiệt độ đột ngột, xúc động mạnh, gắng sức, ...
Bài viết cùng chuyên mục
Lupus ban đỏ hệ thống: chẩn đoán miễn dịch và điều trị
Bệnh nhân có thể chỉ co, một vài đặc điểm lâm sàng của lupus ban đỏ hệ thống, có thể giống với các bệnh tự miễn, nhiễm trùng hoặc huyết học khác.
Ngộ độc mật cá trắm: chẩn đoán và điều trị hồi sức tích cực
Các dấu hiệu suy thận cấp xuất hiện rất sớm, ngay sau khi có rối loạn tiêu hoá, bệnh nhân bắt đầu đái ít rồi chuyển sang vô niệu sau 1 đến 2 ngày, có khi vô niệu sau 6 đến 8 giờ
Rắn lục cắn: chẩn đoán và điều trị hồi sức tích cực
Nọc rắn lục là một phức hợp bao gồm các enzym tiêu protein, acid amin, lipid, các enzym là yếu tố chính thúc đẩy quá trình độc với tế bào, máu và thần kinh
Tắc động mạch phổi cấp: do bệnh lí huyết khối tắc mạch
Mục tiêu điều trị tắc động mạch phổi cấp, là giảm nhanh sự tắc nghẽn động mạch phổi, bằng cách làm tan huyết khối, phẫu thuật thuyên tắc hoặc phá vỡ cơ học bằng ống thông
Suy cận giáp: chẩn đoán và điều trị nội khoa
Chức năng chủ yếu của tuyến cận giáp, là cân bằng nồng độ calci máu, suy cận giáp gây hạ calci máu biểu hiện triệu chứng thần kinh cơ.
Bệnh thương hàn: chẩn đoán và điều trị nội khoa
Đặc điểm lâm sàng là sốt kéo dài và gây nhiều biến chứng, đặc biệt là xuất huyết tiêu hóa và thủng ruột. Hiện nay vi khuẩn Salmonella typhi đa kháng các kháng sinh, đặc biệt một số chùng vi khuẩn kháng quinolon đã xuất hiện.
Ngừng tuần hoàn: cấp cứu nâng cao
Cấp cứu cơ bản ngay lập tức là rất quan trọng để điều trị ngừng tim đột ngột, duy trì lưu lượng máu đến các cơ quan quan trọng, cho đến khi có chăm sóc nâng cao
Ngộ độc khí carbon monoxide (CO): chẩn đoán và điều trị hồi sức tích cực
Khí CO là sản phẩm cháy không hoàn toàn của các chất có chứa carbon, nhiễm phổ biến là sử dụng các nhiên liệu có carbon để đốt ở nơi thông khí
Xơ cứng bì hệ thống: chẩn đoán và điều trị nội khoa
Bệnh xơ cứng hệ thống, là một bệnh không đồng nhất, được phản ánh bởi một loạt các cơ quan liên quan, mức độ nghiêm trọng của bệnh.
Hạ natri máu: chẩn đoán và điều trị hồi sức tích cực
Hạ natri máu, là một rối loạn nướ điện giải, nồng độ natri trong máu hạ gây nên tình trạng giảm áp lực thẩm thấu ngoài tế bào, dẫn tới thừa nước trong tế bào
Đau cột sống thắt lưng: chẩn đoán và điều trị nội khoa
Đau cột sống thắt lưng là nguyên nhân làm giảm khả năng lao động ở tuổi dưới 45 và chi phí của bản thân cũng như chi phí xã hội trong điều trị rất tốn kém.
Đợt cấp bệnh phổi tắc nghẽn mãn tính: chẩn đoán và điều trị cấp cứu
Đợt cấp bệnh phổi tắc nghẽn mạn tính là vấn đề cấp tính được đặc trưng bởi sự xấu đi của các triệu chứng hô hấp vượt ra ngoài các biến đổi hàng ngày thông thường và dẫn đến thay đổi thuốc
Suy hô hấp cấp: chẩn đoán và điều trị cấp cứu ban đầu
Suy hô hấp xảy ra khi các mạch máu nhỏ, bao quanh túi phế nang không thể trao đổi khí, gặp phải các triệu chứng ngay lập tức, do không có đủ oxy trong cơ thể
Suy thượng thận: chẩn đoán và điều trị nội khoa
Điều trị thích hợp, và biện pháp phòng ngừa bổ sung, suy tuyến thượng thận có thể có cuộc sống năng động, và có tuổi thọ bình thường.
Tăng áp lực nội sọ: chẩn đoán và điều trị hồi sức tích cực
Tăng áp lực nội sọ, cần phải được chẩn đoán sớm và xử trí tích cực vì có nguy cơ gây tụt não rất nhanh, là một biến chứng gây tử vong, hoặc tổn thương không hồi phục
Viêm màng não tăng bạch cầu ái toan: chẩn đoán và điều trị nội khoa
Các nguyên nhân, gây viêm màng não tăng bạch cầu ái toan, thường do các ấu trùng của các loài giun sán gây nên.
Ngộ độc cấp thuốc diệt chuột loại muối phosphua kẽm và phosphua nhôm
Phosphua kẽm, phosphua nhôm là các muối có gắn gốc phosphua, gặp nước, và acid clohidric của dạ dày, sẽ xảy ra phản ứng hóa học sinh ra khí phosphin
Hội chứng Cushing: chẩn đoán và điều trị nội khoa
Tăng cân là triệu chứng đầu tiên, mặt tròn như mặt trăng, da ừng đỏ, gáy có bướu mỡ, rối loạn phân bố mỡ, mỡ tập trung ở mặt, cổ.
Viêm khớp dạng thấp: chẩn đoán và điều trị nội khoa
Viêm khớp dạng thấp là bệnh tự miễn, diễn biến mạn tính. Bệnh được đặc trưng bởi tình trạng viêm các khớp nhỏ nhở có tính chất đối xứng, có dấu hiệu cứng khớp buổi sáng và thường có mặt của yếu tố dạng thấp, đôi khi có tổn thương nội tạng.
Bệnh to các viễn cực: chẩn đoán và điều trị nội khoa
Bệnh gặp cả hai giới, thường gặp ở lứa tuổi 20 đến 50, do adenoma của tuyến yên, hiếm gặp do bệnh lý vùng dưới đồi.
Viêm quanh khớp vai: chẩn đoán và điều trị nội khoa
Chẩn đoán viêm quanh khớp vai chủ yếu dựa vào lâm sàng ấn đau chói tại chỗ các vị trí tương ứng của gân như đầu dài gân nhị đầu, điểm bám gân trên gai, gân dưới gai, kết hợp cận lâm sàng mà chủ yếu là siêu âm phần mềm quanh khớp vai.
Biến chứng tai biến mạch não ở bệnh nhân đái tháo đường: chẩn đoán và điều trị nội khoa
Đái tháo đường làm gia tăng tỉ lệ mắc, tử vong, thường để lại di chứng nặng nề đối với các trường hợp bị tai biến mạch não, nhồi máu não gặp nhiều hơn so với xuất huyết não
Biến chứng mạch máu lớn do đái tháo đường: chẩn đoán và điều trị nội khoa
Biến chứng mạch lớn, cần có nguyên tắc điều trị chung như điều trị các yếu tố nguy cơ gồm, kháng insulin, tăng đường huyết, rối loạn lipid máu, hút thuốc lá, béo phì.
Bướu nhân tuyến giáp: chẩn đoán và điều trị nội khoa
Nhân giáp là tổn thương dạng khối, khu trú nằm trong tuyến giáp, được phát hiện nhờ cảm nhận của chính bản thân bệnh nhân, hay bác sĩ thăm khám lâm sàng.
Cơn đau bụng cấp: chẩn đoán và xử trí cấp cứu
Đau bụng cấp có thể do nhiều loại bệnh khác nhau, từ nhẹ và tự giới hạn đến các bệnh đe dọa đến tính mạng, chẩn đoán sớm và chính xác dẫn đến quản lý chính xác hơn
